Se ha estimado que en 2017 murieron en el mundo 55 millones de personas y que 17,7 millones de esas muertes se debieron a enfermedades cardiovasculares (ECV)1. La mayoría de los estudios epidemiológicos que han relacionado la mortalidad por ECV con factores de riesgo se han llevado a cabo en países de ingresos altos (PIA)2, a pesar que la mayoría de las muertes por ECV ocurren actualmente en países de ingresos medios (PIM) y bajos (PIB)1.
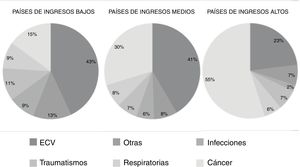
Recientemente3,4 se han publicado los resultados de morbimortalidad del estudio PURE (Prospective Urban Rural Epidemiology), un estudio poblacional de cohortes prospectivo que incluye a personas de 35 a 70 años de 21 países y 5 continentes. Sus objetivos primarios son la incidencia de ECV fatal y no fatal, el cáncer, los accidentes, las enfermedades respiratorias y las admisiones hospitalarias. En el estudio se calculó la incidencia estandarizada por edad y sexo cada 1.000 personas-año. Entre enero de 2005 y diciembre de 2016, se incluyó a 162.534 participantes, a los que se siguió una media de 9,5 años. Entre ellos se dieron 11.307 (7%) muertes, 9.329 (5,7%) casos de ECV, 5.151 (3,2%) casos de cáncer, 4.386 (2,7%) casos con alguna clase de accidente que precisó hospitalización, 2.911 (1,8%) casos de neumonía y 1.830 (1,1%) de enfermedad pulmonar obstructiva crónica. La ECV fue mayor en los PIB (7,1 casos/1.000 personas-año) y en los PIM (6,8 casos/personas-año) que en los PIA (4,3 casos/1.000 personas-año). Los casos de cáncer, accidentes, enfermedad pulmonar obstructiva crónica y neumonías fueron más frecuentes en los PIA y menos frecuentes en los PIB. La tasa de mortalidad total en los PIB (13,3 muertes/1.000 personas-año) fue el doble que en los PIM (6,9 muertes/1.000 personas-año) y 4 veces mayor que en los PIA (3,4 muertes/1.000 personas-año). Este patrón de mayor mortalidad en los PIB y de menor mortalidad en los PIA se observó en todas las causas de muerte con excepción del cáncer, cuya tasa de mortalidad fue similar en PIA, PIM y PIB. La ECV fue la causa de mortalidad más común en total (40%), con variaciones importantes según los ingresos de los países; el 23% de las muertes en los PIA, el 41% en los PIM y el 43% en los PIB, a pesar de que los PIA presentaron mayores puntuaciones de riesgo cardiovascular en la escala INTERHEART. La proporción de muertes por ECV/cáncer fue del 0,4% en los PIA, el 1,3% en los PIM y el 3,0% en los PIB. En la figura 1 se expresan las causas de mortalidad en relación con los ingresos por país según la clasificación del Banco Mundial del año 2006.
Yusuf et al. han comunicado las asociaciones y las fracciones atribuibles poblacionales (FAP) de 14 factores modificables del riesgo de ECV y mortalidad total4. Estos factores de riesgo comprenden los relacionados con el comportamiento (tabaquismo, consumo de alcohol, calidad de la dieta, actividad física e ingesta de sodio), metabólicos (hipertensión arterial [HTA], glucemia mal controlada, diabetes, colesterol no unido a lipoproteínas de alta densidad [no-cHDL] elevado y obesidad abdominal), psicosociales (educación y síntomas depresivos), la fuerza de agarre y la contaminación ambiental y dentro de casa por la utilización de combustibles sólidos como leña y carbón. El objetivo primario fue un compuesto de eventos cardiovasculares definidos por muerte cardiovascular (infarto agudo de miocardio [IAM], accidente cerebrovascular [ACV], insuficiencia cardiaca) y mortalidad total. Se incluyó a 155.722 participantes sin antecedentes de ECV previa, a quienes se siguió una media de 9,5 años; la media de edad fue 50,2 años y el 58,3% eran mujeres. Se produjeron 10.234 muertes, de las cuales 2.917 se debieron a ECV; 3.559 participantes sufrieron IAM y 3.577, ACV no fatales.
Más del 70% de las ECV se pueden atribuir a un pequeño número de factores de riesgo modificables. De entre ellos, la HTA es el principal y representa más del 20% de la FAP. El no-cHDL elevado, la contaminación ambiental en el hogar, el tabaquismo, la mala alimentación, los niveles de estudios bajos, la obesidad abdominal y la diabetes representaron, cada uno, entre el 5 y el 10% de la FAP, mientras que los bajos niveles de actividad física, los síntomas depresivos y el exceso del consumo de alcohol tuvieron una discreta contribución al desarrollo de ECV. Aproximadamente 2 tercios de las muertes se debieron a causas no cardiovasculares y la mayoría se asoció con niveles de educación bajos, tabaquismo, mala alimentación, poca fuerza de agarre, contaminación ambiental y en el hogar, HTA y diabetes. La asociación de bajos niveles educativos con la ECV y la mortalidad total fue más robusta en los PIM (entre los cuales se encuentran los 4 países iberoamericanos que participan en el estudio: Argentina, Brasil, Chile y Colombia) y en los PIB, posiblemente en relación con las mayores desigualdades entre las personas con altos y bajos niveles educativos de los países pobres, y persistió tras ajustar por comportamientos saludables, con asociación mayor que la observada por ingresos económicos. El nivel de educación afecta a condiciones como la vivienda, el trabajo, la alimentación, el acceso a servicios de salud y recreativos, etc., por lo que se propone que aumentar la inversión en educación tendrá beneficios en la prevención de la ECV y la mortalidad total.
La poca fuerza de agarre es un factor de riesgo de mortalidad total y ECV comparable al de otros factores de riesgo convencionales, especialmente en los PIM y PIB. Previamente demostramos que la poca fuerza muscular es un factor de riesgo en la población general5 y en los pacientes diabéticos6, y propusimos que este factor de riesgo se inicia en la vida intrauterina y se asocia con la calidad de la nutrición materna7. Es conocido que el bajo peso al nacer para la edad gestacional presenta un mayor riesgo para la futura aparición de ECV, asociado con las menores masa y fuerza muscular8. Por lo tanto, en los PIM y PIB, una de las acciones que se deberán implementar para prevenir las ECV a largo plazo es desarrollar un adecuado sistema de control prenatal que garantice una dieta de calidad de la embarazada.
En los PIA los factores modificables acontecen en alrededor del 70% de las ECV; los más importantes, los metabólicos y el consumo de tabaco. En los PIM también están presentes en alrededor del 70%, con la HTA y los niveles educativos bajos como los más significativos, pero también la obesidad abdominal, el no-cHDL elevado y el consumo de tabaco. Sin embargo, en los PIB los factores modificables se dan en alrededor del 80% de las ECV, con mayor relevancia de los factores metabólicos, la contaminación ambiental, especialmente la doméstica, y la mala alimentación. Para mortalidad total, los factores modificables se presentan en tasas del 65% en los PIA, el 70% en los PIM y el 80% en los PIB; el tabaquismo es el más importante en los PIA, seguido de la HTA y la obesidad abdominal. En los PIM y los PIB, por su lado, los factores modificables del riesgo de mortalidad total fueron los niveles educativos bajos, la poca fuerza de agarre, la mala alimentación y la contaminación ambiental. Estos resultados ponen de relevancia la necesidad de realizar cambios en los modelos socioeconómicos en busca de elevar el nivel educativo y mejorar la dieta y la contaminación ambiental, particularmente dentro del hogar, acciones que van más allá del ámbito del sector salud y demandan la participación de todos los actores sociales.
El sector salud debe incrementar la conciencia, mejorar el diagnóstico, el tratamiento y el control de la HTA y la dislipemia aterogénica, factores que es posible controlar con intervenciones farmacológicas de demostrada efectividad para disminuir la mortalidad por ECV en estudios como el HOPE-39-11, que incluyó a 12.500 pacientes, el 28% iberoamericanos, y el estudio HOPE-4, con más de 1.300 hipertensos provenientes de Colombia y Malasia12.
El estudio HOPE-3 incluyó a pacientes sin antecedentes de ECV y con riesgo cardiovascular moderado, que tomaron 2 medicamentos antihipertensivos a dosis fijas (candesartán 16 mg/día junto con hidroclorotiazida 12,5mg/día) y rosuvastatina (10 mg/día). Los antihipertensivos redujeron los eventos cardiovasculares solo en el grupo con el tercil más alto de presión arterial sistólica (PAS) (> 143,5mmHg; media, 154mmHg), fueron neutros en el tercil intermedio (131,6-143,5mmHg; media, 138mmHg), y mostraron una tendencia a incrementar los eventos en el menor tercil de PAS (131,6-143,5mmHg; media, 122mmHg)9. Estos resultados se tuvieron en cuenta en la recomendación de tratamiento combinado a dosis fijas solamente para pacientes con PAS >140mmHg de las guías latinoamericanas para el abordaje de la HTA13.
La administración de rosuvastatina redujo el colesterol unido a lipoproteínas de baja densidad (cLDL) en 34,6mg/dl (27%) y el riesgo relativo (RR) de eventos cardiovasculares en un 25%, efectos independientes de los valores basales de cLDL, PAS, puntuación INTERHEART, proteína C reactiva ultrasensible y la etnia. No hubo aumento de rabdomiolisis, miopatía o nuevos casos de diabetes10, resultados importantes para los países iberoamericanos en los cuales la prevalencia de algún tipo de dislipemia entre los adultos mayores de 35 años es muy alta14. La administración conjunta de los 2 tratamientos produjo una reducción del 30% del RR de eventos cadiovasculares mayores, y se alcanzó el 40% en los sujetos que estaban en el tercil más alto de PAS11.
En conclusión, parece útil implementar programas de salud pública que garanticen la disponibilidad, el acceso y la adherencia a estos medicamentos para todos los individuos mayores de 55 años, hipertensos y con obesidad abdominal. En el caso de que la PAS sea< 140mmHg, se debe indicar solamente la estatina.
El estudio HOPE-412, realizado en Colombia y Malasia, probó la eficacia de un modelo de atención nuevo, basado en la participación de la comunidad, para mejorar los subóptimos resultados actuales del tratamiento y el control de la HTA. Incluyó a 1.371 pacientes hipertensos de 30 comunidades urbanas y rurales, 15 en seguimiento con el nuevo modelo y 15 con el modelo estándar. Se identificó que las 3 principales barreras para el control de la HTA (< 140/80mmHg) fueron el coste del transporte para llegar al centro de salud, el copago de los medicamentos pautados y el tiempo de permanencia en el centro de salud. Se implementó una estrategia basada en visitas de control en los domicilios a través de auxiliares de enfermería seleccionados por vivir en los municipios donde se implementó el estudio y a quienes se formó mediante un programa desarrollado por la Organización Mundial de la Salud. Se dotó a estos auxiliares de una tableta electrónica con los algoritmos de tratamiento recomendados, incluidos eventos adversos que podrían presentarse. Estos auxiliares de enfermería entregaron cada mes y gratuitamente una dosis fija de candesartán 16 mg/día, de amlodipino 5 mg/día y de rosuvastatina 10 mg/día. Se identificó a un pariente o un amigo con el fin de motivar el cumplimiento de las recomendaciones de cambios de hábitos de vida: dieta saludable, cese del tabaquismo, evitar el consumo excesivo de alcohol, aumentar el nivel de actividad física y evitar la ganancia excesiva de peso. Se mejoró el control de la HTA desde el 30% en las comunidades con cuidado estándar hasta el 69% en el grupo con la estrategia comunitaria, se disminuyó en un 40% la puntuación de riesgo de Framingham, se obtuvo mayor disminución del cLDL y se logró aumentar la actividad física y el consumo de frutas y verduras.
Estos resultados confirman que el acceso a medicamentos es crucial y dependiente de la inequidad social evaluada por el índice de concentración de Wagstaff, que utiliza la escala de –1 (pro-pobre) a 1 (pro-rico), corregida por edad y sexo. Entre los 8.492 individuos del estudio PURE que habían presentado un evento cardiovascular, el uso de medicamentos probadamente útiles en prevención secundaria (antiagregantes plaquetarios, estatinas y antihipertensivos) varió del 0% en África del Sur (intervalo de confianza del 95% [IC95%], 0-1,7), Tanzania (IC95%, 0-3,6) y Zimbabue (IC95%, 0-5,1), al 49,3% en Canadá (IC95%, 44,4-54,3). La proporción de pacientes a quienes se administró al menos 1 medicamento varió del 2,0% (IC95%, 0,5-6,9) en Tanzania al 91,4% (IC95%, 86,6-94,6) en Suecia. Se observó una significativa inequidad pro-rico (p <0,05) en Arabia Saudí, China, Colombia, India, Pakistán y Zimbabue, y el gasto público en salud es el mejor predictor de inequidad15.
El análisis específico en Iberoamérica16 demostró que, de las 910 personas que habían tenido un IAM, solo el 30,1% tomaba ácido acetilsalicílico; el 34,2%, bloqueadores beta; el 36%, un inhibidor de la enzima de conversión de la angiotensina (IECA) o un antagonista del receptor de la angiotensina II (ARA-II), y el 18%, una estatina. De los 407 que habían sufrido un ACV, solo el 24,3% tomaba ácido acetilsalicílico; el 37,6%, IECA/ARA-II, y el 9,8%, estatinas. De los individuos con un IAM previo, el 31% no recibía ningún medicamento, al igual que el 54% de los pacientes con ACV previo. Solo el 7,4% de los pacientes con antecedentes de ACV recibían 3 o más de los medicamentos útiles para prevención secundaria; el nivel socioeconómico es el factor con más impacto, ya que las personas sin recursos son las que menos medicamentos toman. De los 4 países iberoamericanos, Colombia es el que presentó las cifras más deficientes: no tomaba ningún medicamento el 48% de pacientes con antecedentes de IAM y el 66% de los pacientes con ACV previo. El uso de bloqueadores beta en pacientes con un IAM previo varió del 22% en Colombia al 42,5% en Argentina, y el uso de IECA/ARA-II, del 29,1% en Colombia al 45,6% en Brasil. El uso de las estatinas varió del 2,2% en Colombia al 30,3% en Brasil. El ácido acetilsalicílico es el fármaco más utilizado, con una variación de entre el 25,9% en Argentina y el 48,3% de Chile. De los pacientes con antecedentes de ACV, apenas el 24,3% recibía ácido acetilsalicílico; el 37,6%, IECA/ARA-II, y el 9,8%, estatinas.
CONCLUSIONESLos resultados de los grandes estudios globales epidemiólogos y clínicos que hemos revisado demuestran que, mientras que en los PIA el cáncer ha reemplazado a las ECV como la principal causa de muerte, en los PIM y los PIB la ECV sigue siendo la principal causa de mortalidad y morbilidad. En los PIB y los PIM, se reconocen como principales factores de riesgo de mortalidad por cualquier causa y ECV los bajos niveles educativos, la HTA y factores ligados al estatus socioeconómico, como la mala alimentación y la contaminación en el hogar por el uso de combustibles sólidos. Por su lado, en los PIA los principales factores de riesgo son el tabaquismo, la HTA y la alta concentración de no-cHDL. Por lo tanto, se debe individualizar las estrategias preventivas para cada país de acuerdo con sus condiciones socioeconómicas; en los PIB y PIM es necesario realizar inversiones que permitan mejorar los niveles educativos, disminuir la pobreza, mejorar la calidad de la dieta y sustituir los combustibles sólidos para cocinar en el entorno doméstico por combustibles menos contaminantes, como electricidad o gas. Sin embargo, hay intervenciones que se deben implementar universalmente, como mejorar la disponibilidad y el acceso adecuado a medicamentos antihipertensivos y estatinas, fármacos que se han probado útiles para reducir el riesgo cardiovascular en poblaciones hipertensas de riesgo moderado. También es necesario considerar la implementación de estrategias innovadoras basadas en la comunidad, entre las que se incluyen la identificación de las barreras, específicas de cada país, que impiden un mejor control de los factores de riesgo metabólicos, la participación de los trabajadores de la salud no médicos y el uso de algoritmos simplificados y estandarizados de tratamientos farmacológicos probadamente útiles para la prevención primaria y secundaria.
FINANCIACIÓNPopulation Health Research Institute (PHRI), Hamilton, Canadá, y Secretaría de Salud de Santander y COLCIENCiAS, Colombia. Beca n.° 651777758228.
CONFLICTO DE INTERESESLos autores declaran no tener ningún conflicto de intereses.