La estenosis aórtica es una enfermedad común, con mayor prevalencia en personas de más de 75 años1. El reemplazo valvular quirúrgico es el manejo estándar para los pacientes sintomáticos con estenosis aórtica grave2. Hasta hace unos años, las técnicas de imagen previas al recambio valvular quirúrgico estaban bien establecidas: el ecocardiograma transtorácico o transesofágico para hacer el diagnóstico y definir la gravedad de la estenosis (basándose en los gradientes, planimetría del área valvular, etc.) y los detalles de la anatomía valvular (incluida la calcificación valvular, etc.). También se evaluaban los diámetros de la raíz y la aorta ascendente, y se definía la fracción de eyección del ventrículo izquierdo3. La tomografía computarizada y la resonancia magnética facilitan conocer aspectos adicionales de la anatomía aórtica cuando es necesario. La imagen preoperatoria se utiliza para definir la indicación de la cirugía y evaluar los detalles anatómicos. Visualizar la afección valvular en el momento de la cirugía permite confirmar los hallazgos no invasivos. Específicamente, el anillo aórtico se evalúa con dilatadores para determinar el tamaño correcto de la válvula.
Hay un porcentaje significativo de pacientes con estenosis aórtica grave y comorbilidades que no son candidatos a la cirugía por su elevado riesgo de muerte quirúrgica; por ello se desarrolló una técnica menos invasiva para su tratamiento: el reemplazo valvular aórtico percutáneo (transcatheter aortic valve replacement [TAVR] o transcatheter aortic valve implantation [TAVI], por sus siglas en inglés). Esta nueva modalidad terapéutica se ha empleado en más de 50.000 pacientes en el mundo, y su eficacia se ha comprobado con seguimiento de hasta 5 años4. Una característica de este procedimiento es que durante la intervención no hay visión directa de la raíz y la válvula aórticas para el operador, por lo que el procedimiento requiere de la mayor cantidad de información posible antes de la intervención. La tomografía computarizada multidetectores (TCMD) proporciona información relevante para: a) la adecuada selección de los candidatos; b) definir el tamaño de la válvula que más se ajuste al paciente, y c) identificar los factores anatómicos asociados a las complicaciones5.
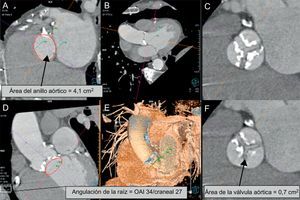
Sin duda alguna, uno de los aspectos más importantes previos a la colocación de una válvula aórtica percutánea es la determinación precisa del diámetro del anillo aórtico. El anillo aórtico es la base de la raíz aórtica, representa la zona de transición entre el tracto de salida del ventrículo izquierdo y la aorta, y además es donde se sostiene la válvula. Su configuración es elíptica en la mayoría de los casos y los métodos de imagen bidimensionales como el ecocardiograma o la angiografía suelen subestimar sus dimensiones reales, ya que miden el diámetro en un solo plano. A este respecto, se ha observado que la TCMD y la resonancia magnética ofrecen mayor precisión al evaluar de manera tridimensional las dimensiones del anillo aórtico, ya que se puede evaluar el diámetro mayor y el menor, el área real del anillo y el diámetro derivado de la medición del área. Las mediciones del anillo aórtico por estos 2 métodos tienen una baja variabilidad en el observador y entre observadores, lo cual es importante, ya que la precisión de estas medidas influye directamente en la mejor selección del diámetro adecuado de la prótesis que se va a implantar6,7 (fig. 1).
Medidas más importantes en la válvula y el anillo aórticos. A: imagen reconstruida a nivel del anillo aórtico; se miden el diámetro y el área del anillo. En la imagen reconstruida en una moderna estación de trabajo se demuestra la angulación angiográfica que corresponde a la imagen mostrada anteriormente (B, D y E). Esta información se utiliza como guía durante el implante valvular percutáneo. C y F: gravedad y extensión de la calcificación valvular y el área aórtica muy disminuida. OAI: oblicua anterior izquierda.
Una de las ventajas adicionales de la TCMD antes de TAVR/TAVI es la capacidad de evaluar de manera detallada las características de la raíz aórtica, pues identifica detalles importantes como la distancia del plano valvular al origen de las arterias coronarias, las dimensiones de la raíz aórtica y la presencia, la gravedad y la extensión de la calcificación valvular8. Estos datos definen los criterios de inclusión y exclusión para cada uno de los diferentes tipos y medidas de válvulas, e identifica a los pacientes con mayor riesgo de complicaciones (rotura del anillo o necesidad de colocación de marcapasos en pacientes con calcificación grave o infarto agudo de miocardio por embolización de placas calcificadas cerca del origen de las coronarias)9. Además, la reconstrucción tridimensional de las imágenes tomográficas permite determinar la angulación del plano valvular que se correlaciona con las proyecciones angiografías empleadas durante la implantación valvular, lo cual puede disminuir el tiempo y la radiación durante el procedimiento10.
PUNTO DE ACCESOLas lesiones vasculares en el punto de acceso fueron una de las complicaciones más frecuentes en la experiencia inicial con el TAVR/TAVI11. La TCMD permite una adecuada visualización de las estructuras vasculares y cardiacas para decidir la mejor vía de acceso para la implantación valvular. Se puede identificar el diámetro y el grado de calcificación de las arterias iliacas y femorales, así como su trayecto y su tortuosidad. Unas arterias pequeñas, calcificadas y tortuosas incrementan el riesgo de disección y perforación vascular, y son contraindicaciones frecuentes para el acceso periférico. Se evalúa el diámetro y calcificación de la aorta ascendente, así como de las arterias axilar y subclavia. Estos vasos son potenciales puntos de acceso cuando no se puede utilizar la vía femoral. Además, se analizan las características del ápex del ventrículo izquierdo, incluyendo la presencia de trombo apical, y su distancia a la pared del tórax, ya que permite planear un abordaje transapical12.
DESVENTAJAS Y LIMITACIONESUna de las desventajas de emplear la TCMD es la exposición del paciente a la radiación; sin embargo, esto es menos relevante en la población de edad avanzada que se evalúa actualmente para TAVR/TAVI. Una limitación de mayor relevancia clínica es la necesidad de utilizar un medio de contraste, lo cual se asocia a riesgo de deterioro en la filtración glomerular. Los protocolos con reducción de medio de contraste (p. ej., inyección intraarterial para los vasos pelvianos) y los estudios sin contraste son potenciales alternativas.
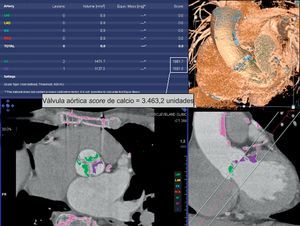
PERSPECTIVASUn tema de interés actual es el estudio de los pacientes con estenosis aórtica grave con gradientes bajos y función ventricular izquierda conservada, en los que la TCMD puede hacer una determinación precisa del área valvular, así como una correlación de la calcificación valvular y la gravedad de la estenosis, en casos en los que hay dudas sobre ella13,14 (fig. 2), por lo que se dispone de una herramienta adicional a lo propuesto recientemente para la evaluación de estos pacientes15,16.
CONCLUSIONESEl desarrollo del reemplazo valvular percutáneo ha tenido un profundo impacto en la imagen cardiovascular. La TCMD preoperatoria provee información relevante para la toma de decisiones antes, durante y probablemente después del procedimiento. Esta modalidad diagnóstica se ha establecido como una herramienta de uso habitual en los centros de referencia mundial para TAVR/TAVI. De manera importante conforme evolucione esta modalidad terapéutica, se espera que las técnicas de imagen para su evaluación evolucionen también.
CONFLICTO DE INTERESESNinguno.