Palabras clave
INTRODUCCIÓN
La angioplastia con stent coronario es el tratamiento de elección de la enfermedad coronaria en un amplio porcentaje de casos. Sin embargo, la implantación de los stents no está exenta de dificultades y complicaciones. Uno de los fenómenos que dificultan la correcta implantación de los stents y pueden generar complicaciones posteriores es el movimiento de vaivén del stent. El movimiento de contracción y relajación ventricular se transmite a las arterias coronarias epicárdicas, por lo que no es infrecuente que los stents sufran un desplazamiento longitudinal anterógrado y retrógrado «en bamboleo o vaivén» que dificulta el posicionamiento adecuado del stent y su implantación.
En este contexto, el desplazamiento en vaivén del stent durante la angioplastia es un factor adverso para el resultado final del procedimiento, principalmente cuando se precisa una ajustada colocación. Este estudio muestra cómo la inducción de taquicardia a través de la guía terapéutica intracoronaria reduce el desplazamiento del stent producido por la contracción cardiaca y permite una implantación precisa.
MÉTODOS
La técnica de inducción de taquicardia a través de la guía intracoronaria de angioplastia se emplea en nuestro centro cuando el intervencionista considera que el desplazamiento longitudinal del stentpuede afectar a su correcto implante. Se describe en este estudio la serie consecutiva de casos en los que se empleó esta técnica. Su realización fue decidida en cada caso por el criterio del operador tras su valoración subjetiva, visual, del desplazamiento del stent a lo largo de la arteria. Desde mayo de 2007 hasta enero de 2008, se ha incluido a 27 pacientes. Se seleccionaron particularmente los casos en que el movimiento en vaivén estaba involucrando lesiones ostiales o bifurcaciones, aunque la aplicación de la técnica se extiende a todos los casos en que se requiere una precisa colocación del stent para evitar la aparición de complicaciones secundarias a una incorrecta colocación. El desplazamiento del stentse midió registrando la máxima amplitud de aquél, independientemente del momento del ciclo en el que se produjera. Para ello, en la mayoría de los casos, se tomaba como referencia una rama lateral próxima y se medía la distancia mínima y máxima al stent mediante el sistema de cuantificación de arteriografía coronaria. En ocasiones era preciso tomar otras referencias anatómicas estables (placas próximas o imágenes de calcio, entre otras).
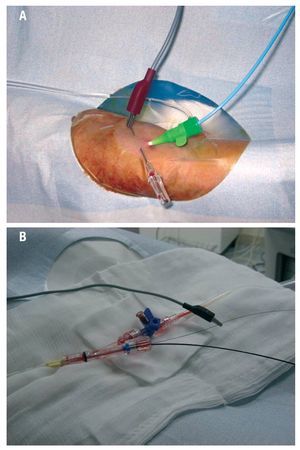
En todos los casos se inducía taquicardia y se obtenía un control angiográfico del resultado estimulando a 100 y 150 lat/min. Luego se recolocaba el stent en la posición deseada (fig. 1). Para ello hacemos uso de los mismos principios que se aplican a los marcapasos definitivos cuando estimulan en modo monopolar. La guía terapéutica hace de electrodo negativo o cátodo (lo que sería el extremo distal del electrodo de marcapasos) y la piel, de electrodo positivo o ánodo (lo que sería la carcasa del marcapasos). La pila del marcapasos provisional externo se conecta a las pinzas o «cocos» que actúan como alargadera. Ésta dispone de dos cables o polos (ánodo y cátodo, positivo y negativo o rojo y negro, respectivamente). La pinza que actúa como cátodo se conecta a la guía terapéutica. Para conectar la pinza que actúa como ánodo a la piel, introducimos la aguja del abbocath en la piel y conectamos la pinza a la aguja. Nuestra práctica es atravesar con el Abbocath el tejido subcutáneo a lo largo de 1 cm en un área próxima al introductor, debido a que esta región está previamente anestesiada (fig. 2). Comenzamos la estimulación a una frecuencia discretamente superior a la basal del paciente con 5 V. En los casos en los que no se observan fallos de captura en un intervalo de 10-15 s, se incrementa la frecuencia hasta 100 y 150 lat/min y se realiza un control angiográfico a ambos niveles. En función del resultado, se selecciona la frecuencia con la que se obtiene mejor respuesta. En los casos en que se observan defectos de captura a 5 V, se incrementa hasta 10 V y se procede de la misma manera.
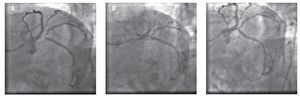
Fig. 1. En la secuencia de imágenes se observa la lesión tratada. A: previa a la dilatación. B: durante el posicionamiento en situación de estimulación a 150 lat/min. C: resultado final obtenido.
Fig. 2. A: el polo positivo o ánodo de la pila de marcapasos se conecta al Abbocath en la piel. B: el polo negativo o cátodo de la pila del marcapasos se conecta a la guía de angioplastia.
Se realizó un análisis descriptivo de las variables recogidas en el estudio. Las variables cualitativas se han descrito mediante la distribución de frecuencias. Las variables cuantitativas con distribución normal se han descrito con media ± desviación estándar (DE) y las variables cuantitativas con distribución no normal, mediante mediana [intervalo intercuartílico] o el percentil 25-75. Se empleó la prueba de Kolmogorov-Smirnov para estimar la normalidad de las distribuciones. La comparación de las medias de las desviaciones observadas se ha realizado mediante prueba de la t de Student para medidas independientes. Todo el análisis estadístico se realizó con el programa informático SPSS 15.0.
RESULTADOS
En los últimos 8 meses se ha realizado estimulación eléctrica transcoronaria a un total de 27 pacientes (el 3% de las 826 angioplastias consecutivas realizadas) en los que el movimiento en vaivén del stent dificultaba su correcta implantación. La media de edad de la población era 54,4 ± 10,3 años. El 40% de los pacientes fueron remitidos con el diagnóstico de angina estable, el 40% por síndrome coronario agudo sin elevación del segmento ST y el 18% por síndrome coronario agudo con elevación del segmento ST. El vaso tratado fue la descendente anterior en el 44% de los casos, la circunfleja en el 33%, la coronaria derecha en el 18% y el tronco común izquierdo en 1 (3%). El segmento proximal fue tratado en un 59% de los casos; el segmento medio, en un 18% y el segmento distal, en el 3%. En un 14% de los casos las lesiones se situaban a nivel de lesiones ostiales de cualquiera de las coronarias y en un 74%, a nivel de lesiones en bifurcación. El diámetro medio del vaso fue 3,01 ± 0,82 mm y la longitud media de la lesión, 13,24 ± 5,97 mm. Se observó la presencia de calcio en el 22% de los casos, angulación en el 37%, tortuosidad en el 29% y trombo en el 18%. Se realizó predilatación con balón en el 59% de los casos. El diámetro luminal mínimo previo a la implantación de stent presentó una mediana de 1,22 [0,62] mm. Se implantó stentfarmacoactivo en el 48% de los casos (tabla 1). La mediana del desplazamiento fue de 4,08 [2,75] mm en situación basal, 1,39 [1,66] mm durante la estimulación a 100 lat/min y 0,54 [0,54] mm durante la estimulación a 150 lat/min, diferencias estadísticamente significativas (p < 0,001) (tabla 2). En el 62% de los casos el voltaje de estimulación ha sido de 10 V debido a defectos de captura cuando se estimulaba a 5 V. Asumiendo un resultado aceptable como aquel en que se logra un desplazamiento < 1 mm, la estimulación a 100 lat/min lograría el éxito en el 37% de los casos, mientras que la estimulación a 150 lat/min lo lograría en el 96% de los casos. La implantación del stent se ha considerado exitosa en todos los casos realizados. El único caso en que la estimulación a 150 lat/min no logró un resultado adecuado se debió a defectos intermitentes en la captura a pesar de la aplicación de voltajes > 10 V. La capacidad de estimulación ha sido igualmente eficaz tanto con guías hidrófilas como con guías no hidrófilas (Wisper y BMW, respectivamente; Abbott Laboratories; Illinois, Estados Unidos). Se ha inducido estimulación eléctrica sintomática del diafragma en el 11% de los casos y sensación eléctrica a nivel del área de punción en el 7% de los casos.
DISCUSIÓN
El fenómeno de desplazamiento intracoronario del stent puede motivar una implantación anómala y generar consecuencias graves, sobre todo en el tratamiento de lesiones ostiales o bifurcaciones. Un mal posicionamiento del stent podría reflejarse, entre otras situaciones, en segmentos de placa no cubiertos por el stent, presencia de celdillas a nivel de la rama principal cuando se tratan lesiones ostiales o de segmentos proximales de ramas laterales, así como en la colocación de material protésico en segmentos coronarios sanos. En algunos casos, la colocación imprecisa del stent puede condicionar la necesidad de implantar un segundo stent para poder abarcar toda la extensión de la placa diana. Existen estudios que asocian la longitud del stent con la tasa de trombosis y reestenosis, de forma que a mayor longitud del stent, mayor riesgo de complicaciones1,2. Por ello, en la práctica habitual, se procura colocar la menor cantidad de material protésico posible que permita cubrir el segmento estenótico. Cualquiera de estas circunstancias puede motivar la consecución de un resultado subóptimo y aumentar la tasa de complicaciones derivadas de la deficiente implantación.
Se han descrito distintas técnicas encaminadas a estabilizar el stent. Las más conocidas son la taquicardización mediante estimulación transvenosa del ventrículo derecho con catéter3,4, la inducción de asistolia mediante la administración de adenosina, el inflado de balón a nivel de la rama principal, la colocación de una segunda guía paralela5 o la técnica de Szabo6, entre otras. La estimulación eléctrica a nivel del ventrículo derecho mediante la colocación de catéteres no está exenta de complicaciones. La perforación ventricular y el taponamiento cardiaco son complicaciones graves de este procedimiento7. Las complicaciones a nivel del acceso vascular, como los hematomas o las fístulas, también pueden ser secundarias a él. Otros inconvenientes de esta técnica son el alargamiento del tiempo de procedimiento y el mayor consumo de recursos materiales. En cuanto al empleo de adenosina para inducir periodos de asistolia, hay varios aspectos claramente desfavorables. En primer lugar, la duración de la asistolia inducida es breve e imprevisible. Ello puede motivar la aparición de un latido cardiaco en el momento preciso de la implantación con el consiguiente desplazamiento del stent y la aparición de complicaciones o un resultado final no deseado. En segundo lugar, la adenosina debe ser empleada con precaución en pacientes asmáticos. Ambas situaciones limitan la utilidad práctica de esta técnica. El inflado de balón a nivel de la rama principal y la colocación de una segunda guía paralela son técnicas alternativas que presentan un porcentaje de efectividad y aplicabilidad limitadas.
Se ha descrito la utilización de la estimulación a través de la guía de angioplastia como técnica para el control de bradiarritmias durante el cateterismo cardiaco o la angioplastia8-10. La estimulación transcoronaria mediante guía terapéutica carece de los efectos adversos que presentan estas técnicas11,12. No hemos observado ninguna complicación asociada a esta modalidad de estimulación. Dicha taquicardia se induce de forma eficaz y segura y logra los mismos resultados que la estimulación ventricular derecha mediante la colocación de marcapasos temporal, con lo que se evita la necesidad de cateterizar la vía venosa. Respecto a las técnicas farmacológicas para inducir asistolias, la estimulación transcoronaria permite mayor duración del efecto y evita los posibles efectos secundarios derivados de dichos fármacos. El tiempo necesario para comenzar la estimulación es significativamente menor que en el caso de la estimulación transvenosa y similar a la precisa para la administración de la adenosina. En un reducido número de pacientes se provoca la estimulación eléctrica del diafragma o una leve sensación eléctrica a nivel del área de punción que motiva una sensación desagradable que los pacientes toleran bien debido a su breve duración. Se han descrito espasmos coronarios autolimitados asociados a técnicas similares, pero en nuestra experiencia no hemos encontrado ningún caso de espasmo. A diferencia de la estimulación lenta (100 lat/min), la estimulación rápida (150 lat/min) ha sido efectiva en el 96% de los casos (p < 0,001) y la implantación del stent se ha considerado exitosa en todos los casos realizados. No ha sido preciso introducir más de una guía para mejorar la captura ni estimular con voltajes > 10 V. Hemos observado en algún caso defectos de captura que se han resuelto tras la recolocación de la guía o aumentando ligeramente el umbral de estimulación.
En cuanto a las limitaciones del estudio, debe indicarse que se ha realizado sobre un número de pacientes escaso y se trata de la experiencia de un único centro. Los resultados no incluyen un análisis de la disposión final del stent, eventos clínicos ni seguimiento de los pacientes.
CONCLUSIONES
La estimulación ventricular transcoronaria a través de la guía terapéutica es un método efectivo y seguro para inmovilizar el stent cuando haya dificultad para su correcto posicionamiento debido a un excesivo desplazamiento de vaivén. Este método resulta más sencillo, barato y seguro que los descritos previamente en la literatura. Puede aplicarse en cualquier sala de cardiología intervencionista sin la necesidad de material adicional ni un largo periodo de aprendizaje.
Full English text available from: www.revespcardiol.org
Correspondencia:
Dr. G. Lasa.
Servicio de Hemodinámica y Cardiología Intervencionista. Policlínica Gipuzkoa. P.o Miramón, 174. 20009 San Sebastián-Donostia. Guipúzcoa. España.
Correo electrónico: glasa@med.policlinicagipuzkoa.com
Recibido el 15 de febrero de 2008.
Aceptado para su publicación el 16 de diciembre de 2008.