Hasta el momento no se han realizado estudios centrados en determinar la importancia de la insuficiencia cardiaca congestiva en los pacientes con endocarditis protésica. En este trabajo se ha estudiado la incidencia de la insuficiencia cardiaca congestiva en pacientes con endocarditis protésica y se ha analizado su perfil. Se aborda la importancia pronóstica de la insuficiencia cardiaca en los pacientes con endocarditis protésica y se analiza su evolución en función de las estrategias terapéuticas elegidas.
MétodosSe incluyeron prospectivamente en el estudio 639 episodios de endocarditis izquierda con diagnóstico definitivo. De ellos, 257 eran casos de endocarditis protésica. De los 257 episodios, en 145 (56%) se estableció diagnóstico de insuficiencia cardiaca. Se compararon los perfiles de los pacientes con endocarditis protésica según tuvieran o no insuficiencia cardiaca, se desarrolló un modelo de regresión logística multivariable para establecer la importancia pronóstica de la insuficiencia cardiaca en pacientes con endocarditis protésica y se identificaron los factores pronósticos de la mortalidad hospitalaria de esos pacientes.
ResultadosLa infección persistente (odds ratio=3,6; intervalo de confianza del 95%, 1,9-6,9) y la insuficiencia cardiaca (odds ratio=3; intervalo de confianza del 95%, 1,5-5,8) son los más potentes factores predictivos de la mortalidad hospitalaria de los pacientes con endocarditis protésica. Los factores determinantes del pronóstico a corto plazo en los pacientes con endocarditis protésica e insuficiencia cardiaca son la infección persistente (odds ratio=2,8; intervalo de confianza del 95%, 1,2-6,5), la afección aórtica (odds ratio=2,5; intervalo de confianza del 95%, 1,1-5,8), los abscesos (odds ratio=3,6; intervalo de confianza del 95%, 1,4-9,5), la diabetes mellitus (odds ratio=2,9; intervalo de confianza del 95%, 1,1-7,7) y la cirugía cardiaca (odds ratio=0,2; intervalo de confianza del 95%, 0,1-0,5).
ConclusionesLa incidencia de insuficiencia cardiaca entre los pacientes con endocarditis protésica es muy alta. La insuficiencia cardiaca aumenta al triple el riesgo de mortalidad intrahospitalaria de los pacientes con endocarditis protésica. La infección persistente, la afección aórtica, el absceso y la diabetes mellitus son los factores de riesgo independientes asociados a la mortalidad de los pacientes con endocarditis protésica e insuficiencia cardiaca. Sin embargo, se demuestra que la cirugía cardiaca reduce la mortalidad de esos pacientes.
Palabras clave
A pesar de los importantes avances en las técnicas de cirugía cardiovascular y del uso sistemático de profilaxis antimicrobiana, la endocarditis protésica (EP) continúa produciéndose como complicación en el curso clínico de un pequeño porcentaje de pacientes después de la cirugía de sustitución valvular. El pronóstico de la EP es muy malo, sobre todo cuando se producen complicaciones cardiacas y extracardiacas1,2. Una de las más temidas en la EP es la insuficiencia cardiaca congestiva (ICC), que es la indicación más frecuente para una intervención quirúrgica temprana3 y se ha identificado como factor independiente de riesgo de mortalidad temprana y tardía en pacientes con endocarditis de válvulas nativas4 o con EP2,5,6.
Los datos de la literatura médica previa que aborda específicamente la importancia de la ICC en la EP son escasos. La importancia de la ICC como factor pronóstico y la identificación del mejor abordaje terapéutico para su tratamiento son cuestiones clave para los clínicos que intervienen en el tratamiento de pacientes a los que se diagnostica este trastorno, que plantea un verdadero reto.
Este estudio presenta la serie más amplia publicada hasta la fecha, con la mayor población de estudio, en la que se analiza específicamente la incidencia y las causas de la ICC en pacientes con EP. El estudio describe el perfil de la ICC en estos pacientes, identifica los factores pronósticos asociados a su aparición, aborda su importancia pronóstica y analiza los resultados clínicos obtenidos en función de las estrategias terapéuticas elegidas.
Definiciones de los términosLa ICC fue diagnosticada por un equipo de expertos aplicando los criterios de Framingham7; la gravedad se evaluó con la clasificación de la New York Heart Association (NYHA).
La metodología y las definiciones de los términos utilizados en este estudio se han descrito ya en artículos previos8–10. Las indicaciones quirúrgicas se acordaron mediante consenso entre los investigadores y fueron la ICC refractaria al tratamiento médico, la endocarditis fúngica, la embolia recurrente con vegetaciones persistentes en la ecocardiografía y la infección no controlada, definida como «bacteriemia persistente o fiebre que persiste más de 7 días a pesar del tratamiento antibiótico apropiado, una vez descartados otros focos de infección». Los criterios clínicos para operar o no fueron los mismos en todos los grupos. Si no se operó a un paciente que cumplía los criterios quirúrgicos, se debió a que el paciente rechazó la intervención, el riesgo quirúrgico era demasiado alto o el estado del paciente era demasiado frágil. En todos los casos, tomó la decisión final un equipo multidisciplinario de cardiólogos, cirujanos cardiacos, microbiólogos y especialistas en enfermedades infecciosas. La EP temprana se definió como la aparecida menos de 1 año después de la intervención quirúrgica10.
MÉTODOSLos pacientes incluidos en el análisis procedían de tres hospitales de nivel terciario y filiación universitaria y que son los centros de referencia para sus respectivas regiones respecto a la endocarditis infecciosa. Todos los hospitales trabajaron de forma conjunta, con protocolos estandarizados, obtención de datos uniforme y criterios diagnósticos y terapéuticos uniformes desde el inicio del estudio.
Desde 1996 hasta 2009, se incluyeron prospectivamente en el estudio 639 episodios de endocarditis infecciosa izquierda, con diagnóstico definitivo en 619 pacientes. Se aplicaron los criterios de Duke hasta el año 200211 y los criterios de Duke modificados a partir de entonces12. De esos 639 episodios, 257 (40%) fueron de EP y constituyeron el grupo de estudio.
Análisis estadísticoLas variables discretas se presentan en forma de valores absolutos y porcentajes. Las variables continuas se expresan como media±desviación estándar o mediana [intervalo intercuartílico]. Se verificó la distribución normal de las variables cuantitativas con la prueba de Kolmogorov-Smirnov. Las variables cualitativas se compararon con la prueba de la χ2 y la exacta de Fisher. Las variables continuas se compararon con la prueba de la t de Student o su equivalente en pruebas no paramétricas, la U de Mann-Whitney, para las variables que no tenían una distribución normal.
Para identificar los factores con valor predictivo de la mortalidad, se elaboró un modelo de regresión logística con el método de probabilidad máxima, utilizando una selección escalonada retrógrada, con la inclusión de las variables que eran estadísticamente significativas en el análisis bivariable. No se introdujo en el modelo logístico más de una variable cada 10 episodios del criterio de valoración para evitar exagerar el ajuste. Para el modelo final, se calcularon las odds ratio (OR) ajustadas para cada una de las variables incluidas, junto con sus intervalos de confianza del 95% (IC95%). La bondad de ajuste para cada modelo se determinó con la prueba de Hosmer-Lemershow y el estadístico C.
Se utilizó un valor de p<0,05 como umbral de significación estadística. Los datos se analizaron con el programa informático SPSS V15.0 (SPSS; Chicago, Illinois, Estados Unidos).
Los autores tienen pleno acceso a los datos presentados en este manuscrito y asumen la total responsabilidad de su integridad. Todos los autores han leído el manuscrito y están de acuerdo con el formato en que se ha elaborado.
RESULTADOSDe los 257 pacientes con EP de nuestra serie, se diagnosticó ICC a 145 (56%): 115 (79%) tenían ICC en el momento del ingreso (el 58% de los pacientes en clase funcional NYHA III o IV) y en los 30 pacientes restantes (21%) la ICC se produjo durante su hospitalización.
Características basalesSe registró un total de 96 variables en cada paciente (anexo). Los resultados de este análisis se resumen en la tabla 1.
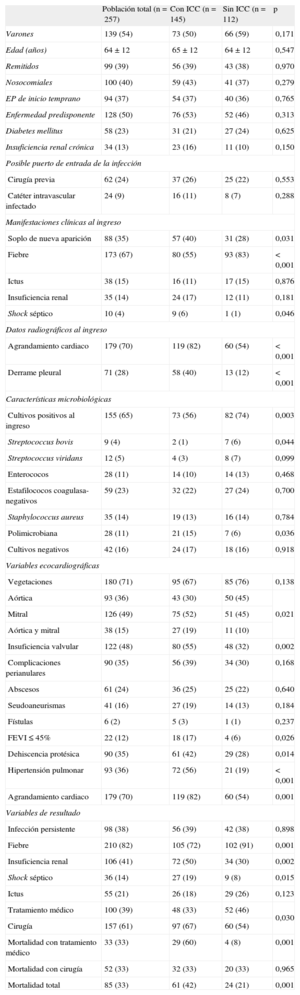
Características basales de los pacientes con endocarditis protésica complicada con insuficiencia cardiaca congestiva en comparación con los pacientes sin insuficiencia cardiaca congestiva
| Población total (n=257) | Con ICC (n=145) | Sin ICC (n=112) | p | |
| Varones | 139 (54) | 73 (50) | 66 (59) | 0,171 |
| Edad (años) | 64±12 | 65±12 | 64±12 | 0,547 |
| Remitidos | 99 (39) | 56 (39) | 43 (38) | 0,970 |
| Nosocomiales | 100 (40) | 59 (43) | 41 (37) | 0,279 |
| EP de inicio temprano | 94 (37) | 54 (37) | 40 (36) | 0,765 |
| Enfermedad predisponente | 128 (50) | 76 (53) | 52 (46) | 0,313 |
| Diabetes mellitus | 58 (23) | 31 (21) | 27 (24) | 0,625 |
| Insuficiencia renal crónica | 34 (13) | 23 (16) | 11 (10) | 0,150 |
| Posible puerto de entrada de la infección | ||||
| Cirugía previa | 62 (24) | 37 (26) | 25 (22) | 0,553 |
| Catéter intravascular infectado | 24 (9) | 16 (11) | 8 (7) | 0,288 |
| Manifestaciones clínicas al ingreso | ||||
| Soplo de nueva aparición | 88 (35) | 57 (40) | 31 (28) | 0,031 |
| Fiebre | 173 (67) | 80 (55) | 93 (83) | < 0,001 |
| Ictus | 38 (15) | 16 (11) | 17 (15) | 0,876 |
| Insuficiencia renal | 35 (14) | 24 (17) | 12 (11) | 0,181 |
| Shock séptico | 10 (4) | 9 (6) | 1 (1) | 0,046 |
| Datos radiográficos al ingreso | ||||
| Agrandamiento cardiaco | 179 (70) | 119 (82) | 60 (54) | < 0,001 |
| Derrame pleural | 71 (28) | 58 (40) | 13 (12) | < 0,001 |
| Características microbiológicas | ||||
| Cultivos positivos al ingreso | 155 (65) | 73 (56) | 82 (74) | 0,003 |
| Streptococcus bovis | 9 (4) | 2 (1) | 7 (6) | 0,044 |
| Streptococcus viridans | 12 (5) | 4 (3) | 8 (7) | 0,099 |
| Enterococos | 28 (11) | 14 (10) | 14 (13) | 0,468 |
| Estafilococos coagulasa-negativos | 59 (23) | 32 (22) | 27 (24) | 0,700 |
| Staphylococcus aureus | 35 (14) | 19 (13) | 16 (14) | 0,784 |
| Polimicrobiana | 28 (11) | 21 (15) | 7 (6) | 0,036 |
| Cultivos negativos | 42 (16) | 24 (17) | 18 (16) | 0,918 |
| Variables ecocardiográficas | ||||
| Vegetaciones | 180 (71) | 95 (67) | 85 (76) | 0,138 |
| Aórtica | 93 (36) | 43 (30) | 50 (45) | 0,021 |
| Mitral | 126 (49) | 75 (52) | 51 (45) | |
| Aórtica y mitral | 38 (15) | 27 (19) | 11 (10) | |
| Insuficiencia valvular | 122 (48) | 80 (55) | 48 (32) | 0,002 |
| Complicaciones perianulares | 90 (35) | 56 (39) | 34 (30) | 0,168 |
| Abscesos | 61 (24) | 36 (25) | 25 (22) | 0,640 |
| Seudoaneurismas | 41 (16) | 27 (19) | 14 (13) | 0,184 |
| Fístulas | 6 (2) | 5 (3) | 1 (1) | 0,237 |
| FEVI ≤ 45% | 22 (12) | 18 (17) | 4 (6) | 0,026 |
| Dehiscencia protésica | 90 (35) | 61 (42) | 29 (28) | 0,014 |
| Hipertensión pulmonar | 93 (36) | 72 (56) | 21 (19) | < 0,001 |
| Agrandamiento cardiaco | 179 (70) | 119 (82) | 60 (54) | 0,001 |
| Variables de resultado | ||||
| Infección persistente | 98 (38) | 56 (39) | 42 (38) | 0,898 |
| Fiebre | 210 (82) | 105 (72) | 102 (91) | 0,001 |
| Insuficiencia renal | 106 (41) | 72 (50) | 34 (30) | 0,002 |
| Shock séptico | 36 (14) | 27 (19) | 9 (8) | 0,015 |
| Ictus | 55 (21) | 26 (18) | 29 (26) | 0,123 |
| Tratamiento médico | 100 (39) | 48 (33) | 52 (46) | 0,030 |
| Cirugía | 157 (61) | 97 (67) | 60 (54) | |
| Mortalidad con tratamiento médico | 33 (33) | 29 (60) | 4 (8) | 0,001 |
| Mortalidad con cirugía | 52 (33) | 32 (33) | 20 (33) | 0,965 |
| Mortalidad total | 85 (33) | 61 (42) | 24 (21) | 0,001 |
EP: endocarditis protésica; FEVI: fracción de eyección ventricular izquierda; ICC: insuficiencia cardiaca congestiva.
Los valores expresan n (%) o media±desviación estándar.
En la tabla 1 se presentan los resultados de los análisis univariables en los que se comparan las principales características de los pacientes con y sin ICC durante la hospitalización por endocarditis infecciosa. La presencia de soplo de nueva aparición, shock séptico, insuficiencia renal, endocarditis polimicrobiana, afección multivalvular y mitral, disfunción ventricular izquierda, hipertensión pulmonar, dehiscencia protésica, insuficiencia valvular moderada o grave, agrandamiento cardiaco y derrame pleural se observó con mayor frecuencia en los pacientes con ICC, mientras que la presencia de Streptococcus bovis, la fiebre y los cultivos positivos al ingreso fueron menos comunes en este grupo de pacientes. Además, en los pacientes con ICC fueron más frecuentes las intervenciones cardiacas. La mortalidad hospitalaria fue mayor entre los pacientes que recibieron sólo tratamiento antibiótico.
Factores pronósticos de la mortalidad hospitalaria en pacientes con endocarditis protésicaPara determinar la influencia de la ICC en el pronóstico de los pacientes con EP, se realizó un análisis univariable y se elaboró un modelo de regresión logística multivariable. Los resultados del análisis multivariable se resumen en la tabla 2. Los pacientes con EP complicada por ICC mostraron un aumento del riesgo de mortalidad al triple del de los pacientes con EP sin ICC. La prueba de bondad de ajuste de Hosmer-Lemershow produjo un valor de p=0,57. El cálculo de la discriminación del modelo por el índice de concordancia resultó en 0,80 (índice C del 95%, 0,75-0,86).
Modelo de regresión logística para determinar los factores predictivos de la mortalidad de los pacientes con endocarditis protésica
| Predictores de la mortalidad hospitalaria en la EP (n=257) | OR (IC95%) | p |
| Infección persistente | 3,6 (1,9-6,9) | < 0,001 |
| ICC | 3,0 (1,5-5,8) | 0,001 |
| Staphylococcus aureus | 2,7 (1,2-6,5) | 0,022 |
| Complicaciones perivalvulares | 2,6 (1,4-4,9) | 0,003 |
| Insuficiencia renal | 2,5 (1,3-4,8) | 0,005 |
| Diabetes mellitus | 2,1 (1,0-4,4) | 0,045 |
EP: endocarditis protésica; IC95%: intervalo de confianza del 95%; ICC: insuficiencia cardiaca congestiva; OR: odds ratio.
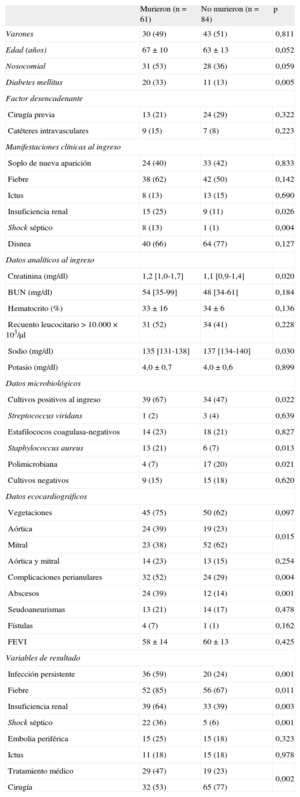
Se analizó un total de 96 variables para determinar los factores de riesgo asociados a la mortalidad de los pacientes con EP e ICC. Los resultados del análisis univariable se resumen en la tabla 3. Las variables de insuficiencia renal, fiebre, infección persistente, concentraciones de creatinina y sodio al ingreso, shock séptico, hemocultivos positivos al ingreso, Staphylococcus aureus, diabetes mellitus, afección aórtica y absceso se asociaron a una mortalidad más alta entre los pacientes con EP e ICC. En cambio, las variables de cirugía cardiaca, estenosis valvular e infección polimicrobiana se asociaron a un mejor resultado clínico.
Asociación entre las características basales de los pacientes con insuficiencia cardiaca congestiva y la mortalidad hospitalaria
| Murieron (n=61) | No murieron (n=84) | p | |
| Varones | 30 (49) | 43 (51) | 0,811 |
| Edad (años) | 67±10 | 63±13 | 0,052 |
| Nosocomial | 31 (53) | 28 (36) | 0,059 |
| Diabetes mellitus | 20 (33) | 11 (13) | 0,005 |
| Factor desencadenante | |||
| Cirugía previa | 13 (21) | 24 (29) | 0,322 |
| Catéteres intravasculares | 9 (15) | 7 (8) | 0,223 |
| Manifestaciones clínicas al ingreso | |||
| Soplo de nueva aparición | 24 (40) | 33 (42) | 0,833 |
| Fiebre | 38 (62) | 42 (50) | 0,142 |
| Ictus | 8 (13) | 13 (15) | 0,690 |
| Insuficiencia renal | 15 (25) | 9 (11) | 0,026 |
| Shock séptico | 8 (13) | 1 (1) | 0,004 |
| Disnea | 40 (66) | 64 (77) | 0,127 |
| Datos analíticos al ingreso | |||
| Creatinina (mg/dl) | 1,2 [1,0-1,7] | 1,1 [0,9-1,4] | 0,020 |
| BUN (mg/dl) | 54 [35-99] | 48 [34-61] | 0,184 |
| Hematocrito (%) | 33±16 | 34±6 | 0,136 |
| Recuento leucocitario>10.000×103/μl | 31 (52) | 34 (41) | 0,228 |
| Sodio (mg/dl) | 135 [131-138] | 137 [134-140] | 0,030 |
| Potasio (mg/dl) | 4,0±0,7 | 4,0±0,6 | 0,899 |
| Datos microbiológicos | |||
| Cultivos positivos al ingreso | 39 (67) | 34 (47) | 0,022 |
| Streptococcus viridans | 1 (2) | 3 (4) | 0,639 |
| Estafilococos coagulasa-negativos | 14 (23) | 18 (21) | 0,827 |
| Staphylococcus aureus | 13 (21) | 6 (7) | 0,013 |
| Polimicrobiana | 4 (7) | 17 (20) | 0,021 |
| Cultivos negativos | 9 (15) | 15 (18) | 0,620 |
| Datos ecocardiográficos | |||
| Vegetaciones | 45 (75) | 50 (62) | 0,097 |
| Aórtica | 24 (39) | 19 (23) | 0,015 |
| Mitral | 23 (38) | 52 (62) | |
| Aórtica y mitral | 14 (23) | 13 (15) | 0,254 |
| Complicaciones perianulares | 32 (52) | 24 (29) | 0,004 |
| Abscesos | 24 (39) | 12 (14) | 0,001 |
| Seudoaneurismas | 13 (21) | 14 (17) | 0,478 |
| Fístulas | 4 (7) | 1 (1) | 0,162 |
| FEVI | 58±14 | 60±13 | 0,425 |
| Variables de resultado | |||
| Infección persistente | 36 (59) | 20 (24) | 0,001 |
| Fiebre | 52 (85) | 56 (67) | 0,011 |
| Insuficiencia renal | 39 (64) | 33 (39) | 0,003 |
| Shock séptico | 22 (36) | 5 (6) | 0,001 |
| Embolia periférica | 15 (25) | 15 (18) | 0,323 |
| Ictus | 11 (18) | 15 (18) | 0,978 |
| Tratamiento médico | 29 (47) | 19 (23) | 0,002 |
| Cirugía | 32 (53) | 65 (77) | |
BUN: nitrógeno ureico sanguíneo; FEVI: fracción de eyección ventricular izquierda.
Los valores expresan n (%), media±desviación estándar o mediana [intervalo intercuartílico].
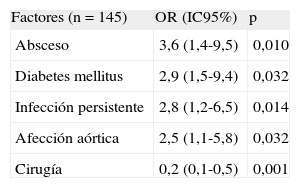
Los resultados del análisis multivariable se resumen en la tabla 4. Las variables absceso (OR=3,6; IC95%, 1,4-9,5), diabetes mellitus (OR=2,9; IC95%, 1,1-7,7), afección aórtica (OR=2,5; IC95%, 1,1-5,8) e infección persistente (OR=2,8; IC95%, 1,2-6,5) resultaron ser factores independientes predictivos de la mortalidad hospitalaria de los pacientes con EP. En cambio, la cirugía cardiaca se asoció a una disminución de la mortalidad entre esos pacientes (OR=0,2; IC95%, 0,1-0,5). La prueba de bondad de ajuste de Hosmer-Lemershow produjo un valor de p=0,94. El cálculo de la discriminación del modelo mediante el índice de concordancia resultó en 0,82 (índice C del 95%, 0,75-0,89).
Modelo de regresión logística para determinar los factores predictivos de la mortalidad de los pacientes con endocarditis protésica complicada por insuficiencia cardiaca congestiva
| Factores (n=145) | OR (IC95%) | p |
| Absceso | 3,6 (1,4-9,5) | 0,010 |
| Diabetes mellitus | 2,9 (1,5-9,4) | 0,032 |
| Infección persistente | 2,8 (1,2-6,5) | 0,014 |
| Afección aórtica | 2,5 (1,1-5,8) | 0,032 |
| Cirugía | 0,2 (0,1-0,5) | 0,001 |
IC95%: intervalo de confianza del 95%; OR: odds ratio.
A pesar de que la aparición de ICC en pacientes con EP es un aspecto crucial en el pronóstico de estos enfermos, en la literatura médica previa no hay estudios que aborden específicamente este tema. Algunos aspectos muy importantes de esta entidad, como su incidencia y su influencia en el pronóstico o en los factores predictivos de la mortalidad, siguen siendo desconocidos. Este estudio, que constituye la serie más amplia publicada hasta la fecha en que se analice específicamente la ICC en pacientes con EP, ha aportado algo de luz sobre estos aspectos desconocidos.
Del estudio se puede extraer varias consecuencias. En primer lugar, la incidencia de la ICC en los pacientes con EP es muy elevada, puesto que afecta a más del 50% de estos pacientes. En segundo lugar, la mortalidad de la EP complicada por ICC es muy alta, sobre todo entre los pacientes a los que se da solamente tratamiento médico. En tercer lugar, la ICC es un factor de riesgo independiente asociado a la EP, que aumenta al triple el riesgo de muerte hospitalaria de los pacientes. Y en cuarto lugar, la infección persistente, la afección aórtica, el absceso y la diabetes mellitus son factores de riesgo independientes asociados a la mortalidad de los pacientes con EP e ICC. Por el contrario, se demuestra que la cirugía cardiaca reduce la mortalidad de los pacientes con EP e ICC.
Hasta donde sabemos, la incidencia de ICC en los pacientes con EP descrita en nuestra serie es la más alta. Hay varias razones que podrían explicar esta observación: estos pacientes eran atendidos por equipos de expertos en insuficiencia cardiaca, que siguieron los criterios más universalmente aceptados para el diagnóstico de la ICC: los criterios de Framingham. Además, el perfil microbiológico agresivo de nuestra serie, con un elevado porcentaje de infecciones causadas por especies de estafilococos, puede explicar la elevada incidencia de ICC en este estudio. Por último, a diferencia de otros estudios, incluimos a pacientes con ICC de todas las clases funcionales de la NYHA y no sólo a los que se encontraban en NYHA III y IV13.
Los resultados indican que la cirugía cardiaca reduce la mortalidad de los pacientes con EP e ICC. Esta observación se debe interpretar con cierta precaución, puesto que con mucha frecuencia se niega la cirugía a estos pacientes debido al elevado riesgo operatorio que comporta y también porque es el subgrupo de pacientes que tiene peor pronóstico14. Este fenómeno probablemente sea más frecuente en la EP que en la endocarditis de válvula nativa, ya que los pacientes suelen ser de mayor edad en los casos de EP y tener antecedentes de al menos una intervención cardiaca previa. Sólo los estudios aleatorizados permitirán establecer si la cirugía temprana mejora realmente el pronóstico de estos pacientes15. No obstante, nuestros datos refuerzan las recomendaciones de las guías en cuanto a que la mejor opción terapéutica para los pacientes con EP e ICC es la cirugía cardiaca13–16.
Desde un punto de vista clínico, la identificación de subgrupos de pacientes de alto riesgo en función de la presencia de marcadores pronósticos es muy importante tanto en la endocarditis de válvula nativa como en la EP, ya que ayuda a elegir el mejor enfoque terapéutico para esos pacientes. En estudios previos se han identificado varios factores predictivos de la mortalidad en pacientes con EP17: edad creciente, comorbilidad grave, bacteriemia persistente, infección asociada a la asistencia sanitaria, S. aureus, EP de inicio temprano, insuficiencia renal, mediastinitis, EP complicada, abscesos, complicaciones cerebrales, ICC y shock séptico. De entre estos factores, las infecciones estafilocócicas y la ICC son los más constantes. Nuestros resultados corroboran estas observaciones e incluyen la diabetes mellitus como importante marcador pronóstico de la mortalidad hospitalaria en la EP. Algunos de los estudios previos en que se ha intentado identificar factores de riesgo en los pacientes con EP han quedado ya desfasados18–20, puesto que analizaron sólo un subgrupo específico de pacientes con EP18–21 e incluyeron a un pequeño número de pacientes19,21 o eran monocéntricos18–22. El grupo de colaboración internacional en endocarditis presentó una serie de 556 pacientes con EP de 63 centros de 28 países2. En ese estudio, los factores edad avanzada, infección asociada a la asistencia sanitaria, S. aureus, ICC, ictus, abscesos intracardiacos y bacteriemia persistente tuvieron valor predictivo de la mortalidad hospitalaria de los pacientes con EP. La diabetes mellitus no alcanzó significación estadística en este estudio en cuanto a las diferencias observadas y no se analizó la insuficiencia renal.
Una vez establecido que la ICC agrava el pronóstico de los pacientes con EP, se investigó qué factores son útiles para identificar a los pacientes con riesgo de EP e ICC elevado. Los cuatro factores de riesgo independientes identificados en nuestra serie se han descrito ya en estudios previos2,5,23,24. El más potente factor predictivo de la mortalidad en nuestra serie fue la infección persistente, lo que concuerda con los resultados previos de nuestro grupo25. Es importante resaltar que más del 70% de los casos de EP causados por S. aureus se asoció a una infección persistente, lo que explica por qué este microorganismo no alcanzaba significación estadística en el análisis multivariable. El papel de las complicaciones perivalvulares en el pronóstico de la endocarditis infecciosa se ha estudiado de manera detallada y está claramente establecido2,10. Sin embargo, hay menos uniformidad en los datos relativos a la diabetes mellitus. En algunas series se ha observado que la diabetes mellitus aumenta el riesgo de muerte de los pacientes con endocarditis infecciosa26; sin embargo, estos resultados no concuerdan con los presentados por otros autores27. Nuestros datos indican que la diabetes mellitus puede asociarse a un aumento del riesgo cuando el proceso infeccioso afecta al material protésico. Los mecanismos propuestos en la literatura médica previa hacen referencia a una depresión de la quimiotaxis, la adherencia, la fagocitosis, la destrucción intracelular de microorganismo y la opsonización en los leucocitos26.
LimitacionesSomos conscientes de varias limitaciones de nuestro trabajo. No se utilizaron marcadores bioquímicos como el péptido natriurético cerebral o la porción aminoterminal de la prohormona en la evaluación diagnóstica y pronóstica de los pacientes con ICC, ya que no se dispuso de estas determinaciones durante todo el periodo de estudio en nuestros hospitales. Se ha identificado que el aumento de la concentración plasmática de péptido natriurético y de la porción aminoterminal de la prohormona son factores predictivos de disfunción cardiaca y muerte en muchos contextos de cuidados críticos, incluida la insuficiencia cardiaca, el infarto de miocardio y el shock séptico. Sólo hay un estudio pequeño en el que se observó que el aumento de péptido natriurético al ingreso predice la mortalidad hospitalaria o la cirugía urgente en pacientes con endocarditis infecciosa28. No obstante, se deberá validar estos resultados en cohortes de pacientes más amplias.
En nuestra base de datos no se registraron posibles factores desencadenantes de la insuficiencia cardiaca distintos de los relacionados con la infección en sí (es decir, arritmia, síndrome coronario agudo y urgencia hipertensiva) ni trastornos que comportaran propensión a la ICC (es decir, enfermedad coronaria, hipertrofia ventricular izquierda, etc.).
CONCLUSIONESPor último, este estudio se llevó a cabo en hospitales terciarios, un contexto que comporta un sesgo en el tipo de pacientes incluidos en nuestra base de datos. Nuestra muestra no refleja las características de todos los pacientes con endocarditis infecciosa de la población general, sino más bien la población de pacientes con EP ingresados en hospitales especializados. En consecuencia, nuestras conclusiones son aplicables a hospitales de referencia que cuenten con el equipamiento y el personal necesario para practicar cirugía cardiaca. Todos los estudios observacionales, así como muchos de los estudios aleatorizados, tiene un sesgo intrínseco29. Los efectos del sesgo de consulta en los centros terciarios han sido reconocidos ya anteriormente en la endocarditis30 y en los resultados quirúrgicos31. No es posible evitarlo, pero se debe reconocerlo. En nuestra población de pacientes con EP, la mortalidad puede ser superior a la observada en una cohorte de base poblacional, ya que los pacientes pueden haber fallecido antes de ser remitidos a nuestro hospital. Por el contrario, la mortalidad puede ser inferior debido a que los pacientes con un curso clínico favorable pueden no ser remitidos a nuestro hospital. Sin embargo, nuestros resultados son comparables a los de otras series de centros terciarios en los que se ha realizado la mayor parte de la investigación sobre endocarditis infecciosa.
FINANCIACIÓNEste estudio fue financiado en parte por la Red Temática de Investigación Cooperativa en Enfermedades Cardiovasculares y contó con la financiación del Instituto de Salud Carlos III.
CONFLICTO DE INTERESESNinguno.
Damos las gracias a Ana Puerto por su consejo estadístico.
| Epidemiológicas | Sexo*, edad*, nosocomial*, remitida*, endocarditis infecciosa previa, enfermedad predisponente, insuficiencia renal crónica*, diabetes mellitus*, cáncer, anemia crónica, inmunodepresión, tratamiento inmunosupresor, virus de la inmunodeficiencia humana, uso de drogas por vía parenteral, endocarditis protésica de inicio temprano* y posible puerto de entrada de la infección (cirugía previa* o catéter intravascular infectado*) |
| Clínicas | Clase funcional de la NYHA, fiebre al ingreso* (temperatura ≥ 38° C), fiebre antes del ingreso, tratamiento antibiótico antes del ingreso, disnea, escalofríos, soplo de nueva aparición*, ictus agudo*, shock séptico*, aparición aguda de síntomas y manifestaciones cutáneas variadas (lesiones de Janeway, hemorragias en astilla, petequias y nódulos de Osler) |
| Analíticas | Creatinina sérica, nitrógeno ureico sanguíneo, hemoglobina, hematocrito, velocidad de sedimentación globular, trombocitopenia, recuento leucocitario, leucocitosis, aspartato aminotransferasa, alanina aminotransferasa, sodio, potasio, lactato deshidrogenasa, proteinuria y hematuria |
| Electrocardiográficas | Bloqueo auriculoventricular, bloqueo de ramas derecha e izquierda, fibrilación auricular y taquicardia supraventricular |
| Radiológicas | Agrandamiento cardiaco* y derrame pleural* |
| Microbiológicas | Cultivos positivos al ingreso*, Streptococcus bovis*, S. viridans*, otros estreptococos, enterococos*, estafilococos coagulasa-negativos*, estafilococos cogulasa-negativos resistentes a meticilina, Staphylococcus aureus*, S. aureus resistente a meticilina, bacilos Gram negativos, polimicrobiana*, anaerobios, hongos, otros y cultivos negativos |
| Ecocardiográficas | Vegetaciones*, área transversal de vegetación, diámetro máximo de vegetación, diámetro mínimo de vegetación, fracción de eyección ventricular izquierda reducida*, hipertensión pulmonar*, nueva insuficiencia valvular moderada o grave*, complicaciones perivalvulares* (absceso, fístula y seudoaneurismas), estenosis protésica, dehiscencia protésica*, perforación valvular, localización de la endocarditis* (mitral, aórtica o multivalvular), derrame pericárdico, hipertensión pulmonar moderada o grave* y agrandamiento cardiaco* |
| Variables relacionadas con el resultado | Infección persistente*, shock séptico*, embolia sistémica, ictus agudo*, esplenomegalia*, insuficiencia renal*, lesiones cutáneas, hematuria, estancia en el hospital, tipo de tratamiento* (médico y quirúrgico), mortalidad con tratamiento médico*, mortalidad con cirugía* y mortalidad total* |
NYHA: New York Heart Association.