Full English text available from: www.revespcardiol.org/en
Los sistemas de navegación no radioscópica se describieron hace 2 décadas y comenzaron a usarse en la práctica clínica de la electrofisiología cardiaca en 19981. Como muchas otras tecnologías, pasada la fase inicial de excesivo optimismo, rápidamente se pasó a otra de escepticismo, se cuestionó su utilidad y se llegó incluso a equipararlos a juguetes (dilema «tool or toy»)2. Sin embargo, en los años posteriores, con la aparición de nuevos sistemas3, el desarrollo de mejoras continuas, tanto en el hardware como en el software, y vencidas las reticencias iniciales, se han convertido en sistemas imprescindibles para el laboratorio de electrofisiología actual, y se utilizan cada vez más habitualmente para la ablación de un mayor número de sustratos arrítmicos4. Revista Española de Cardiología ha publicado recientemente 2 interesantes artículos sobre el uso de estos sistemas5,6.
Uno de estos trabajos, firmado por Ballesteros et al.5, refiere los primeros resultados en nuestro país de un nuevo sistema de navegación no radioscópica, el sistema Rhythmia de la compañía Boston Scientific. Los autores describen la serie más extensa publicada hasta ahora de ablación de fibrilación auricular (FA) guiada con este sistema. Previamente se habían publicado otros trabajos de investigación con menor número de pacientes en los que se comparó el uso de este sistema en una serie prospectiva con el uso, en cohortes históricas, de otros navegadores electroanatómicos convencionales para la ablación de FA7,8. En todos ellos se describen resultados comparables al de este estudio en cuanto a eficacia y seguridad y un tiempo total de procedimiento similar o mayor y un mayor tiempo de radioscopia con Rhythmia. Al igual que este, todos estos trabajos adolecen de un análisis de objetivos «duros», no ya de mortalidad, sino de seguimiento libre de arritmias o de mejora de la calidad de vida. A pesar de todo, esto no resta valor a este trabajo, que en todo caso hay que interpretar como la presentación de los primeros resultados de una tecnología novedosa, que probablemente están condicionados por la curva inicial de aprendizaje inherente a toda nueva tecnología.
Sin embargo, conviene preguntarse qué agrega realmente el sistema presentado aquí a los ya presentes en el mercado. En primer lugar, hay que tener en cuenta que en este trabajo, al igual que en los previamente publicados, se compara este nuevo navegador con versiones antiguas de los navegadores más habituales, y que tanto el sistema Carto (Biosense-Webster) como el Ensite (Abbott) cuentan desde hace poco tiempo con nuevas versiones que también permiten la generación automática de mapas de alta densidad (tabla y vídeo del material suplementario)9. Esto indica el desarrollo tecnológico exponencial que la electrofisiología ha sufrido en los últimos años en los que, de disponer de poco más que el sistema de radiología, la poligrafía y un estimulador, los laboratorios han pasado a contar con multitud de otros sistemas, como consolas de crioablación o de ablación láser, ecocardiografía intracardiaca, robots de navegación remota, sistemas de cartografía de rotores, sensores de contacto o medidores de temperatura esofágica, entre otros. Estos sistemas requieren entrenamiento del médico y demás personal de laboratorio, así como conexiones y cables que complican la rutina diaria y han llevado incluso a que algunos de ellos sean desinstalados transcurridos unos años. Por lo tanto, realmente, antes de adoptar nuevas tecnologías, conviene preguntarse qué valor aportan frente a las ya disponibles y a qué coste, no solo económico. Más que nunca el clásico aforismo «tool or toy» debe estar presente.
Principales filtros para obtener mapas de activación de alta densidad en las últimas versiones de los sistemas de navegación electroanatómica actuales
| Ensite Precision | Carto Confidense | Rhythmia | |
|---|---|---|---|
| Estabilidad de la longitud de ciclo | Sí | Sí | Sí |
| Estabilidad del tiempo de activación | Sí: • Media de puntos • Último punto registrado | Sí: • Media de puntos • Coincidencia latido n–1 | Sí: • Media de puntos • Coincidencia latido n–1 |
| Patrón ECG/secuencia de activación | Patrón ECG (onda P y QRS) | No | Patrón ECG (onda P y QRS) Secuencia de 2 electrogramas |
| Velocidad del catéter | Sí | Sí | Sí |
| Respiración | Sí | Sí | Sí |
| Fuerza de contacto | Sí (mín. y máx.) | Sí (mín. y máx.) | No |
| Tipos de electrogramas para activación | • Bipolar • Unipolar • Última deflexión | • Unipolar | • Bipolar |
| Otras características | • Filtro de estimulación • Filtro consistencia del mapa • Filtro de estabilidad de posición • Filtro de señal/ruido • TurboMap | • Filtro de estimulación • Filtro consistencia del mapa • Filtro estabilidad de posición • Filtro de proximidad de tejido | • Filtro de estimulación • Filtro de dobles electrogramas • Filtro de señales ventriculares |
Por otro lado, hay que tener en cuenta que el sistema que se presenta es una de las primeras versiones. Eso le da, por un lado, la ventaja de que tiene potencial de mejora en sucesivas versiones. Sin embargo, por otro lado, significa que muchas de las opciones ya disponibles en los otros sistemas tardarán todavía en llegar. Estas mejoras incluyen desde mostrar sobre el propio mapa de navegación los valores de la fuerza de contacto entre el catéter de ablación y el tejido cardiaco en el que se apoya, que rápidamente se está convirtiendo en un estándar de práctica clínica, como otras de aparente menor calado a las que en un análisis superficial inicial puede darse poca importancia, pero que en la rutina diaria pueden facilitar el uso del sistema y reducir la exigencia, sobre todo el equipo humano del laboratorio.
Además, y aunque este aspecto a veces resulta manido, en un escenario de recursos limitados y cada vez más controlados y evaluados, es importante analizar el incremento de coste que puede suponer una nueva tecnología en un procedimiento individual y, sobre todo, el equilibrio de este con los beneficios que puede condicionar su uso. El análisis del coste se debería hacer desde 3 aspectos. El primero es la inversión inicial de adquisición del equipo y de formación del personal para utilizarlo. El segundo es el coste del fungible necesario, ya sea por requerir la introducción de catéteres especiales, como es en este caso el catéter Orion en el sistema Rhythmia, o por la necesidad de utilizar catéteres de ablación dedicados. En este trabajo, aparte del catéter Orion, se utilizó una vaina vascular dirigible adicional para su manejo, lo cual puede tener un impacto significativo en los costes del procedimiento. El tercer aspecto de coste deriva del tiempo adicional que pueda implicar el uso de la nueva tecnología para preparar al paciente y realizar el procedimiento, que al menos en el presente trabajo no pareció que se prolongara, aunque este dato hay que interpretarlo teniendo en cuenta las limitaciones de un estudio no aleatorizado.
Finalmente, uno de los resultados más importantes de este trabajo es que el sistema Rhythmia parece identificar mejor que la versión antigua de uno de los navegadores clásicos los gaps de persistencia de conducción en el caso de reconexión de venas pulmonares. Sin embargo, este hallazgo tiene poca relevancia práctica en la ablación de la FA, dado que la desconexión de las venas pulmonares reconectadas es un procedimiento sencillo, que prácticamente se logra en el 100% de los casos y habitualmente ni siquiera requiere la asistencia de un navegador, o que por sí solo no justifica su uso. En este sentido, hay que mencionar que posiblemente la desconexión de las venas pulmonares para la ablación de la FA no sea el procedimiento que más se puede beneficiar de este sistema, dado que es un procedimiento muy anatómico y en el que actualmente no se requiere realizar mapas electroanatómicos de activación ni de voltaje, punto fuerte de este sistema, sino disponer de una geometría de la aurícula izquierda y de las venas pulmonares lo menos distorsionada posible, una buena estabilidad de la posición espacial de la geometría durante todo el procedimiento y, sobre todo, una buena concordancia de la representación del catéter de ablación sobre la superficie de la geometría cardiaca, puntos en los que parecen más fuertes los navegadores clásicos que llevan años de desarrollo y mejoras en estos aspectos. Así, teniendo en cuenta que la principal fortaleza del sistema es la cartografía de arritmias macrorreentrantes, quizá sea más interesante estudiar cómo se va a comportar este navegador en la cartografía y la ablación de estas arritmias. Sin embargo, hay que mencionar que estas taquicardias, especialmente la auriculares macrorreentrantes, son actualmente minoritarias en el laboratorio de electrofisiología frente al grueso de las intervenciones representadas por FA, flutter auricular común y taquicardias supraventriculares de otro mecanismo, lo que puede cuestionar la rentabilidad de implementar este nuevo sistema de navegación cuando ya se dispone de otros que permiten un uso con alta eficacia, sin costes añadidos de fungible ni de complicación de rutinas de trabajo. En cualquier caso, esta investigación aporta la demostración de que el sistema parece detectar mejor que la cartografía convencional punto a punto istmos estrechos de conducción residual, representados en esta población como gaps en las venas pulmonares. En este sentido hay que felicitar a los autores, puesto que no hay hasta el momento ningún otro trabajo que haya demostrado esto, y utilizar un modelo de reconexión de venas pulmonares para ello es válido e imaginativo.
Por su parte, el trabajo de Álvarez et al.6, también publicado en Revista Española de Cardiología, muestra que es posible realizar procedimientos guiados exclusivamente por un navegador no radioscópico, con lo que se evita el uso de radiación ionizante. En el desarrollo de esta idea fue pionero nuestro país10, aunque inicialmente fue acogida con cierto escepticismo. La radioscopia es una tecnología del siglo xix que se ha utilizado durante 3 siglos para guiar procedimientos médicos. Sin embargo, es conocido que su uso está asociado a importantes riesgos por radiaciones ionizantes11 y riesgos ortopédicos secundarios al uso de medidas de protección radiológica12. Dejando aparte sus riesgos potenciales, la radioscopia tiene la desventaja de ser una tecnología de navegación bidimensional que no permite más que intuir la relación del catéter con la superficie endocárdica. Sin embargo, los sistemas de navegación tridimensional (3D) permiten, además de obviar completamente el uso de rayos X, una navegación 3D en la que además es posible visualizar de manera bastante precisa la relación entre los catéteres y la superficie endocárdica y, no menos importante, marcar posiciones del catéter sobre la geometría que posteriormente se puede recuperar tras explorar otros puntos. Esto es algo que no se pude realizar con radioscopia y es una de las principales ventajas de estos sistemas sobre ella.
El trabajo publicado demuestra que es posible realizar procedimientos sin radioscopia en una muestra importante de centros y operadores distintos, algunos con muy poca experiencia en la técnica. A pesar de esto, la ablación se logró con éxito en una vasta mayoría de pacientes, superior al 95% y con un porcentaje de complicaciones superponible al comunicado en los procedimientos con radioscopia en nuestro país. Sin embargo, llama la atención que, pese a haber transcurrido más de 10 años desde la descripción de la técnica y que además fuera descrita en nuestro país10, e incluyendo también su uso en sustratos arrítmicos situados en el lado izquierdo del corazón13, prácticamente no se hayan incluido procedimientos arrítmicos de este tipo en este registro (únicamente 2 pacientes con vías accesorias izquierdas). Es verdad que para el acceso a la aurícula izquierda a menudo se requiere una punción transeptal que puede implicar riesgos si no se asiste con radioscopia, pero la mayoría de los procedimientos de ablación sobre sustratos radioscópicos izquierdos (vías accesorias y taquicardias ventriculares idiopáticas) pueden realizarse por acceso arterial retroaórtico. Se ha cuestionado la seguridad de este acceso sin control radioscópico por el riesgo de introducir inadvertidamente el catéter de ablación en una arteria coronaria. Sin embargo, hay que recalcar que las arterias coronarias tampoco se visualizan mediante radioscopia en un procedimiento convencional de electrofisiología y que con el navegador probablemente se tenga mayor control de este posicionamiento inadvertido que con la radioscopia. Nuestro grupo confirmó estas consideraciones hace años en una serie de 42 pacientes sometidos a ablación no radioscópica de vías accesorias izquierdas13. Más allá del hecho en sí, esta demostración es relevante porque en la realización de un procedimiento de ablación sin radioscopia habitualmente no se tiene la seguridad de que el sustrato arrítmico vaya a estar en el lado derecho, lo que de algún modo obliga a tener un sistema de radioscopia a disposición por si finalmente ese no es el caso y no se domina la técnica de ablación no radioscópica de sustratos izquierdos. En este sentido, llama la atención que, de los 247 pacientes incluidos en este estudio, solo hubiera 2 con vías accesorias izquierdas que obligaron a suspender el procedimiento no radioscópico, cuando es un diagnóstico que a menudo solo se alcanza durante el propio procedimiento de electrofisiología por las dificultades de establecer el mecanismo último de las taquicadias supraventriculares no preexcitadas antes del procedimiento.
En cuanto a la realización de procedimientos de ablación libres de radioscopia o «con poca» radioscopia, se puede argumentar que en realidad tiene poca relevancia clínica la utilización de unos pocos minutos de radioscopia. Sin embargo, merece la pena resaltar varios aspectos que hacen fútil esta argumentación. En primer lugar, la posibilidad de utilizar la radioscopia facilita que esta se use y hace más difícil la restricción de su uso ante las dificultades habituales de cualquier procedimiento. En segundo lugar, al cerebro humano (al menos al del autor de este editorial) le resulta difícil trabajar simultáneamente con 2 modelos geométricos de la misma estructura anatómica (el del navegador y el mental desarrollado mediante la movilización del catéter en distintas posiciones y proyecciones radiológicas). Esto hace que, en virtud de la larga tradición de uso de radioscopia, en etapas iniciales se prime el uso de esta y se retrase la adopción de la navegación preferente no radioscópica; en etapas posteriores, ya con un uso preferente de este tipo de navegación, se mantiene el «reflejo del pedal», que hace pisar el accionador de radioscopia pero sin prestar atención a esta mientras se atiende al mapa 3D del navegador. Finalmente, algo que probablemente en el futuro puede tener incluso más importancia, es la total independencia del equipo de radiología. Esto, que puede parecer baladí, significa que el procedimiento se pueda continuar o incluso iniciar ante una avería del sistema de radiología, como ha sido nuestra experiencia en estos años o, incluso en un paso más allá, plantear una sala de electrofisiología en la que no sea necesario un sistema de radiología para los procedimientos más sencillos. Los sistemas de radioscopia son costosos tanto en su adquisición como en su mantenimiento, que requiere revisiones periódicas protocolizadas, tanto técnicas como de seguridad radiofísica. Esta estrategia se ha cuestionado con el argumento de que puede ser necesario disponer de la radiología como una técnica de imagen en tiempo real de lo que está ocurriendo en el corazón (p. ej., visualización de una silueta cardiaca inmóvil ante un derrame pericárdico). Sin embargo, la simplificación y la amplia distribución de los equipos de ecocardiografía hacen más conveniente y barato disponer de uno de estos que de un sistema de radioscopia para este solo uso. Quizá la mayor limitación de no disponer de un sistema de radioscopia derive de posibles problemas con los catéteres, tanto en relación con el acceso al corazón y los grandes vasos desde el sistema vascular como con las potenciales complicaciones de su uso que requieran visualización radioscópica (p. ej., atrapamiento o anudamientos). Sin embargo, estos problemas son lo suficientemente infrecuentes como para no justificar por sí solos el mantenimiento de un sistema de radioscopia, especialmente teniendo en cuenta que siempre se puede recurrir a un sistema de radioscopia portátil no dedicado para asistirlos.
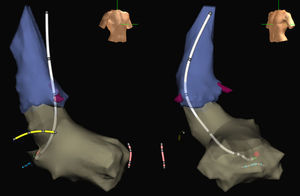
Finalmente, uno de los problemas de los procedimientos guiados con navegadores electroanatómicos sin radioscopia es la falta de visualización de la porción proximal de los catéteres en la que no hay electrodos. Habitualmente, esto no suele ser un problema excesivo para movilizar el catéter de ablación en cavidades derechas a las que se accede desde la vena cava inferior, dado que la posición de la curvatura proximal del catéter es fácil e intuitivamente sospechable. Sin embargo, es más complicado cuando el catéter está en cavidades izquierdas, especialmente cuando el acceso es retroaórtico o con catéteres circulares, en los que no es tan fácil intuir dónde está situado su mástil, lo que suele llevar a un uso intermitente de la radioscopia. Sin embargo, en los últimos años han aparecido diseños de catéteres de ablación o circulares, algunos propios14, que permiten visualizar casi completamente el catéter en la pantalla del navegador y obviar por completo la radioscopia de manera sencilla y casi sin entrenamiento (figura).
Imágenes de la aorta (azul) y del ventrículo izquierdo (gris) de un navegador electroanatómico (Ensite NavX Classic, Abbott) en proyecciones oblicua anterior derecha (izquierda) e izquierda (derecha) obtenidas durante un procedimiento de ablación no radioscópico de una vía accesoria AV izquierda. Se muestra un catéter de ablación de diseño propio (blanco) con electrodos en su cuerpo y con su punta situada sobre el punto de ablación eficaz (bola roja) en el anillo mitral. Además, se muestra el extremo distal de catéteres situados en la región hisiana (amarillo), el ápex del ventrículo derecho (rosa) y el seno coronario (azul), también introducidos sin rayos X. La salida de las arterias coronarias se muestra en color burdeos. Esta figura se muestra a todo color solo en la versión electrónica del artículo.
J.L. Merino declara contratos de investigación, consultoría y educación con las compañias Abbott, Biosense-Webster, Boston-Scientific y Micropore.