El artículo de Abu-Assi et al1 publicado en este número de REVISTA ESPAÑOLA DE CARDIOLOGÍA aborda varias cuestiones importantes:
- ¿Qué relevancia tiene un score de riesgo determinado internacionalmente para una población española actual de pacientes con síndrome coronario agudo (SCA)?
- ¿Es aplicable el score de riesgo a pesar de las tasas de intervención más altas que las del conjunto de datos utilizados para establecerlo?
- ¿Es aplicable el score de riesgo Global Registry of Acute Coronary Events (GRACE) a las cohortes de infarto de miocardio (IM) con elevación del ST y de SCA sin elevación del ST?
Para abordar estas cuestiones, los autores obtuvieron prospectivamente información sobre pacientes consecutivos ingresados en su centro con un diagnóstico de SCA entre febrero de 2004 y febrero de 2009. En su artículo presentan los datos de 1.183 pacientes con IM con elevación del ST confirmado, IM sin elevación del ST o «angina inestable» (definida como un dolor torácico característico con o sin cambios electrocardiográficos de isquemia y sin elevación de la concentración plasmática de troponina) de los que se disponía de datos suficientes para completar el score de riesgo GRACE y de los que se conocía el estado vital a los 6 meses. Se dispuso de datos del 99% de la población para todas las variables pronósticas del score de riesgo GRACE y los autores pudieron determinar el estado vital de todos los pacientes excepto de 79 (6,3%).
Los resultados clave fueron que el score de riesgo GRACE predecía de forma exacta la evolución de esta población de pacientes españoles actuales con SCA, a pesar de las diferencias existentes en los patrones de práctica clínica respecto a la cohorte del GRACE2. En su estudio, los pacientes tenían una probabilidad tres veces mayor de ser tratados con una estrategia invasiva inmediata (el 72 frente al 27%) en su ingreso inicial, lo cual reflejaba tal vez la práctica clínica más reciente en Europa y Norteamérica, y aproximadamente el doble de probabilidad de presentar un aumento significativo de la troponina que la de la cohorte del GRACE. Al mismo tiempo, el uso de trombolíticos se redujo en 2,5 veces y fue compensado por un aumento de 3 veces en el uso de angiografía invasiva y revascularización coronaria. Además, el uso de tratamiento con estatinas y antiagregante plaquetario potente (clopidogrel) fue aproximadamente el doble. Junto con el aumento del uso de tratamientos invasivos y del tratamiento antiagregante plaquetario, el riesgo de complicaciones en esta cohorte fue alrededor de 2-3 veces mayor en la cohorte española que en la población del GRACE, que se debía predominantemente a la incidencia de insuficiencia renal y hemorragias mayores. A pesar de estas diferencias, Abu-Assi et al ponen de manifiesto que la capacidad de discriminación del score GRACE fue excelente, con un área bajo la curva ROC de 0,86 (intervalo de confianza [IC] del 95%, 0,81-0,92 para el conjunto de todos los pacientes) y de 0,9 (IC del 95%, 0,83-0,98 para los pacientes con IM con elevación del ST) y 0,86 (IC del 95%, 0,78-0,93 para los pacientes con IM sin elevación del ST)1. Así pues, los autores presentan por primera vez una validación del score de riesgo GRACE en una población española de pacientes hospitalizados con SCA.
¿Qué trascendencia clínica tienen estos resultados?
En el trasfondo de esta pregunta subyacen las de por qué necesitamos un score de riesgo y si no son obvias las características de riesgo en la evaluación clínica habitual. En el contexto clínico se aplica con frecuencia una estimación del riesgo, pero la evidencia existente indica que, sin un sistema de puntuación, los médicos no realizan estimaciones del riesgo exactas. En un reciente estudio se ha comparado la evaluación realizada por los médicos del riesgo individual de 1.956 pacientes incluidos en el Canadian ACS2 Registry entre 2002 y 2003 con el empleo de sistemas de puntuación del riesgo establecidos y validados, y se han observado tan sólo correlaciones positivas débiles3. Los autores identificaron en especial la percepción errónea de que en los pacientes jóvenes se percibe un riesgo superior al de los ancianos, mientras que los datos del registro ponen claramente de manifiesto que lo que sucede en realidad es lo contrario. De hecho, los investigadores del GRACE determinaron la tasa de intervenciones coronarias percutáneas tras el ingreso con un SCA en la cohorte del GRACE, utilizando una estratificación en los tres terciles del riesgo cardiovascular determinados mediante el score de riesgo GRACE. Los resultados pusieron de manifiesto una clara paradoja terapéutica, puesto que los pacientes con riesgo más bajo tenían una probabilidad un 50% superior de ser tratados con una intervención que los del grupo de máximo riesgo; es posible que esto refleje una estrategia de prevención del riesgo o una mala evaluación del riesgo individual por parte de los médicos4. Otros investigadores han mostrado paradojas similares en el uso de tratamientos farmacológicos basados en la evidencia, como las estatinas5. Estas observaciones se han reflejado en guías terapéuticas como las de la European Society of Cardiology6 y las ACC/AHA SCAI, que recomiendan claramente que se realice una estratificación del riesgo de los pacientes con SCA.
¿Por qué es tan importante la estratificación del riesgo?
En primer lugar, hay una evidencia sólida, basada en ensayos aleatorizados, que muestra que las estrategias de tratamiento específicas, incluido el tratamiento intervencionista y las terapias antiagregantes plaquetarias y antitrombóticas más potentes, son especialmente eficaces en los pacientes con mayor riesgo. En cambio, las guías de ACC/AHA asignan una recomendación de clase III (algo que no debe hacerse) al tratamiento intervencionista en los pacientes con SCA sin elevación del ST estabilizados y con bajo riesgo7. Así pues, para orientar estas estrategias de tratamiento, se hace necesaria una evaluación individualizada del riesgo cardiovascular. Esto es clave para garantizar que los pacientes en los que es más probable obtener el mayor efecto beneficioso con la intervención reciban la asistencia apropiada, y que los que es improbable que obtengan un efecto beneficioso no reciban tratamientos innecesarios que pueden ser peligrosos. Este enfoque resulta atractivo tanto para individualizar el tratamiento de cada paciente concreto como desde un punto de vista de simple economía de la salud.
¿Qué es el score de riesgo GRACE y cómo se ha obtenido?
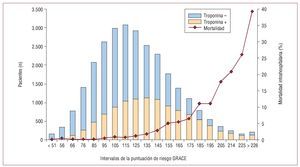
El score de riesgo GRACE fue desarrollado en una cohorte de 21.688 pacientes incluidos en el registro multinacional observacional GRACE2, en el que participan actualmente 123 hospitales de 14 países de Europa, Norteamérica, Sudamérica, Australia y Nueva Zelanda. El registro GRACE se diseñó para que reflejara una población de pacientes con SCA no sesgada, independientemente de su localización hospitalaria final y de si el hospital en el que ingresaban tenía acceso o no a servicios especializados de intervención cardiaca. Los predictores del resultado se establecieron en función de las características clínicas y los biomarcadores en el momento de la presentación inicial. Se identificaron nueve factores que predecían de manera independiente la mortalidad o el conjunto de mortalidad e infartos de miocardio (edad, insuficiencia cardiaca, enfermedad vascular periférica, presión arterial sistólica, clase de Killip, concentración sérica de creatinina, enzimas cardiacas elevadas, parada cardiaca al ingreso y desviación del segmento ST en el electrocardiograma) y se incorporaron a un modelo continuo de riesgo cardiovascular (fig. 1)8. Estos nueve factores explicaban más del 90% del poder predictivo del modelo multivariable completo y proporcionan una discriminación más sólida que la basada solamente en el valor de troponina (fig. 1). Es interesante señalar que, al introducir un ajuste para otros factores, el sexo no es un predictor del resultado. Este modelo se validó luego internamente en otros 22.122 pacientes del registro GRACE y externamente en otro grupo de 12.142 pacientes con SCA de la serie de datos del Global Use of Strategies to Open Occluded Coronary Arteries (GUSTO) IIb2. El score de riesgo del GRACE muestra una exactitud predictiva excelente para la mortalidad y para la variable combinada formada por muerte e IM a los 6 meses del episodio índice (c = 0,82 y c = 0,7 respectivamente). Los investigadores del GRACE han actualizado recientemente el modelo para asegurar su exactitud para los pacientes tratados actualmente9.
Fig. 1. Nomograma del GRACE en el que se muestra el riesgo de mortalidad intrahospitalaria en 27.406 pacientes tras la incidencia de un infarto de miocardio sin elevación del segmento ST, según el score de riesgo GRACE. El histograma describe la distribución de los pacientes con troponina positiva (columnas beige) o negativa (columnas azules) según el score GRACE. La línea roja indica las tasas de mortalidad hospitalaria observadas. Aunque la elevación de la troponina desvía la distribución hacia la derecha, hay un solapamiento sustancial para cualquier nivel de riesgo dado. Reproducida con permiso de Steg et al8.
Los resultados del estudio de Abu-Assi et al1 concuerdan con lo indicado por otros estudios de validación realizados en cohortes no incluidas en el GRACE, en las que el score GRACE tuvo un rendimiento uniformemente superior al de otros modelos de riesgo existentes10, al predecir con exactitud la mortalidad intrahospitalaria así como el resultado a los 6 meses11. Sin embargo, la exactitud predictiva en cuanto a la incidencia de IM recurrentes no es tan buena (c = 0,64 para el conjunto de todos los pacientes). Así pues, se hace necesaria una mejora de la capacidad predictiva respecto a esta evolución adversa importante, y se sigue buscando nuevos marcadores adicionales del riesgo, como el NT-proBNP12. A pesar de esta limitación, el score GRACE está ampliamente establecido en la actualidad en análisis independientes como el mejor predictor del riesgo cardiovascular tras un SCA. En un reciente análisis realizado por el grupo NICE (National Institute for Health and Clinical Excellence, Reino Unido) se compararon de forma sistemática diversos sistemas de puntuación, incluidos los de TIMI (Thrombolysis In Myocardial Infarction), PURSUIT (Platelet glycoprotein IIb/ IIIa in Unstable angina: Receptor Suppression Using Integrellin Therapy), GRACE, PREDICT, EMMACE (Evaluation of Methods and Management of Acute Coronary Events), AMIS (Acute Myocardial Infarction in Switzerland) y el score de riesgo de UA (Unstable Angina), antes de aplicar el score de riesgo GRACE en el conjunto de datos sin selección alguna del MINAP (Myocardial Infarction National Audit Project)13. La base de datos del MINAP incluye a 75.627 pacientes ingresados en todos los hospitales de Inglaterra y Gales a lo largo de un periodo de 2 años. El modelo GRACE dio un resultado extraordinariamente bueno (c = 0,825; IC del 95%, 0,82-0,83), y el NICE ha propuesto que el score de riesgo GRACE (u otro sistema de puntuación validado) se aplique en todos los pacientes tan pronto como acudan al hospital, con objeto de estratificar el riesgo y orientar el posterior tratamiento.
¿Es posible aplicar un sistema de puntuación del riesgo en la práctica clínica?
El score de riesgo GRACE es un algoritmo más complejo que otros scores, puesto que utiliza variables continuas como la edad y la disfunción renal (p. ej., el score de riesgo TIMI utiliza la edad como criterio dicotómico para < 65 o > 65 años). El cálculo del score de riesgo GRACE a partir de un nomograma en papel no es el método más apropiado de aplicar el sistema de puntuación a la práctica clínica. El algoritmo puede descargarse libremente en un dispositivo manual o un ordenador y la introducción de los datos y el cálculo del score de riesgo requiere menos de 30 s. ¿Puede aplicarse esto en la práctica clínica y es necesario un médico para estimar el score de riesgo? Esta cuestión fue abordada en el Sudeste de Escocia por McLean et al en una cohorte de 7.000 pacientes no seleccionados que acudieron al hospital por una sospecha de dolor cardiaco14. El estudio puso en evidencia que las enfermeras de cardiología pueden aplicar de forma exacta el score de riesgo GRACE, en un formato electrónico, y que a pesar de que se estudió en pacientes con «sospecha de dolor cardiaco» en vez de con un «SCA demostrado», proporcionó una sólida predicción del riesgo no sólo en cuanto a la evolución de los pacientes, sino también en cuanto a la confirmación de un diagnóstico de SCA y a la duración de la hospitalización.
Resumen
En resumen, este estudio realizado por Abu-Assi et al1 aporta evidencia de la validez del score GRACE, ampliamente aceptado, en la práctica cardiológica actual. Esto se suma a la evidencia de que este score de riesgo, de fácil aplicación y bien validado, debe usarse en todos los pacientes que acuden con SCA, con objeto de estratificar el riesgo y orientar el ulterior tratamiento (con lo que se reducen las paradojas terapéuticas existentes y con el objetivo de reducir la distancia existente entre la evidencia y la práctica clínica real). Es probable que la adopción universal de este enfoque tenga efecto en la mortalidad y la morbilidad totales tras el infarto agudo de miocardio superior al de las pequeñas mejoras observadas en ensayos clínicos recientes a gran escala sobre el uso de fármacos. Nosotros sugerimos que no se pase por alto la aplicación de esta intervención importante, y que aparentemente no requiere alta tecnología.
VÉASEARTÍCULOENPÁGS. 640-8
Full English text available from: www.revespcardiol.org
Ambos autores han contribuido por igual a este manuscrito.
Declaración de conflicto de intereses:
El Dr. Langrish disfruta de una beca de estudios de posgrado clínicos de la British Heart Foundation. El proyecto GRACE está financiado por una subvención no condicionada de Sanofi-Aventis (París, Francia). El Dr. Fox ocupa la Cátedra de Cardiología Duke of Edinburgh British Heart Foundation en la Universidad de Edimburgo, Reino Unido.
Correspondencia: Prof. K.A.A. Fox.
Centre for Cardiovascular Science. University of Edinburgh. Chancellor's Building. 49 Little France Crescent. Edinburgh EH16 4SB. Reino Unido.
Correo electrónico: K.A.A.Fox@ed.ac.uk