Las actuales guías de la European Society of Cardiology para la revascularización asignan una indicación de clase I (nivel de evidencia A) a la cirugía de revascularización aortocoronaria (CABG) en la enfermedad coronaria multivaso (ECM)1. Sin embargo, como consecuencia de los avances recientes en la intervención coronaria percutánea (ICP), con la nueva generación de stents liberadores de fármacos (SLF) y los antiagregantes plaquetarios más potentes, además del aumento de la experiencia de los operadores y la disponibilidad de instrumentos auxiliares (ecografía intravascular y guía de la reserva fraccional de flujo), la frecuencia de uso de la ICP en la ECM ha aumentado. De hecho, hay una indicación de clase IIa (nivel de evidencia B) para el uso de ICP con una puntuación «SYNergy between PCI with TAXus and cardiac surgery» (SYNTAX) ≤ 22 en los pacientes con una ECM estable crónica1.
Se debe tener en cuenta las características del paciente, tanto clínicas como anatómicas, en la toma de decisiones respecto al método óptimo de revascularización para un paciente con ECM. Para este subgrupo de pacientes, se recomienda una estratificación cuidadosa del riesgo y un intercambio de opiniones activo con un «equipo cardiaco» multidisciplinario (Heart Team)1. No todas las ECM son iguales; por lo tanto, se debe evaluar a cada paciente de manera individualizada para asegurar que se elige la modalidad de revascularización más apropiada para obtener un resultado favorable a largo plazo.
Los pacientes con ECM que presentan un síndrome coronario agudo (SCA) requieren una toma de decisiones clínica que tenga en cuenta también la urgencia de la revascularización, y esos estudios no se han incluido en el presente artículo. El objetivo de este editorial es comentar los factores que influyen en la elección de la ICP o la CABG en pacientes con ECM crónica.
EVIDENCIA ACTUALHistóricamente, la CABG ha sido el tratamiento estándar de referencia para los pacientes con ECM. Un amplio metanálisis de estudios importantes de CABG demostró un efecto beneficioso claro de la cirugía en los pacientes de riesgo medio y alto, en comparación con el tratamiento médico2. Más recientemente, varios estudios han comparado los resultados a largo plazo de la ICP con los de CABG en el tratamiento de la ECM, y los resultados han puesto de manifiesto que no hay diferencias en la mortalidad, pero sí mayor necesidad de revascularización en las cohortes tratadas con ICP. En un amplio análisis combinado de 3.051 pacientes procedentes de 4 ensayos aleatorizados en los que se comparó la ICP basada en stents metálicos sin recubrimiento con la CABG, se confirmó una necesidad de nuevas revascularizaciones persistentemente mayor con la ICP durante un seguimiento de 5 años (ICP frente a CABG, el 29,0 frente al 7,9%; razón de riesgos [HR] = 0,23; intervalo de confianza del 95% [IC95%], 0,45-0,61; p < 0,001). Es de destacar que, en este estudio, no hubo diferencias en la incidencia de muertes (el 8,5 frente al 8,2%; HR = 0,95; IC95%, 0,73-1,23; p = 0,69) o ictus (el 3,1 frente al 3,6%; HR = 1,16; IC95%, 0,73-1,83; p = 0,54)3.
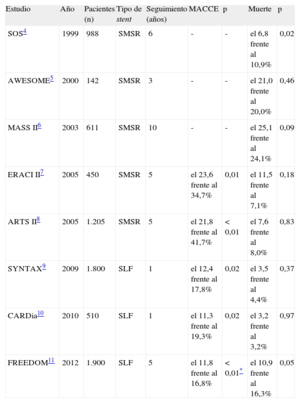
Tras la introducción de los SLF en 2003, la demostración en ensayos aleatorizados de una reducción significativa en la tasa de reestenosis, en comparación con los stents metálicos sin recubrir, ha llevado a un aumento de la confianza de los cardiólogos intervencionistas a la hora de abordar la ECM más compleja, que anteriormente había sido el reino de los cirujanos cardiotorácicos. En la tabla se presentan los resultados de los principales estudios en los que se ha comparado la ICP con la CABG en la ECM4–11.
Estudios de cirugía de revascularización aortocoronaria en comparación con la intervención coronaria percutánea en la enfermedad multivaso
| Estudio | Año | Pacientes (n) | Tipo de stent | Seguimiento (años) | MACCE | p | Muerte | p |
| SOS4 | 1999 | 988 | SMSR | 6 | - | - | el 6,8 frente al 10,9% | 0,02 |
| AWESOME5 | 2000 | 142 | SMSR | 3 | - | - | el 21,0 frente al 20,0% | 0,46 |
| MASS II6 | 2003 | 611 | SMSR | 10 | - | - | el 25,1 frente al 24,1% | 0,09 |
| ERACI II7 | 2005 | 450 | SMSR | 5 | el 23,6 frente al 34,7% | 0,01 | el 11,5 frente al 7,1% | 0,18 |
| ARTS II8 | 2005 | 1.205 | SMSR | 5 | el 21,8 frente al 41,7% | < 0,01 | el 7,6 frente al 8,0% | 0,83 |
| SYNTAX9 | 2009 | 1.800 | SLF | 1 | el 12,4 frente al 17,8% | 0,02 | el 3,5 frente al 4,4% | 0,37 |
| CARDia10 | 2010 | 510 | SLF | 1 | el 11,3 frente al 19,3% | 0,02 | el 3,2 frente al 3,2% | 0,97 |
| FREEDOM11 | 2012 | 1.900 | SLF | 5 | el 11,8 frente al 16,8% | < 0,01* | el 10,9 frente al 16,3% | 0,05 |
ARTS: Arterial Revascularization Therapies Study; AWESOME: Angina With Extremely Serious Operative Mortality Evaluation; CARDia: Coronary Artery Revascularization in Diabetes; ERACI: Estudio Randomizado Argentino de Angioplastia coronaria frente a cirugía de revascularización aortocoronaria en pacientes con enfermedad multivaso; FREEDOM: Future Revascularization Evaluation in Patients with Diabetes Mellitus: Optimal management of Multi-Vessel Disease; MACCE: eventos adversos cardiovasculares y cerebrovasculares mayores; MASS: Medicine, Angioplasty of Surgery; SLF: stents liberadores de fármacos; SMSR: stents metálicos sin recubrir; SOS: Stent or Surgery; SYNTAX: SYNergy between percutaneous coronary intervention with TAXus and cardiac surgery.
En un amplio registro con 17.400 pacientes, se observó una frecuencia de muertes a los 18 meses de seguimiento inferior en los pacientes tratados con CABG por una enfermedad coronaria de 3 vasos (HR ajustada = 0,80; IC95%, 0,65-0,97; p = 0,03)12. Sin embargo, este estudio tuvo la limitación del diseño retrospectivo y los desequilibrios de los grupos en las covariables.
El ensayo clínico que marcó un hito en la comparación de la ICP basada en SLF frente a la CABG en la ECM es el estudio SYNTAX. Es un ensayo clínico aleatorizado, prospectivo e internacional, con inclusión de todos los pacientes consecutivos, en el que participaron 1.800 pacientes con ECM (un 57% con angina estable crónica) a los que se asignó aleatoriamente el tratamiento con una ICP basada en stents liberadores de paclitaxel o con CABG. El objetivo principal del estudio, la no inferioridad de la ICP en cuanto a los eventos adversos cardiovasculares y cerebrovasculares mayores (MACCE) a 1 año, no se alcanzó (ICP frente a CABG, el 17,8 frente al 12,1%; p = 0,002), debido principalmente a una tasa de nuevas revascularizaciones significativamente superior (el 13,7 frente al 5,9%; p < 0,001). Sin embargo, se registró una tasa de ictus más elevada en el grupo de CABG (el 0,6 frente al 2,2%; p = 0,003). Es de destacar que no hubo diferencias entre los grupos en cuanto a la frecuencia de muertes, ictus o infartos de miocardio (IM) (ICP frente a CABG, el 7,6 frente al 7,7%; p = 0,98)9.
Recientemente se han publicado los resultados de este estudio a 5 años, que ponen de manifiesto que persiste una diferencia en los MACCE favorable a la CABG (el 37,3 frente al 26,9%; p < 0,0001) debido a las tasas más altas de revascularización con la ICP (el 9,7 frente al 3,8%; p < 0,0001). Sin embargo, sigue sin haber diferencias en la mortalidad por cualquier causa (el 11,4 frente al 13,9%; p = 0,10) o ictus (el 2,4 frente al 3,7%; p = 0,09)13.
Es preciso tener en cuenta que este estudio se llevó a cabo usando los SLF de primera generación, que posteriormente han demostrado ser inferiores a los SLF de nueva generación, tanto en lo relativo a la necesidad de revascularización como por la incidencia de trombosis del stent. Los ensayos aleatorizados SPIRIT (Clinical Evaluation of the Xience V Everolimus Eluting Coronary Stent System in the Treatment of Patients with de novo Native Coronary Artery Lesions) III y IV combinaron los datos de 4.689 pacientes con ECM. Esto puso de manifiesto que los stents de nueva generación liberadores de everolimus, en comparación con los stents de primera generación liberadores de paclitaxel (utilizados en el estudio SYNTAX), reducían las tasas de revascularización de la lesión diana debidas a isquemia en los pacientes con ECM (el 4,2 frente al 8,0%; p = 0,04), incluidos los tratados con implante de stents en lesiones múltiples (el 3,7 frente al 7,4%; p = 0,01). De hecho, los efectos beneficiosos absolutos aportados por los stents de nueva generación fueron mayores que en los pacientes tratados con ICP de una sola lesión en un único vaso14.
ESTRATIFICACIÓN DEL RIESGO EN LA ENFERMEDAD CORONARIA MULTIVASOLa estratificación del riesgo es un componente importante de la determinación de la modalidad de revascularización más apropiada, conjuntamente con el equipo cardiaco. En el ámbito de la práctica quirúrgica cardiotorácica, el uso de puntuaciones de riesgo está bien establecido y está relacionado predominantemente con factores clínicos, como la puntuación de la Society of Thoracic Surgeons (STS) y la Logistic European System for Cardiac Operative Risk Evaluation (EuroSCORE).
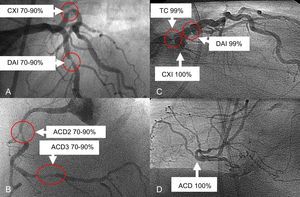
En el campo de la ICP, las puntuaciones de riesgo han continuado evolucionando a lo largo de los últimos años. El estudio SYNTAX introdujo la «puntuación SYNTAX», con una base anatómica, para evaluar la complejidad de las lesiones coronarias. Se realizaron nuevos análisis del estudio SYNTAX basados en la determinación de un riesgo bajo (puntuación SYNTAX < 23), intermedio (23-32) o alto (> 32). A los 5 años, en la cohorte total de pacientes de alto riesgo, continuó habiendo una diferencia significativa favorable a la CABG en cuanto a los MACCE (ICP frente a CABG, el 44,0 frente al 26,8%; p < 0,0001), con diferencias similares en el grupo de riesgo intermedio (el 36,0 frente al 25,8%; p = 0,008). Es importante señalar que en el grupo de bajo riesgo anatómico no hubo diferencias en la frecuencia de los MACCE (el 32,1 frente al 28,6%; p = 0,43)13. Esto indica que no todas las ECM son iguales, como se muestra en la figura. En las figuras A y B se presenta a un paciente con ECM y puntuación SYNTAX de 21 al que, debido a su bajo riesgo anatómico, se trató con éxito con una ICP utilizando stents liberadores de everolimus. En cambio, en las figuras C y D se presenta a un paciente con una ECM compleja (SYNTAX 52) que fue derivado a CABG tras debate en el equipo cardiaco.
A y B: paciente con enfermedad multivaso y na puntuación SYNTAX de 21. C y D: paciente con una anatomía más compleja y puntuación SYNTAX de 52, lo cual pone de manifiesto que no todos los casos de enfermedad multivaso son iguales. Tras el intercambio de opiniones con el «equipo cardiaco», se trató al paciente 1 mediante intervención coronaria percutánea con implante de stents liberadores de everolimus, y al paciente 2, con cirugía de revascularización aortocoronaria. ACD: arteria coronaria derecha; CXI: circunfleja; DAI: descendente anterior izquierda; TC: tronco común.
Hay otras puntuaciones de riesgo que se han desarrollado para evaluar a los pacientes con ECM, como la New Risk Classification Score, formada por 54 variables (17 clínicas, 33 angiográficas y 4 de factores de la intervención), que no se han validado todavía en una población de pacientes amplia y aleatorizada. También está la Global Risk Score, que combina la puntuación SYNTAX con la EuroSCORE aditiva, que reúne variables clínicas aceptadas históricamente y variables angiográficas.
Para superar las limitaciones de la ampliamente utilizada puntuación SYNTAX, es decir, la ausencia de variables clínicas, se ha desarrollado recientemente la puntuación SYNTAX II. Incorpora características que anteriormente se captaban en los sistemas de puntuación quirúrgica tradicionales y tiene como objetivo proporcionar una forma más fiable de facilitar la evaluación de los pacientes con ECM. Se añadieron a la puntuación SYNTAX anatómica inicial las características clínicas basales que mostraron una asociación intensa con la mortalidad a los 4 años en el estudio SYNTAX, como edad, aclaramiento de creatinina, fracción de eyección ventricular izquierda, enfermedad vascular periférica, sexo femenino y enfermedad pulmonar obstructiva crónica. Se cree que este enfoque puede orientar mejor la toma de decisiones a la hora de elegir entre ICP y CABG en grupos de pacientes complejos. Es innegable que se necesita una combinación de características clínicas y anatómicas para elaborar un modelo de estratificación del riesgo efectiva para los pacientes con una ECM compleja en los que se plantea una ICP.
ENFERMEDAD CORONARIA MULTIVASO Y DIABETES MELLITUSLos pacientes con diabetes mellitus plantean especial dificultad, dados el grado y la naturaleza agresiva de la enfermedad, con unas arterias coronarias más pequeñas y una afección difusa. Estas características se asocian a mayor grado de reestenosis tras la ICP y a una supervivencia a largo plazo menos favorable con ambas estrategias de revascularización, en comparación con los pacientes sin diabetes mellitus.
El primer estudio que comparó directamente la ICP con el bypass en 510 pacientes con diabetes mellitus es el ensayo CARDia (Coronary Artery Revascularization in Diabetes Trial), que puso de manifiesto ausencia de diferencias en la variable combinada de valoración primaria (muerte, IM e ictus a 1 año) (ICP frente a CABG, el 13,0 frente al 10,5%; HR = 1,25; IC95%, 0,75-2,09; p = 0,39); sin embargo, al añadir la necesidad de una nueva revascularización a esta variable de valoración, los resultados fueron favorables a la CABG (el 19,3 frente al 11,3%; HR = 1,77; IC95%, 1,11-2,82; p = 0,02)10. Es de destacar que, en este estudio, se utilizaron SLF de primera generación (stents liberadores de sirolimus) en el 69% de los pacientes, mientras que en los demás se emplearon stents metálicos sin recubrir.
Recientemente se ha presentado el estudio FREEDOM (Future Revascularization Evaluation in Patients with Diabetes Mellitus: Optimal management of Multi-Vessel Disease), en el que se incluyó a 1.900 pacientes con ECM y diabetes mellitus a los que se asignó aleatoriamente a una ICP con SLF de primera generación o a CABG. A los 5 años, el objetivo principal (mortalidad por cualquier causa, IM no mortal e ictus no mortal) se produjo con una frecuencia superior en el grupo de ICP (el 26,6% frente al 18,7%; p = 0,005), como consecuencia de las diferencias en la mortalidad (el 16,3 frente al 10,9%; p = 0,049) y el IM (el 13,9 frente al 6,0%; p < 0,001), pero en cambio con más ictus en el grupo de CABG (el 2,4 frente al 5,2%; p = 0,03). Tiene interés señalar que el mayor efecto beneficioso observado con la CABG fue uniforme en los tres terciles de la puntuación SYNTAX11. Este es el primer estudio que mostró resultados favorables con una estrategia de tratamiento cuando se consideraba la necesidad de revascularizar.
REVASCULARIZACIÓN COMPLETA COMPARADA CON REVASCULARIZACIÓN INCOMPLETALa estrategia de revascularización depende en cierta medida de si el objetivo es una revascularización completa, una revascularización funcional o simplemente un beneficio sintomático. La revascularización completa es más probable con la CABG y, aunque este es el objetivo en la mayoría de los pacientes con ECM, puede optarse por una revascularización incompleta ante la presencia de otros trastornos médicos, oclusiones totales crónicas sin viabilidad o disfunción sistólica ventricular izquierda. Un reciente metanálisis de 37.116 pacientes con ECM tratados con revascularización completa (n = 11.596) o incompleta (n = 25.520) demostró menor riesgo de mortalidad (RR = 0,82; IC95%, 0,68-0,99; p = 0,05) y de IM no mortal (RR = 0,67; IC95%, 0,53-0,84; p < 0,01) con la revascularización completa15. Además, un subestudio del ensayo SYNTAX demostró que una puntuación SYNTAX residual superior era un marcador de una comorbilidad clínica creciente y de la complejidad anatómica, y que una puntuación > 8 tras la revascularización se asociaba con una mortalidad del 35,3% a 5 años, en comparación con una mortalidad del 8,7% con una puntuación de 0-4 y una mortalidad del 11,4% con una puntuación de 4-8 (p < 0,001)16.
Se han realizado varios estudios para intentar esclarecer la decisión respecto a la revascularización completa o incompleta y si esta debe tener un fundamento anatómico o funcional. El estudio de referencia en la evaluación de la revascularización funcional fue el FAME, en el que se estudió a 1.005 pacientes con al menos dos vasos con lesiones > 50% a los que se asignó aleatoriamente una intervención guiada por angiografía o por la reserva fraccional de flujo. Hubo una reducción significativa de los MACCE en el grupo guiado por la reserva fraccional de flujo (el 22,8 frente al 14,9%; p = 0,02), y se observó que una tercera parte de las lesiones consideradas angiográficamente significativas no fueron significativas funcionalmente según la reserva fraccional de flujo17. Así pues, es posible que puedan demostrarse mejores resultados en los pacientes con ECM a los que se practica una revascularización percibida como completa si esta se realiza sobre una base funcional en vez de anatómica. La determinación de la reserva fraccional de flujo podría incorporarse a la puntuación SYNTAX, en la denominada «puntuación SYNTAX funcional», lo que se ha evaluado ya en un estudio piloto.
PAPEL CLAVE DEL EQUIPO CARDIACO EN LA ENFERMEDAD CORONARIA MULTIVASOLas actuales guías europeas resaltan el papel del equipo cardiaco, formado por cardiólogos clínicos, cardiólogos intervencionistas y cirujanos cardiotorácicos, para tomar decisiones relativas a la estrategia terapéutica óptima para un paciente con ECM1. La decisión del equipo cardiaco debe tomarse teniendo en cuenta las características del paciente tanto anatómicas como clínicas, y con una cuidadosa estratificación del riesgo. Por lo tanto, se recomienda un enfoque individualizado para cada paciente, teniendo en cuenta los objetivos del tratamiento y la mejora esperada de la calidad de vida, en función de las preferencias individuales y el conocimiento experto local.
CONCLUSIONESLa mayoría de los estudios de la ECM no muestran diferencias significativas entre ICP y CABG por lo que respecta a los objetivos cuantitativos de valoración de muerte, ictus o IM, excepto en el subgrupo de diabetes mellitus. De hecho, la evidencia existente indica que la ICP en pacientes seleccionados puede realizarse no solo de manera segura, sino también con unos resultados comparables a los de la CABG. Los pacientes con ECM son complejos y requieren un tratamiento individualizado para cada caso, teniendo en cuenta tanto los factores clínicos como los anatómicos. En consecuencia, es importante involucrar al paciente en el proceso de toma de decisiones, tras un intercambio de opiniones con el equipo cardiaco.
La mayoría de los estudios previos han comparado la CABG con la ICP realizada con los SLF de primera generación. Posteriormente se han desarrollado stents de nueva generación con unos resultados alentadores, que requieren evaluación con mayor detalle en este campo. El estudio actualmente en curso BEST (Bypass Surgery Versus Everolimus Eluting Stent Implantation for Multi-Vessel Coronary Artery Disease) intentará dar respuesta a algunas de estas cuestiones, con un total de 1.776 pacientes asignados aleatoriamente a SLF de nueva generación o a CABG, con un objetivo principal combinado de muerte, IM no mortal y revascularización del vaso diana por isquemia a los 2 años. Además, el ensayo multicéntrico SYNTAX II incluirá a un total de 450 pacientes consecutivos con un diagnóstico de novo de enfermedad de 3 vasos y sin afección del tronco común tras un examen de selección basado en la puntuación SYNTAX II y la opinión del equipo cardiaco. Si los pacientes se consideran apropiados para una ICP, tras la evaluación con la reserva fraccional de flujo y la instantaneous wave-free ratio (iFR), se utilizará el stent SYNERGY® (Boston Scientific; Natick, Massachusetts, Estados Unidos), con un objetivo principal consistente en los MACCE a los 12 meses. Además, se evaluarán mejor estrategias como la revascularización híbrida, que podrían adquirir un papel creciente en el futuro.
CONFLICTO DE INTERESESNinguno.