El tratamiento con bloqueadores beta tiene una indicación de clase I y nivel de evidencia A en las guías de tratamiento de insuficiencia cardiaca, cardiopatía isquémica y fibrilación auricular. A pesar de ello, el uso de bloqueadores beta sigue siendo inferior a lo deseable. El objetivo principal del estudio es analizar el uso de los bloqueadores beta en España en pacientes con cardiopatía isquémica, insuficiencia cardiaca, fibrilación auricular.
MétodosEstudio epidemiológico observacional, transversal y multicéntrico, que incluye a 1.608 pacientes con cardiopatía isquémica, insuficiencia cardiaca y/o fibrilación auricular reclutados en 150 centros sanitarios por cardiólogos y médicos internistas.
ResultadosEl 78,6% de los pacientes fueron incluidos en cardiología, y el 21,4%, en medicina interna; se recogió al 25,8% en altas hospitalarias y al 74,2%, en consultas externas. El 67% eran varones. La media de edad era 68±12 años. El 73% tenía cardiopatía isquémica; el 42%, insuficiencia cardiaca, y el 36%, fibrilación auricular (variable multirrespuesta). El 82,8% de los tratados en cardiología recibió bloqueadores beta, frente al 71,6% de los tratados en medicina interna (p<0,0001). Por enfermedades, el 85,1% de los pacientes con cardiopatía isquémica, el 77% con insuficiencia cardiaca y el 72,4% con fibrilación auricular. Cardiología prescribió significativamente más bloqueadores beta que medicina interna en cardiopatía isquémica e insuficiencia cardiaca. El análisis multivariable mostró que los bloqueadores beta aumentan si se padece cardiopatía isquémica, se es tratado por un cardiólogo, se tiene dislipemia, accidente cerebrovascular y/o hipertrofia ventricular izquierda. Disminuyen los bloqueadores beta con la edad, el broncospasmo y el asma bronquial, la bradicardia, la enfermedad pulmonar obstructiva crónica y/o la claudicación intermitente.
ConclusionesTodavía existen márgenes de mejora en la prescripción de bloqueadores beta a pacientes con cardiopatía isquémica, insuficiencia cardiaca y/o fibrilación auricular en España.
Palabras clave
Actualmente las enfermedades cardiovasculares son un importante problema de salud pública, pues se trata de enfermedades crónicas graves y la principal causa de muerte en nuestra sociedad, en especial la cardiopatía isquémica y la enfermedad cerebrovascular1.
Algunas de estas enfermedades, como la insuficiencia cardiaca crónica (ICC), presentan una prevalencia en constante aumento (cerca de un 10% en la población mayor de 70 años)2 que afecta tanto a la calidad de vida como a la supervivencia de los pacientes. Los avances efectuados en la prevención de los factores de riesgo cardiovascular y el tratamiento han permitido mejorar el pronóstico de los pacientes con cardiopatías, pero todavía persisten tasas muy elevadas de mortalidad y morbilidad, en parte debidas a la incorrecta utilización de los fármacos con demostrado efecto favorable en dichas enfermedades cardiovasculares en general (antiagregantes, hipolipemiantes, inhibidores de la enzima de conversión de la angiotensina [IECA], bloqueadores beta [BB])3, 4.
El tratamiento con BB tiene un importante papel en el manejo de las enfermedades cardiovasculares. Durante muchos años, los BB se han utilizado por sus propiedades antiisquémicas, antiarrítmicas y antihipertensivas, y más recientemente el beneficio del bloqueo adrenérgico ha sido establecido en los pacientes con insuficiencia cardiaca5. El beneficio y las indicaciones clínicas de los BB han sido claramente establecidos en las diversas guías europeas y americanas de diagnóstico y tratamiento de dichas afecciones (ICC, angina de pecho estable, fibrilación auricular [FA])6, 7, 8, y hay acuerdo sobre su uso con un grado de recomendación de clase I y nivel de evidencia A en el tratamiento de la enfermedad cardiaca isquémica crónica, la ICC y la FA (en esta la indicación se comparte con el uso de antagonistas del calcio no dihidropiridínicos). A pesar de todo ello, la adherencia a las guías en general y el uso de BB en particular siguen siendo menores que lo deseable y muy dispares entre los diversos países europeos9, 10, 11.
El objetivo principal de este estudio es constatar en la práctica clínica real la actitud terapéutica del médico especialista en cuanto a la prescripción de BB en sus indicaciones de grado de recomendación de clase I y nivel de evidencia A (cardiopatía isquémica, ICC y/o FA). Como objetivos secundarios, se evalúa cuáles son los factores que determinan el uso de BB y si existen diferencias en cuanto a las distintas especialidades que tratan a estos enfermos.
MÉTODOSCARACTER-BETA es un estudio observacional, transversal, multicéntrico, auspiciado por la Sección de Hipertensión de la Sociedad Española de Cardiología y realizado en el ámbito nacional.
Se reclutó a 1.608 pacientes consecutivos en 150 centros de todo el país. La distribución geográfica por comunidades autónomas de los pacientes reclutados se muestra en la Figura 1. Los médicos reclutadores son internistas y cardiólogos, tanto en consultas externas como en sala de hospitalización.
Figura 1. Distribución de los pacientes incluidos, por comunidades autónomas.
Se escogió a médicos de todo el ámbito nacional, con una participación proporcional entre los pacientes incluidos por comunidad autónoma y el peso demográfico de cada comunidad en el conjunto nacional (Figura 1). Se limitó el número de pacientes que cada médico participante incluía, así como su consecutividad, para minimizar el sesgo de selección que pudiera darse. Los criterios de inclusión fueron haber firmado el consentimiento informado, ser mayor de edad, tener diagnóstico y tratamiento de cardiopatía isquémica, ICC y/o FA y acudir a un control habitual en consultas externas o recibir el alta hospitalaria. Respecto la insuficiencia cardiaca, debía estar en fase estable (ya que en fase inestable el grado de indicación de bloqueo beta es de clase IIb, con un nivel de evidencia C).
Los criterios de exclusión fueron estar participando ya en un ensayo clínico con BB o tener cualquier tipo de alteración que comprometiera su capacidad para otorgar el consentimiento informado por escrito y/o cumplir los procedimientos del estudio.
Se incluyó a 1.608 pacientes, de los que finalmente fueron válidos para análisis 1.582 (98,38%). Se consideró pacientes no válidos para el análisis a los que no cumplían alguno de los criterios de selección propuestos en el estudio (n=17), aquellos de los que no constara ningún tipo de tratamiento (n=7) o constara tratamiento con más de un BB (n=2).
El estudio fue aprobado por un comité ético independiente (Comité Ético de Investigación Clínica del Hospital de San Juan de Alicante), y se aprobó el 28 de marzo de 2007. Este estudio se ha llevado a cabo de acuerdo con los requerimientos éticos expresados en la Declaración de Helsinki. Los pacientes fueron informados antes de reclutarlos, se les entregó una hoja de información y firmaron el consentimiento informado antes de iniciar el estudio. Los datos recogidos se identificaron mediante códigos, manteniendo la confidencialidad de acuerdo con la Ley Orgánica 15/1999 de 13 de diciembre, de Protección de Datos de Carácter Personal, y por el Real Decreto 994/1999 de 11 de junio, del reglamento de medidas de seguridad de los ficheros automatizados que contengan datos de carácter personal.
Análisis estadístico y cálculo de la muestraLa variable principal del estudio fue el porcentaje de pacientes que en el momento de la visita estaban recibiendo el tratamiento farmacológico acorde con las guías de la Sociedad Europea de Cardiología y en particular el uso de BB (tratados/no tratados, indicado/no indicado por contraindicación).
Cálculo del tamaño de la muestraSe partió del supuesto de máxima incertidumbre o indeterminación (p=q=0,5) con relación a la actitud terapéutica en el uso de BB debido a que no se disponía de datos precisos y homogéneos. Por lo tanto, al incluir a 1.800 pacientes en el estudio, se calculó conseguir una precisión del 2,3% en la estimación de una proporción mediante un intervalo de confianza asintótico normal al 95% bilateral, asumiendo que la proporción fuera del 50% y una tasa de pérdida de pacientes del 10% por datos incompletos. Sin embargo, tras el control de calidad de los datos incluidos, finalmente se reclutó a 1.582 pacientes. Dado que en el estudio no se cumplió la premisa de máxima incertidumbre o indeterminación, sino que era de p=0,804 y q=0,196, asumiendo el mismo intervalo de confianza, se calculó que el grado de precisión alcanzada fue del 1,96%, mejor que lo calculado inicialmente.
Análisis estadísticoLa estadística descriptiva constó de distribución de frecuencias, medidas de tendencia central, desviación estándar y cálculo de los intervalos de confianza del 95%. En el análisis bivariable, para las variables categóricas se utilizó el test de la χ2 para la comparación de tablas de contingencia cuando las variables eran de tipo nominal o el test de Fisher cuando no era adecuado aplicar aquel. Al analizar variables continuas que cumplieran los supuestos de normalidad por variables dicotómicas, se utilizó la prueba de la t de Student, y para aquellas con variables de más de dos categorías se realizó el análisis de la varianza. Cuando las variables no tenían distribución normal, se utilizaron respectivamente las pruebas de la U de Mann-Whitney y la de Kruskal-Wallis. La variable principal de estudio, uso de BB, se valoró de manera descriptiva y mediante regresión logística (método stepwise) incluyendo de manera exploratoria todos los factores que pudieran influir en el uso de BB. Se adoptó un nivel de significación estadística de 0,05 bilateral.
RESULTADOSSe reclutó a 1.608 pacientes en todo el ámbito nacional, de los que cumplieron criterios de selección para ser incluidos en el análisis 1.582 (98,38%). Un 79% de los pacientes incluidos provienen de cardiología (1.244 pacientes, frente a 338 pacientes de medicina interna). Un 26% del total fueron altas hospitalarias y el 74%, pacientes de consultas externas.
En la Tabla 1 se describen las características basales de la población estudiada y en la Tabla 2, las características analíticas basales.
Tabla 1. Características demográficas de la población estudiada
| Cardiología | Medicina interna | p | |
| Varones (%) | 67 | 60 | 0,0027 |
| Edad (años) | 66,6 | 70,8 | < 0,0001 |
| Presión arterial sistólica (mmHg) | 133,8±19,7 | 138,1±18,9 | 0,001 |
| Presión arterial diastólica (mmHg) | 76,4±11,5 | 78,9±18,9 | 0,0007 |
| Frecuencia cardiaca (lpm) | 70±13 | 74±12 | < 0,0001 |
| Hipertensión arterial (%) | 70 | 81,1 | < 0,0001 |
| Diabetes mellitus (%) | 28 | 45,3 | < 0,0001 |
| Dislipemia (%) | 63,4 | 60,4 | NS |
| ACV (%) | 7,6 | 17,8 | < 0,0001 |
| HVI en ECG (%) | 42,9 | 47,4 | 0,037 |
| Claudicación intermitente (%) | 5,8 | 11,8 | 0,0003 |
| EPOC (%) | 9,7 | 12,1 | 0,19 |
ACV: accidente cerebrovascular; ECG: electrocardiograma; EPOC: enfermedad pulmonar obstructiva crónica; HVI: hipertrofia del ventrículo izquierdo.
Los datos expresan media±desviación estándar, salvo otra indicación.
Tabla 2. Datos basales de laboratorio de la población estudiada
| Parámetros analíticos | Media±DE (intervalo) |
| Hematocrito (%) | 40,4±5,95 (10,8-60) |
| Hemoglobina (g/dl) | 14,1±3,98 (1,2-53) |
| Creatinina (mg/dl) | 1,1±0,45 (0,1-8,7) |
| Colesterol total (mg/dl) | 189,11±42,16 (79-346) |
| cHDL (mg/dl) | 45,44±13,45 (10-137) |
| cLDL (mg/dl) | 113,76±35,64 (24-268) |
| Triglicéridos (mg/dl) | 143,91±79,44 (28-1.085) |
| Glucosa (mg/dl) | 113,43±37,53 (20,9-470) |
| Glucohemoglobina (%) | 6,84±1,59 (1-14,2) |
| Sodio (mEq/l) | 139,86±3,71 (105-153) |
| Potasio (mEq/l) | 4,39±0,5 (2,9-6,4) |
| BNP (pg/ml), mediana [IC del 95%] (intervalo) | 77,5 [213,99-750,44] (15-6.100) |
BNP: péptido natriurético tipo B; cHDL: colesterol unido a lipoproteínas de alta densidad; cLDL: colesterol unido a lipoproteínas de baja densidad; DE: desviación estándar; IC: intervalo de confianza.
Se determinó que en la población total la media de edad era 67,5±11,6 años; dos tercios de los pacientes reclutados eran varones, y se observó un índice de masa corporal medio de 28,35±4,15. El 81,1% de los pacientes tenían un índice de masa corporal ≥ 25. El perímetro abdominal medio fue 97,8±13,18 cm, lo que representa que el 47,7% de los pacientes tenían criterios de obesidad abdominal (varones, > 102cm; mujeres, > 88cm). La prevalencia de hipertensión arterial fue del 72,2%; la de diabetes mellitus, del 31,7% y la dislipemia, del 62,8%.
Los pacientes visitados en cardiología eran más jóvenes (66,6±11,6 frente a 70,8±10,9 años en medicina interna; p<0,0001) y con mayor proporción de varones (el 68,7 frente al 59,4% en medicina interna; p<0,003). Estas diferencias también se observaron según la cardiopatía de estudio, ya que los pacientes con cardiopatía isquémica fueron significativamente más jóvenes (66,8±11,6 años, frente a 70,2 en insuficiencia cardiaca y 70,8 en FA; p<0,0001) y más frecuentemente varones (el 72,4 frente al 59,6% de los pacientes con insuficiencia cardiaca y el 56,9% con FA).
Se realizó una ecocardiografía al 89,8% de los pacientes incluidos en el estudio, sin diferencias entre los visitados en cardiología o en medicina interna. La fracción de eyección ventricular izquierda media fue del 55% (el 55% en pacientes isquémicos, el 49% en pacientes con ICC y el 55% en pacientes con FA). Se trata de una población añosa, en la que la prevalencia de insuficiencia cardiaca con función ventricular preservada es destacable, sobre todo en los pacientes visitados en medicina interna.
Respecto a los hábitos de los pacientes, el 23% consumía bebidas alcohólicas, aunque de estos, sólo el 3% del total (el 11,8% de los que sí beben alcohol) reconoció beber más de 80 mg al día. El 15,3% eran fumadores activos, con una media de 16,1±9,9 cigarrillos al día, y el 40,4% realizaba algún tipo de ejercicio físico. Los pacientes visitados por cardiólogos fuman algo menos (15,6±10,2 cigarrillos frente a 18,5±7,9 en medicina interna) y realizan más ejercicio físico (el 44,4 frente al 25,8% en medicina interna).
El 85,1% de los pacientes con cardiopatía isquémica recibieron BB, el 77% de los pacientes con ICC y el 72,4% de los pacientes con FA. En general, los pacientes con cardiopatía isquémica fueron más frecuentes en cardiología (el 74 frente al 67,5% en medicina interna), mientras que en medicina interna se trató a un mayor número de pacientes con ICC (el 52,1 frente al 39% en cardiología) y/o FA (el 40,8 frente al 34,1%).
El uso de BB fue similar en la consulta externa o en sala de hospitalización (el 82,3% al alta hospitalaria y el 79,6% en consulta externa). Sin embargo, el uso de BB fue significativamente superior en cardiología que en medicina interna (el 82,8 frente al 71,6%; p<0,0001). Además, los BB fueron considerados por la mayoría de cardiólogos, de forma que, de los pacientes que no los recibieron, en el 63,2% fue por algún motivo, el 11% por intolerancia (en medicina interna, el 51,8 y el 10,8%, respectivamente). Por lo tanto, en el 25,9% de los pacientes no tratados con BB en cardiología no se argumentó ningún motivo para ello (el 37,4% en medicina interna; p=0,05).
Razones para no prescribir bloqueadores betaEl 19,6% de los pacientes no recibió BB. En el 5,7% del total de pacientes, se consideró que la prescripción de BB no estaba indicada; en el 11,7% no se prescribió por un motivo en concreto y en el 2,1% se indicó pero el paciente no los toleró.
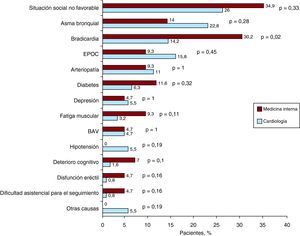
En la Figura 2 se muestran las razones por las que no se prescribieron BB en cardiología y en medicina interna. Se observa que, en pacientes tratados en medicina interna, la principal limitación para la prescripción de BB fue la situación social no favorable. Destaca que los trastornos respiratorios fueron el motivo de no prescribir mayor en cardiología que en medicina interna, a pesar de la mayor prevalencia de estos trastornos en pacientes tratados por medicina interna. Por otro lado, la bradicardia y la diabetes mellitus fueron motivo más importante para no prescribir a pacientes de medicina interna que en cardiología.
Figura 2. Razón por la que no se indicó bloqueadores beta a los pacientes para los que se consideró su uso. BAV: bloqueo auriculoventricular; EPOC: enfermedad pulmonar obstructiva crónica.
Bloqueadores beta en cardiopatía isquémicaLa cardiopatía isquémica fue la enfermedad en estudio más frecuente (el 72,6% de los pacientes). La tasa de utilización en cardiopatía isquémica es elevada, siempre superior al 80%. No se observaron diferencias en su prescripción en consultas externas o al alta hospitalaria (el 84,0 frente al 87,9% respectivamente). Sin embargo, su uso fue más frecuente en cardiología que en medicina interna (el 86,3 frente al 80,3%; p<0,05). La pauta combinada más frecuentemente utilizada fue BB, IECA, antiagregante e hipolipemiante (el 42,1% de los pacientes con cardiopatía isquémica).
Bloqueadores beta en insuficiencia cardiacaDe los pacientes incluidos, el 41,8% tenía ICC. La clase funcional de la New York Heart Association más frecuente fue la II (54,5%), con un 46% de ingresos hospitalarios durante el año previo al estudio. La fracción de eyección estaba deprimida (fracción de eyección de ventrículo izquierdo<35%) en un 46%. En pacientes con ICC se utilizan menos BB, sin variaciones significativas entre consultas externas y alta hospitalaria (el 76,9 frente al 77%). De forma similar a la cardiopatía isquémica, los pacientes con ICC tratados en cardiología recibieron más BB que en medicina interna (el 81,7 frente al 64,2%; p<0,00005). La pauta combinada más frecuentemente utilizada fue BB, IECA/antagonistas del receptor de la angiotensina II, antiagregante/anticoagulante, diurético e hipolipemiante (el 46,4% de los pacientes con ICC).
Bloqueadores beta en fibrilación auricularDe los pacientes incluidos, el 35,5% tenía FA. El diagnóstico de FA se había realizado en los 3 años previos al estudio (intervalo intercuartílico, 1-6 años). En el 55,6% era FA permanente y el 25,2% de los pacientes se había sometido a una cardioversión en los últimos 2 años. El tratamiento con BB en la FA es similar en los ámbitos considerados (consultas externas, 71,6%; altas hospitalarias, 74,8%) y también en las dos especialidades médicas (cardiología, 74,3%; medicina interna, 66,7%). La pauta combinada más frecuentemente utilizada fue BB, IECA/antagonista del receptor de la angiotensina II y anticoagulante (el 23,1% de los pacientes con FA).
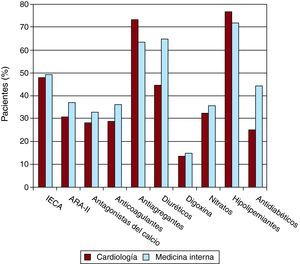
Otros tratamientosEn la Figura 3 se muestran los tratamientos recibidos por los pacientes, en los que destaca un uso muy correcto de otros grupos de fármacos como hipocolesterolemiantes, antiagregantes, IECA o antagonistas del receptor de la angiotensina II. Los datos están en consonancia con los publicados recientemente en registros españoles de cardiopatía isquémica12.
Figura 3. Otros tratamientos en los pacientes incluidos en el estudio. ARA-II: antagonistas del receptor de la angiotensina II; IECA: inhibidores de la enzima de conversión de la angiotensina.
Predictores independientes del uso de bloqueadores betaConsiderando como variable dependiente que se usara BB o no, se ha considerado como variables explicativas de la variable dependiente sexo, edad, enfermedades cardiovasculares en estudio (cardiopatía isquémica, ICC, FA o aleteo auricular), especialidad (paciente tratado en cardiología/medicina interna) y las diversas enfermedades concomitantes de los pacientes (hipertensión arterial, diabetes mellitus, dislipemias, accidente cerebrovascular, hipertrofia ventricular izquierda, insuficiencia hepática, bloqueo auriculoventricular cardiaco de segundo o tercer grado, antecedentes de broncospasmo y asma bronquial, bradicardia, hipotensión, enfermedad pulmonar obstructiva crónica [EPOC] y claudicación intermitente). De esta forma (Tabla 3), se ha realizado un análisis de regresión múltiple para determinar las variables asociadas de manera independiente del uso de BB. Se han introducido las variables con diferencias entre usar y no usar BB, así como variables con diferencias entre medicina interna y cardiología para ajustar por las diferentes características basales de los pacientes de estos servicios. Se ha observado que, a medida que avanza la edad del paciente, se hace menos probable la indicación de BB, como sucede con los antecedentes respiratorios, de bradicardia o de claudicación intermitente. Por el contrario, si la consulta se realiza en cardiología y si el paciente tiene cardiopatía isquémica y/o antecedentes de dislipemia, accidente cerebrovascular y/o hipertrofia ventricular izquierda, aumentan las posibilidades de tratamiento con BB. Se ha comprobado la bondad de ajuste del modelo de regresión mediante la prueba de Hosmer-Lemeshow (p=0,8808), que indica una elevada bondad de ajuste (grado en que la probabilidad predicha coincide con la observada). Finalmente, la curva ROC obtenida del modelo indica buena discriminación (p=0,758).
Tabla 3. Ecuación de regresión múltiple para identificar las variables de los pacientes incluidos en el estudio que explican de manera independiente que se use bloqueadores beta o no
| Efecto | OR (IC del 95%) | p |
| Constante | 8,3 (2,98-23,13) | < 0,0001 |
| Edad (años) | 0,97 (0,96-0,98) | 0,0003 |
| Cardiopatía isquémica | 2,3 (1,6-3,31) | < 0,0001 |
| Control por cardiología | 1,7 (1,24-2,34) | 0,001 |
| Dislipemias | 1,72 (1,28-2,3) | 0,0002 |
| ACV | 1,64 (1,02-2,66) | 0,041 |
| Hipertrofia ventricular izquierda | 1,51 (1,13-2,03) | 0,0051 |
| Antecedentes de broncospasmo y asma bronquial | 0,22 (0,13-0,38) | < 0,0001 |
| Bradicardia | 0,28 (0,15-0,54) | 0,0002 |
| EPOC | 0,39 (0,26-0,6) | < 0,0001 |
| Claudicación intermitente | 0,35 (0,22-0,57) | < 0,0001 |
ACV: accidente cerebrovascular; EPOC: enfermedad pulmonar obstructiva crónica; IC: intervalo de confianza; OR: odds ratio.
Otras variables introducidas en el modelo que no tienen significación estadística son diabetes mellitus, fibrilación auricular, hipertensión arterial, hipotensión, insuficiencia cardiaca, insuficiencia hepática y sexo.
El uso de BB ha mejorado durante la última década en España. Datos de los registros españoles PREVESE I y II (pacientes con infarto agudo de miocardio), programa 3C (pacientes al alta tras síndrome coronario agudo), PRIAMHO (síndrome coronario agudo con elevación del segmento ST) y DESCARTES (síndrome coronario agudo sin elevación del segmento ST) mostraron un uso de BB en cardiopatía isquémica aguda en un 50-60% de los pacientes13, 14, 15, 16, 17, 18, que se incrementa a medida que los estudios son más recientes, como se muestra en la Tabla 4, en la que se incluyen también los resultados de los registros EUROASPIRE y TRECE19, 20, 21, 22. En el presente estudio hemos observado un aumento del uso de estos fármacos en cardiopatía isquémica (superior al 80%) y en ICC (alrededor del 75%). Los datos correspondientes a cardiopatía isquémica están en la línea de los resultados totales del EUROASPIRE III (alrededor del 80%)19, recogidos 2 años antes que los datos del presente estudio. Sin embargo, los datos correspondientes a España eran inferiores (alrededor del 60%).
Tabla 4. Evolución del tratamiento con bloqueadores beta en los últimos 15 años en registros sobre cardiopatía isquémica
| PREVESE I 13 | EUROASPIRE I 19,a | Programa 3C 15 | PREVESE II 16 | EUROASPIRE II 20,a | EUROASPIRE III 21,a | TRECE 22 | CARACTER BETA b | |
| Año | 1994 | 1995 | 1998 | 1998 | 1999 | 2006 | 2006 | 2008 |
| Pacientes, n | 1.329 | 4.863 | 3.074 | 2.054 | 5.556 | 8.966 | 2.897 | 1.582 |
| Bloqueadores beta, % | 33,3 | 53,7 (34,7) | 37,4 | 45,1 | 63 (47) | 80 (60) | 64,5 | 80,4 (85,1) |
a Entre paréntesis, datos correspondientes a España.
b Entre paréntesis, datos sobre cardiopatía isquémica.
En el estudio se han observado diferencias en el uso de BB según la especialidad tratante (cardiología o medicina interna) y según el ámbito de actuación (alta hospitalaria o consultas externas). Así, se observa que el BB se utiliza en mayor medida en cardiología que en medicina interna, ya sea en cardiopatía isquémica, ICC o FA. La diferencia en esta no alcanza la significación estadística pese a mostrar una tendencia similar a la de los otros dos grupos de enfermedades, probablemente debido al menor número de pacientes incluidos en este subgrupo. Sin embargo, esta observación es especialmente evidente en el tratamiento de la insuficiencia cardiaca, en el que el 64,2% de los pacientes tratados en medicina interna reciben BB, mientras que en cardiología llegan al 81,7%, ambas cifras por debajo del empleo de BB del estudio SHIFT recientemente publicado23. Parte de la diferencia entre especialidades en el tratamiento se podría explicar por las diferencias en las características basales de los pacientes tratados en ellas. Por ejemplo, el porcentaje de mujeres incluidas en medicina interna fue superior, y las mujeres recibieron menos tratamiento con BB. Sin embargo, dado que los pacientes tenían mayor prevalencia de factores de riesgo cardiovascular (los pacientes tratados en medicina interna eran mayores, con mayor prevalencia de hipertensión y diabetes) y más manifestaciones ateroscleróticas extracardiacas (accidente cerebrovascular y claudicación intermitente), se podría inferir lo contrario ya que, al tener un perfil de mayor riesgo, deberían tener mayor prevalencia de tratamiento con BB que en cardiología. Por otro lado, el ámbito en el que se trata a los pacientes, al alta de un ingreso hospitalario o en consultas externas, tiene un impacto menor en la prescripción de los BB.
Es curioso constatar que la razón para no prescribir los BB es diferente en cardiología y en medicina interna. Por un lado, existe un motivo, «situación social no favorable», que podría interpretarse como un cajón de sastre en el que se agruparían diferentes razones. Por otro, los cardiólogos esgrimen la EPOC con mayor frecuencia que los internistas (el 38,6 fente al 23,3%), mientras que los internistas no lo indican por bradicardia con mayor frecuencia (el 30,2 frente al 14,2%). Destaca que la diabetes mellitus todavía sigue siendo un motivo para no indicar el tratamiento en un 11,6% de los pacientes de medicina interna y en el 6,3% de los de cardiología. Es posible que dichas diferencias se expliquen por el tipo de enfermedad, ya que en medicina interna se acostumbra a tratar con mayor frecuencia la EPOC, mientras que en cardiología se está más acostumbrado a tratar a pacientes bradicárdicos.
Donde existen diferencias significativas entre las dos especialidades es en el porcentaje de pacientes para los que no se considera el uso de BB: el 25,9 en cardiología y el 37,4% en medicina interna, una diferencia estadísticamente significativa en la que se debería centrar los esfuerzos para mejorar la práctica clínica habitual.
El análisis multivariable ha mostrado que existen diferentes ámbitos en los que se puede mejorar la tasa de prescripción de BB. Se ha identificado una serie de variables que históricamente están relacionadas con «contraindicación» de BB (p. ej., enfermedad respiratoria o claudicación intermitente), pero en las que actualmente no existe tal contraindicación (excepto enfermedad respiratoria con potencial de broncospasmo). Otra variable, la edad, es ya un clásico en los estudios de intervención. En este estudio se ha vuelto a constatar que según aumenta la edad disminuye el tratamiento, en nuestro caso el BB, a pesar de las evidencias publicadas sobre BB en pacientes de edad24.
Las limitaciones del estudio son las inherentes a cualquier registro observacional que no permite un ajuste estratificado de los pacientes; por otro lado, existe un sesgo de selección en cuanto a la obtención no aleatorizada de los médicos participantes, así como una representación descompensada de los pacientes en fase aguda (al alta) o ambulatorios incluidos, lo que puede restar validez externa.
CONCLUSIONESPodemos afirmar que el uso de BB en España en enfermedades cardiovasculares en las que su uso está altamente recomendado por las sociedades científicas ha mejorado respecto a registros previos. Sin embargo, todavía hay diferencias significativas entre especialidades, aun ajustando por las diferencias basales entre pacientes de ambas especialidades. Las razones para dejar de prescribir los BB son diferentes entre internistas y cardiólogos, y todavía existe un número de pacientes en los que no se plantea el uso de este grupo terapéutico pese a tener una indicación clara, sobre todo fuera del ámbito de la cardiología. Estos datos, los primeros obtenidos por un estudio de alcance nacional, muestran que todavía hay margen de mejora en la prescripción de BB, sobre todo en pacientes con ICC o FA.
FINANCIACIÓNEste proyecto se realizó con una beca no condicionada de Laboratorios Menarini S.A.
CONFLICTO DE INTERESESLos autores Antonio Zapata y Remei Artigas trabajan en el Departamento Médico de Menarini, que es el laboratorio que aportó una beca incondicional para llevar a cabo el trabajo.
Anexo 1. Investigadores participantes en la primera fase del Estudio CARACTER-BETACarlos Pons de Beristain, Carme Amorós, Mohammad Elsaheb Daaboul, Pere Álvarez García, Josep Pinar Sopena, Nicolás Ortega López, Carlos Lafuente Gormaz, Antonio Castilla Núñez, Fermín Martínez García, Salvador Moreno Honorato, M. Luz Cardo Maeso, Manuel Rayo Gutiérrez, Alejandro Berenguel Senén, Fernando López Sánchez, Jorge Raúl Castro Dorticos, Jesús Saavedra Falero, Óscar González Lorenzo, José Antonio Núñez Gamero, Vilma Monagas Miller, Verónica Suberviola Sánchez-Caballero, Alberto Chocamo Higueras, Luis Miguel Cuadrado Gómez, Florentino García González, Francisco Alonso Montero, José Luis Álvarez Cuesta, Eddi Velasquez Arias, José Carlos Porro Fernández, Fernando Samaniego Rodríguez, José María Martínez Díaz, Juana Freire Corzo, Milagros Pedreira Pérez, José Enrique López Paz, Rosa María Campo Pérez, María Bastos Fernández, M. Dolores Martínez Ruiz, Eduardo Caballero Dorta, Egon Gross Kasztovits, Efrén Martínez Quintana, Federico Segura Villalobos, Xavier García-Moll, José Manuel García Ruiz, Álvaro González Franco, María Dolores Martín Cid, José Sergio Hevia Nava, Vicente Barriales Álvarez, Gonzalo Marcos Gómez, Sabino Antonio Sáez, Andrés Pérez Garrido, Manuel Maestre García, Alfredo Luis Michan Doña, Juan Manuel Adriasens Abad, Miguel Ángel Rico Corral, Román Calvo Jambrina, Gonzalo Barón Esquivias, Juan Andreu Álvarez, José Antonio Bernal Bermúdez, María Amalia Acuña Lorenzo, Humberto Mendoza Ruiz de Zuazu, Teresa M. Pérez Sanz, José Javier Moreno Palomares, Luis María Álvarez Gallego, Virginia Montero Gato, Javier Cabezón Gutiérrez, Juan María Irigoyen Rodríguez, Miren Morillas Bueno, Julio Martínez Flores, Javier Andrés Novales, Juan José Villareal, Ángel Brea Yernando, Imad Eldin Yousef Hat Hat, Joaquín Canoves Femenia, Antonio Toral Noguera, Juan Quiles Granado, Juan Luján Martínez, Miguel García Martínez, Javier Pereira García-Tizón, Ernesto Ortiz Vecino, Jesús Grandes Ibáñez, Francisco Alonso Valladares, Jesús Segovia Castro, Manuel Rodríguez Revuelta, Jaime Fernández-Dueñas Fernández, Francisco Javier Rivera Guzmán, Eduardo Carmona Nimo, Martín Ruiz Ortiz, Fernando Olaz Preciado, Juan María Arnedillo Pardo, Juan Pérez Calvo, Fidel Sardaña Cardiel, Julio Sánchez Álvarez, Jorge Parra Ruiz, José Luis Ramos Cortés, Hipólito Pousibet Sanfeliu, Carmelo Ruiz Ortiz, Antonio Jesús Martín de la Higuera, Jorge M. Alegret, Guillermo Federico Mazzanti, Pedro Castellanos Llauger, Lluis Carles Olivan Sayrol, Moisés Cadierno Carpintero, Agustín Ardiaca Capell, Miguel Ángel Sánchez-Corral Mena, Ramón de Castro Aritmendiz, Rosa Gilabert Gómez, Vicente Oliver Morena, Julio Núñez Villota, Pau Federico Zaragoza, Pablo Aguar Carrascosa, Araceli Roselló Serralta, Carlos García Palomar, Lorenzo Fácila Rubio, M. José Bosch Campos, Pedro Rollán García, Juan Cosin Sales, Rafael Cuenca Luque, Ramón Boixeda Viu, Edgardo Kaplinsky, Julio Carballo Garrido, Joan Sala Montero, Rosa Piulats Egea, Francisco Martí Ramón, Carlos Alberto Valle Gort, Julio Jesús Ferrer Hita, Miguel Bethencourt Muñoz, Ángel Montiel Trujillo, Juan Robledo Carmona, Eloy Rueda Calle, Carlos Gómez Navarro, María Guil García, Álvaro Rubio Alcaide, Juana Núñez Morcillo, Joan Torres Marqués, José María Gámez Martínez, José María Turiel Martínez, Inés Möller Bustinza, Alberto Riera García, José Alonso González, Francisco González Vilchez, Salvador Diez-Aja López, Santiago Cantabrana Miguel, Juana María Gallego García, José Manuel Rubio Campal, Honorio Gervás Pabón, Jorge Oria Vidal, Javier David Romero Roldán.
Recibido 31 Enero 2011
Aceptado 29 Mayo 2011
Autor para correspondencia: Servicio de Cardiología, Hospital de la Santa Creu i Sant Pau, Sant Antoni Maria Claret 167, 08025 Barcelona, España. xgarcia-moll@santpau.cat