La resincronización cardiaca (RSC) se ha demostrado como una técnica extraordinariamente eficaz que mejora los síntomas produciendo un remodelado ventricular inverso y reduciendo la mortalidad en pacientes con QRS ancho e insuficiencia cardiaca avanzada1-3. Sin embargo, todavía una minoría de los posibles candidatos recibe este tratamiento. A nuestro entender hay por lo menos dos causas fundamentales: en primer lugar, se sigue aplicando este tratamiento demasiado tarde y como terapia paliativa para casos con enfermedad en fase muy avanzada, casi terminal. En segundo lugar, existen limitaciones técnicas importantes que dificultan la aplicación de la RSC.
Criterios de aplicación de la terapia
La creciente aplicación de las guías terapéuticas y la llamada medicina basada en la evidencia han tenido muchos efectos positivos. Sin embargo, también han producido daños colaterales y uno de ellos ha sido la aplicación demasiado estricta de los criterios de selección para la RSC. El perfil de los pacientes incluidos en los estudios multicéntricos se basa en dos criterios sumamente subjetivos: pacientes en clase III o IV, y terapia médica óptima4. Sin embargo, la valoración de la clase funcional es claramente imprecisa y a menudo admite interpretaciones. ¿Qué hacer, por ejemplo, con un paciente con miocardiopatía dilatada y bloqueo de rama izquierda que ha ingresado en clase III y ha quedado en clase II tras aumentar las dosis de diuréticos? Según las guías, este paciente no cumple criterios de RSC y por ello a menudo se demora la aplicación de la RSC hasta que es demasiado tarde. El estudio SCAR, realizado en España con pacientes sometidos a RSC, mostró que un ventrículo izquierdo muy dilatado (un diámetro telediastólico de más de 75 mm) y la insuficiencia mitral severa son variables predictoras de falta de respuesta a la RSC, es decir, indican enfermedad avanzada5,6. Recientemente se han comunicado los datos del estudio REVERSE7, que muestran que la terapia de RSC produce un remodelado significativo cuando se aplica a pacientes en clase II. Otros estudios han mostrado, por ejemplo, que los pacientes con una cicatriz extensa en la cara lateral tienen menos probabilidades de responder a la terapia8,9. Otros candidatos a RSC que no fueron considerados en algunas guías son los pacientes en fibrilación auricular, mientras que diversos estudios observacionales, entre ellos el estudio SPARE llevado a cabo en España10-12, demuestran que los pacientes en fibrilación auricular se benefician también de la terapia de resincronización, siempre que se controle adecuadamente la frecuencia cardiaca. Así pues, parece claro a estas alturas que es importante indicar la terapia de RSC en estadios menos avanzados de la enfermedad en los pacientes con bloqueo de rama izquierda.
Las técnicas de imagen cardiaca tienen una utilidad indiscutible en la valoración de las dimensiones y la función cardiacas, y por ello son indispensables en la evaluación del paciente con insuficiencia cardiaca y, concretamente, en la evaluación de los posibles candidatos a RSC. Más discutido y controvertido, especialmente a la vista de los esperados resultados del estudio PROSPECT, es su potencial utilidad en la valoración de asincronía mecánica13,14. Aunque el concepto de poder evaluar con una técnica de imagen incruenta la asincronía mecánica del corazón es indudablemente atractivo, la tecnología y el conocimiento actuales no nos permiten hacerlo con la precisión deseada. Por otro lado, la detección de asincronía mecánica no garantiza que ésta sea corregible mediante resincronización eléctrica.
Dificultades técnicas del implante
Además de la mala selección de pacientes, ya sea por una indicación tardía o por una necrosis demasiado extensa, la falta de eficacia de la RSC se ha atribuido a un implante inadecuado del electrodo en el ventrículo izquierdo. Es del todo evidente para los médicos implicados en el implante de dispositivos de RSC que dicha técnica presenta importantes dificultades multifactoriales que limitan su aplicabilidad. En primer lugar se requiere un aprendizaje de técnicas no habituales para los médicos que implantan dispositivos, tales como angiografías venosas, cateterización selectiva de ramas vasculares, manipulación de guías de angioplastia, etc.15. El hecho de que en la mayoría de los centros el número de dispositivos implantados al año sea pequeño hace que la curva de aprendizaje se alargue de manera excesiva, lo que a menudo lleva a fracasos y frustraciones por un mal planteamiento del aprendizaje.
Las herramientas disponibles son todavía limitadas y el éxito del implante depende sin duda del tipo de material utilizado, que todavía tiene un gran margen de mejoras técnicas. Además, depende mucho del material proporcionado por las casas comerciales. Debería ser posible utilizar materiales de distintas casas comerciales para conseguir un mejor rendimiento.
Otro aspecto muy importante está relacionado con los equipos utilizados habitualmente en los implantes de estos dispositivos en España. A pesar de las dificultades técnicas inherentes al implante, los equipos radiológicos y las salas de electrofisiología o los quirófanos no tienen la calidad suficiente para obtener buenas imágenes. La monitorización de los pacientes que a menudo se hallan en situaciones hemodinámicamente inestables es claramente insuficiente, así como la dotación de personal.
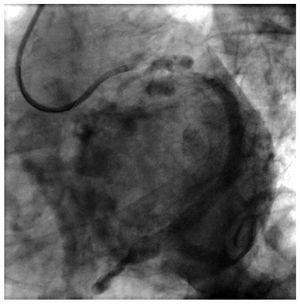
En el presente número de la REVISTA ESPAÑOLA DE CARDIOLOGÍA se incluye un artículo de Arbelo et al16, un grupo especialmente activo en el implante de resincronizadores que utiliza habitualmente el equipo de una sala de hemodinámica convencional. Ello, unido a la experiencia de los implantadores de este grupo, explica los excelentes resultados comunicados, con una eficacia del 98% por vía endovenosa, muy por encima de otros resultados publicados que se sitúan alrededor de un 10% de fracasos de la técnica17. El estudio que se comenta analiza la eficacia de analizar la fase venosa de la coronariografía para estudiar la anatomía venosa antes del implante. El estudio concluye que en la mayoría de los pacientes se puede obtener una buena imagen de la anatomía venosa de la región lateral izquierda. El estudio nos plantea una cuestión no resuelta en el implante de dispositivos. ¿Hasta qué punto el conocimiento previo de la anatomía venosa facilitaría el implante de los dispositivos? Responder a esta pregunta requeriría probablemente un estudio aleatorizado que, además de analizar los resultados, pudiera analizar los costes de añadir técnicas de imagen al proceso de implante. La ventaja de analizar la anatomía venosa durante la coronariografía es que no añade costes. El inconveniente es que la coronariografía se realiza a menudo en un momento alejado del implante, incluso en otros centros, por lo que en muchos pacientes se debería realizar una nueva coronariografía durante el ingreso en el centro que va a realizar el implante para visualizar la fase venosa de la coronariografía (fig. 1).
Fig. 1. Fase venosa de la coronariografia izquierda. La imagen muestra la existencia de venas posterolarales permeables y aptas para el implante del electrodo de ventrículo izquierdo.
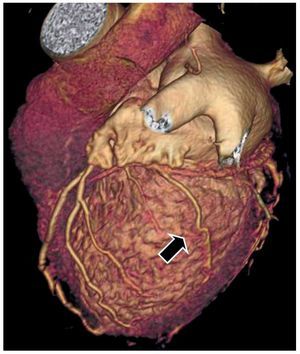
En la actualidad hay otra técnica que nos permite ver con mucho detalle el árbol venoso coronario, la tomografía computarizada de alta resolución (TCAR) (fig. 2). Las imágenes de la TCAR nos permiten ver de manera fiable si existen venas apropiadas para el implante del electrodo y planificar de manera apropiada el implante18.
Fig. 2. Tomografía computarizada multicorte que muestra el arbol venoso coronario. Se observa la presencia de una vena lateral apropiada para el implante del electrodo izquierdo (flecha).
A pesar de que no existen estudios aleatorizados que prueben si el conocimiento previo de la anatomía aumenta la eficacia del implante, es seguro que cualquier médico implantador preferiría conocer esta información de antemano, si se pudiera obtener de manera fácil y eficaz. Cada vez es más evidente que la colocación de un electrodo, incluso más de un electrodo, en las zonas de activación más tardía19,20 puede mejorar la respuesta, según han publicado recientemente Leclerq et al21. Por ello, la preparación del caso con la elección de la vena antes del implante será posiblemente cada día más necesaria. Así pues, independientemente de la técnica usada, probablemente sea deseable conocer la anatomía venosa previa al implante. Que ello no sea todavía un requisito obligatorio se debe a las dificultades de organización para obtener, por ejemplo, la fase venosa de una coronariografía o una TCAR de todos los pacientes que deban recibir un implante.
En conclusión, a pesar de la eficacia de la RSC, su aplicación en el día a día dista mucho de ser ideal. Se debería indicar la técnica de manera más precoz. Es necesario que las salas donde se implanten estos dispositivos estén mejor dotadas y, finalmente, sería deseable disponer del conocimiento de la anatomía venosa previamente al implante, para preparar mejor la intervención.
VÉASE ARTÍCULO EN PÁGS. 936-44
Full English text available from: www.revespcardiol.org
Correspondencia: Dr. L. Mont.
Servicio de Cardiología. Hospital Clínic. Villarroel, 170. 08036 Barcelona. España.