Palabras clave
INTRODUCCIÓN
El bloqueo auriculoventricular completo (BAVC) congénito es una entidad infrecuente. Su aparición ocurre en alrededor de 1/20.000 recién nacidos. La existencia de vías accesorias AV con conducción anterógrada (síndrome de Wolff-Parkinson-White [WPW]) se estima que está presente en 1/1.000-2.000 personas. Por tanto, la asociación de BAVC congénito y síndrome de WPW sería sumamente infrecuente y aparecería en 1/20-40 millones de nacimientos. Además, es posible que algunos casos no sean reconocidos por tener una frecuencia cardíaca normal.
CASO CLÍNICO
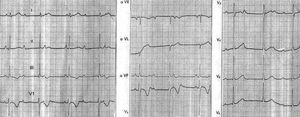
Una paciente fue diagnosticada de BAVC congénito a los 8 años en otro centro. En los trazados realizados en aquel momento que la paciente aportó se observó un ritmo sinusal aproximadamente a 75 lat/min, con BAVC y ritmo de escape a 55 lat/min con QRS estrecho de morfología normal (fig. 1). En un Holter realizado cuando la paciente tenía 21 años se apreció un BAVC durante todo el trazado, con un ritmo de escape estrecho comprendido entre 45 y 75 lat/min. Llevaba varios años sin acudir a revisiones y fue remitida por su médico de cabecera por primera vez a los 28 años a nuestro hospital.
Fig. 1. ECG realizado cuando la paciente tenía 8 años. Se aprecia bloqueo auriculoventricular completo con ritmo de escape con QRS estrecho.
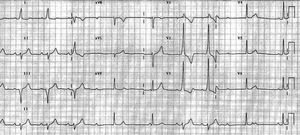
Cuando fue visitada en nuestro centro por primera vez, la paciente se encontraba asintomática. En el ECG se observó un ritmo sinusal con BAVC y ritmo de escape estrecho, que alternaba con latidos sinusales conducidos con intervalo de PR de 200 ms y complejos QRS anchos con empastamiento inicial, positivos en V1 y negativo en III y VF, sugestivos de conducción a través de una vía accesoria AV inferior izquierda (fig. 2). Un ecocardiograma reveló la ausencia de cardiopatía estructural.
Fig. 2. ECG de la paciente a los 28 años. Se observan ondas P conducidas con un PR de 200 ms con una morfología del QRS que sugiere preexcitación a través de una vía inferior izquierda, que alternan con ondas P bloqueadas y un ritmo de escape estrecho.
En un registro ECG ambulatorio de 24 h se observó alternancia entre 2 ritmos: durante los períodos de descanso BAVC con escape en torno a 50-55 lat/min con QRS estrecho y durante la actividad ritmo sinusal con conducción 1:1 y QRS ancho. No se observaron pausas patológicas ni taquiarritmias.
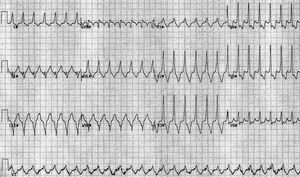
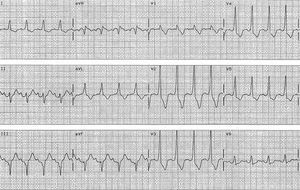
Se realizó ergometría según protocolo de Bruce, interrumpida por cansancio a los 9 min, que puso de manifiesto desde el inicio del ejercicio un conducción 1:1 con QRS ancho hasta 163 lat/min (fig. 3), con ligero alargamiento del intervalo PR (no visible en esta imagen). Durante la infusión de isoproterenol se observó taquicardización y de nuevo conducción exclusiva a través de la vía accesoría AV, con mantenimiento del intervalo PR (fig. 4).
Fig. 3. ECG al final de la prueba de esfuerzo. Conducción 1:1 a través de la vía accesoria a 160 lat/min. Las ondas P están enmascaradas en el segmento ST.
Fig. 4. ECG durante infusión de isoproterenol. Conducción 1:1 a través de la vía accesoria AV, con intervalo PR similar al basal
DISCUSIÓN
La asociación de BAVC y síndrome de WPW debe de ser muy infrecuente. Hemos encontrado sólo 3 casos en la bibliografía en los que se describe esta asociación1-3. En todos ellos, la vía accesoria se manifestó a una edad más temprana (en dos de los casos se manifestó en recién nacidos y en el otro a los 7 años de edad) que en el caso aquí descrito.
Aunque la conducción a través de una vía accesoria es un hecho anormal y que en muchos casos da lugar a un proceso patológico, en este caso es, de hecho, beneficioso, ya que asegura una buena conducción AV durante el ejercicio. Además, la paciente no presentaba antecedentes de descenso en la fibrilación auricular. Como el nodo AV no es funcionante, no hay posibilidad de taquicardias ortodrómicas ni antidrómicas, (aunque hay algún caso excepcional descrito con BAVC y conducción retrógrada VA, lo que teóricamente no descartaría por completo la posibilidad de una taquicardia antidrómica).
Existen varios puntos que llaman la atención: el intervalo PR alargado, la no excesiva anchura de los complejos QRS conducidos y la aparición tardía de conducción a través de la vía accesoria. La morfología del QRS es muy sugestiva de conducción a través de una vía accesoria, pero el intervalo PR está ligeramente prolongado; esto no es habitual en el síndrome de WPW convencional, donde el intervalo PR de hecho suele estar acortado. Probablemente se trate de una vía con tiempos de conducción largos, con mala conductividad en situación basal y propiedades de conducción decremental. La estimulación simpática (ejercicio, isoproterenol) mejoraría su conductividad4, pero el incremento de la frecuencia cardíaca pondría de manifiesto sus características de conducción decremental, aumentando ligeramente el tiempo de conducción AV.
Los complejos QRS conducidos a través de la vía accesoria tienen una duración que no alcanza los 140 ms; dado que son complejos completamente preexcitados, se esperaría una anchura mayor. Una penetración precoz del estímulo conducido a través de la vía en el sistema específico de conducción podría explicar este hecho.
Más difícil explicación tiene la aparición tan tardía (en la tercera década de la vida) de conducción a través de la vía accesoria. Es lógico pensar que la base histológica (puentes de miocardio entre aurícula y ventrículo) está presente desde el nacimiento y que, por tanto, la ausencia de conducción durante tantos años puede ser debida a incapacidad funcional de la vía para transmitir los impulsos. Se podría incluso especular que, dada la gran influencia de la actividad simpática sobre esta vía accesoria, tanto su prolongada latencia como su situación funcionante actual estarían vinculadas con cambios en el sistema nervioso autónomo relacionados con la edad.
Correspondencia: Dr. J.A. Rubio Caballero.
Fundación Hospital Alcorcón.
Avda. de Villaviciosa, s/n. Alcorcón. 28922 Madrid.
Correo electrónico: jarubio@fhalcorcon.es