Palabras clave
INTRODUCCIÓN
El síncope, definido como una pérdida súbita y temporal de la conciencia como consecuencia de un descenso del flujo cerebral secundario a la disminución de la presión arterial puede ser desencadenado por varias causas, entre ellas una variedad de alteraciones del ritmo cardíaco como taquiarritmias ventriculares y supraventriculares, bradiarritmias secundarias a enfermedad del nódulo sinusal y/o del nodo auriculoventricular, así como bloqueos intraventriculares por daño del haz de His o sus ramas. Cuando el síncope se relaciona etiológicamente con alguna de estas alteraciones del ritmo y/o de la conducción es catalogado como arrítmico.
La presentación del síncope es frecuente. Del estudio de Framingham se puede deducir que un 3% de la población sufrirá al menos un episodio sincopal durante un período de seguimiento de 26 años1. Además, el número de recurrencias es alto ya que se presentan aproximadamente en uno de cada 3 pacientes2. Por otro lado, el sincope es motivo del 3% de los ingresos en los servicios de urgencia3 y del 1% de las hospitalizacines.
Si bien es cierto que el origen de un 50% de síncopes es vasovagal, las arritmias cardíacas (algunas inducidas por medicamentos) constituyen la causa más frecuente de síncope en pacientes con enfermedad cardíaca estructural. Mientras que los pacientes con síncope de origen desconocido, en general, tienen una mortalidad anual del 6% y una incidencia de muerte súbita del 4%, los pacientes con síncope de origen cardíaco presentan una mortalidad anual de hasta el 33% y una incidencia de muerte súbita del 24%4.
A pesar de que una buena historia clínica y un prolijo examen físico orientan sobre la etiología del sincope, en muchos casos debemos recurrir a varios métodos de diagnóstico cuya eficacia no es del todo óptima. Así, la electrocardiografía convencional, la monitorización ambulatoria con Holter, el ecocardiograma, la prueba de esfuerzo e incluso el estudio electrofisiológico, no permiten reconocer la etiología del síncope en algunos pacientes.
Últimamente se ha observado que algunos métodos de diagnóstico, como el test de la mesa basculante, solo o asociado al estudio electrofisiológico, pueden identificar la causa del síncope hasta en un 74%5; igualmente, la posibilidad de implantar dispositivos subcutáneos de monitorización prolongada ha permitido reconocer la causa de los síncopes de origen desconocido, una vez que han fracasado todos los métodos de diagnóstico convencionales6.
Puesto que el estudio electrofisiológico transesofágico es útil para el diagnóstico de la enfermedad del nódulo sinusal y del nodo auriculoventricular, así como para inducir, identificar y tratar taquiarritmias supraventriculares, constituye un método útil para identificar la causa de síncope en muchos pacientes7.
LA VÍA INTRAESOFÁGICA EN ELECTROCARDIOLOGÍA
Debido a su vecindad con el corazón y más concretamente con la aurícula izquierda, el esófago constituye una excelente vía de aproximación hacia éste, permitiendo el estudio de los fenómenos eléctricos cardíacos, así como la aplicación de técnicas de estimulación eléctrica de diversa índole.
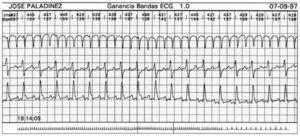
El interés por estandarizar la morfología de los potenciales tardíos cardíacos registrados a través del esófago se remonta a la «Época de Oro» de la investigación electrocardiográfica8. Posteriormente, diversas técnicas fueron desarrolladas utilizando esta vía y se realizaron cardioversiones y desfibrilaciones transesofágicas9, se utilizaron electrodos intraesofágicos para estudiar determinadas arritmias cardíacas10, así como su lugar de origen11,12, y con la ayuda de electrodos intraesofágicos especiales se realizaron los primeros estudios de monitorización ambulatoria de Holter intraesofágico de larga duración (fig. 1).
Fig. 1. Trazado electrocardiográfico obtenido de un estudio de Holter de 24 h. El canal superior corresponde a una derivación intraesofágica y las dos inferiores a derivaciones de superficie convencionales. Episodio de aleteo auricular. Mientras que en las derivaciones de superficie la interpretación podría ser dudosa, en la derivación intraesofágica prácticamente sólo se visualizan las ondas F de aleteo.
Se han utilizado estimulaciones transesofágicas rápidas en sustitución de pruebas de esfuerzo para evaluar a pacientes probablemente isquémicos, y se ha comparado esta técnica con ventaja frente a las pruebas ergométricas convencionales13. Igualmente, la estimulación auricular rápida realizada simultáneamente con un ecocardiograma constituye un método de estudio cuyos resultados son comparables al ecocardiograma con dobutamina en el estudio de la cardiopatía isquémica14.
En los últimos años se han desarrollado métodos para realizar estudios electrofisiológicos mediante estimulación transesofágica programada y existe una cierta tendencia a utilizar esta técnica como una primera aproximación en el estudio de arritmias supraventriculares15,16, incluso en niños17, así como para evaluar el riesgo en pacientes con síndromes de preexcitación18. Igualmente, creemos que es el método de elección para el estudio aislado de la función del nódulo sinusal y del nodo AV19.
LA VÍA TRANSESOFÁGICA EN EL DIAGNÓSTICO DE LA ENFERMEDAD DEL NÓDULO SINUSAL
Durante los 70 años de vida de una persona, su nódulo sinusal (NS) ha generado dos billones y medio de latidos cardíacos si asumimos una frecuencia cardíaca de 72 lat/min20. Para que ello ocurra, la formación y la conducción del impulso eléctrico sinusal deben ser normales. Varios procesos patológicos pueden afectar el normal funcionamiento de esta estructura, apareciendo ritmos lentos con o sin bloqueo sinoauricular, los mismos que son manifestaciones básicas de la enfermedad del nódulo sinusal, entidad que ha sido estudiada intensamente durante los tres últimas décadas mediante técnicas electrofisiológicas invasivas21,22. Estos estudios siguieron a las observaciones de Gaskell, quien en 1884 observó una depresión sinusal tras sobrestimular corazones de tortugas20,23.
Hace ya casi 30 años quedó establecido el significado del tiempo de recuperación del nódulo sinusal (TRNS) y su validez para el diagnóstico de su disfunción24, hecho que fue afianzado posteriormente25; sin embargo, la obtención de parámetros de la función sinusal se realizaba mediante la utilización de pruebas endocavitarias que son costosas, no exentas de riesgo y relegadas a centros hospitalarios complejos. Posteriormente se observó que es posible obtener el TRNS, así como otros parámetros de función sinusal, con mucha exactitud, mediante estudios electrofisiológicos transesofágicos26, que son menos invasivos, pueden ser repetidos las veces que sean necesarias y no requieren de una infraestructura hospitalaria sofisticada.
Antes de describir el método y sus bases es necesario recordar algunos conceptos sobre el tema.
DEPRESION SINUSAL POR SOBRESTIMULACION
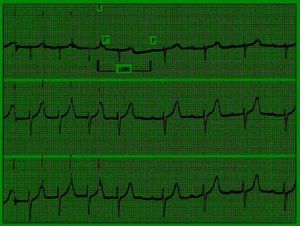
Cuando se estimula eléctricamente el NS con frecuencias superiores a las habituales se produce una depresión de su automatismo, que está ligado a despolarización diastólica en fase cuatro. Este fenómeno se hace evidente al finalizar la sobrestimulación, observándose una pausa entre el último latido estimulado y la aparición de la primera onda «P» de origen sinusal, que siempre es mayor que el ciclo PP de base27. Posteriormente, el ritmo sinusal se acelera progresivamente hasta alcanzar los valores basales e incluso superarlos (fig. 2).
Fig. 2. Medición del tiempo de recuperación del nódulo sinusal. Derivaciones V1, V2 y V3 simultáneas. El tiempo de recuperación del nódulo sinusal mide 1.080 ms, intervalo entre el inicio de la última despolarización de la aurícula (onda P') que sigue a la espícula (E) del estimulador y la primera onda P de origen sinusal.
La depresión sinusal postestimulación se debe a un descenso del máximo potencial diastólico, a un incremento del potencial umbral y a una disminución de la pendiente de la fase cuatro. La actividad del sistema nervioso autónomo influye de una manera importante sobre estos fenómenos28, debido a que la estimulación del vago cervical o de los ganglios estrellados incrementa o disminuye los efectos depresores de la sobrestimulación auricular, respectivamente27.
LA ESTIMULACIÓN ATRIAL TRANSESOFÁGICA (EAT) EN LA VALORACIÓN DEL AUTOMATISMO SINUSAL
La función sinusal puede ser estudiada por métodos farmacológicos, sobre todo utilizando atropina y bloqueadores betaadrenérgicos, para obtener la frecuencia sinusal intrínseca29; también pueden utilizarse con este fin técnicas electrofisiológicas no invasivas, que tienen como antecedente el análisis del tiempo de recuperación del nódulo sinusal, realizado por Mandel et al30 en 1971. Actualmente se puede medir este parámetro mediante EAT, con la ventaja de que constituye una técnica menos invasiva, más simple y muy fiable cuando se comparan sus resultados con los obtenidos por estimulación cardíaca directa, como ha sido demostrado por varios autores31 y también por nosotros32 (tabla 1).
A pesar de que la EAT se ha convertido en una técnica rutinaria, los estudios pioneros se deben a Zoll, quien en 1952 utilizó el impulso eléctrico transesofágico para estimular el músculo cardíaco en perros33. Posteriormente, Shafiroff y Linder, así como Gallagher et al34, aplicaron estos procedimiento en humanos.
ESTUDIO ELECTROFISIOLÓGICO TRANSESOFÁGICO (EETE)
Debido a la proximidad de las aurículas, sobre todo de la izquierda, con el esófago, es posible estimularlas a través de éste con diversos objetivos que ya fueron señalados anteriormente. El equipamiento básico y el procedimiento para realizar un EETE ya lo hemos descrito con anterioridad35. Sin embargo, conviene recordar algunos conceptos sobre la interpretación de la prueba.
El parámetro más importante es el TRNS, el mismo que se define como el tiempo que tarda dicha estructura en recuperar su función de marcapaso cardíaco al suspenderse bruscamente la estimulación auricular, y se mide desde el inicio del último latido estimulado (espiga del estimulador) hasta el inicio de la primera onda auricular de origen sinusal (fig. 1). Los tiempos considerados como normales varían, según los autores, entre 958 ± 149 y 1.046 ± 56 ms hasta 1.400 ms o más36,37. Nosotros, al igual que otros autores31, admitimos como límite alto de la normalidad, una duración de 1.400 ms para la población adulta.
Debido a que los TRNS en niños son distintos, sobre todo en los más pequeños, hemos estudiado este parámetro en 54 niños sanos, de diferentes edades, para conocer los tiempos normales y poder contar con valores de referencia38. Creemos que no ha sido publicada en la bibliografía mundial otra serie similar, por lo que consideramos interesante transcribirla (tabla 2).
Quizá tenga mayor validez el tiempo de recuperación del nódulo sinusal corregido (TRNSc)24, el mismo que resulta de restar el valor de la longitud del ciclo auricular (PP) medio, medido antes del período de estimulación, del tiempo de recuperación del nódulo sinusal: TRNS-PP = TRNSc.
Los limites altos normales sugeridos por algunos autores oscilan entre 450 y 525 ms24,39.
El análisis de la primera onda auricular que aparece tras la supresión brusca de la estimulación auricular tiene mucha importancia y nos permitirá, casi siempre, identificarla como de origen sinusal o no. Si la onda auricular no es de origen sinusal estaremos frente a una depresión sinusal o ante otro foco automático que se despolarizó primero.
En algunos casos pueden presentarse pausas secundarias que consisten en un alargamiento anormal del intervalo PP una vez recuperada la función sinusal (depresión secundaria), que en determinados casos pueden tener mayor valor diagnóstico que el propio TRNS.
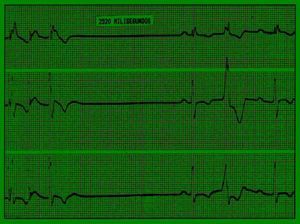
Al interpretar un EETE hay que tener en cuenta que los resultados no son completamente homogéneos y que una prueba negativa no descarta con certeza una disfunción sinusal; sin embargo, cuando los tiempos de recuperación son muy prolongados, el diagnóstico de disfunción del nódulo sinusal, muchas veces causante de síncope, puede realizarse con seguridad (fig. 3).
Fig. 3. El trazado corresponde a una paciente con síncopes frecuentes, siendo el tiempo de recuperación del nódulo sinusal el único dato patológico encontrado durante el protocolo de estudio. Se le colocó un marcapaso desapareciendo la sintomatología.
LA ENFERMEDAD DEL NÓDULO SINUSAL (ENS) COMO CAUSA DE SÍNCOPE
La incidencia de síncope en pacientes con enfermedad del nódulo sinusal varia entre el 25 y 70% según las diferentes series40,41. En la serie de Simonsen, que incluyó a 828 pacientes con disfunción sinusal, se encontró que el 59% de ellos con síndrome bradicardia-taquicardia desarrollaron síncope, mientras que éste se presentó en el 45% de pacientes con paros sinusales y en el 33% de aquellos con bradicardia sinusal significativa42. Recientemente, Krahn et al comunicaron que el 47% de los síncopes recurrentes durante el seguimiento de los pacientes se debían a bradiarritmias. En este subgrupo, el 71,4% de los síncopes estaban relacionados a disfunción del nódulo sinusal43.
Como se puede observar, el síncope en pacientes con disfunción sinusal es frecuente. En este sentido, la contribución del estudio electrofisiológico transesofágico para su diagnóstico es importante; por otro lado, la alteración de la conducción del impulso eléctrico auriculoventricular en pacientes con enfermedad del nódulo sinusal no es frecuente, ya que durante el seguimiento a largo plazo se encontró sólo un 0,6% de pacientes por año que desarrollaron bloqueos auriculoventriculares significativos44. La medición del punto de Wenckebach del nodo auriculoventricular debe realizarse siempre durante el estudio electrofisiológico transesofágico con el objeto de evaluar la conducción a través del nodo AV. Como nosotros hemos demostrado, la medición del punto de Wenckebach del nodo AV mediante electrofisiología transesofágica es muy similar al obtenido mediante estimulación epicárdica directa32 (tabla 1).
LA VÍA TRANSESOFÁGICA EN EL DIAGNÓSTICO Y TRATAMIENTO DE LAS TAQUIARRITMIAS SUPRAVENTRICULARES
Aparte de la fibrilación y el aleteo auriculares, las taquicardias supraventriculares por reentrada son las más frecuentes, en especial las taquicardias auriculoventriculares intranodales y las auriculoventriculares que involucran una vía accesoria45.
Los pacientes que presentan episodios de taquiarritmias supraventriculares pueden presentar síncope. Clásicamente se ha relacionado un ciclo corto de la taquicardia con la presencia de síncope, debido a que la frecuencia cardíaca rápida no permite un llenado ventricular adecuado, provocando una disminución importante del gasto cardíaco y síntomas de hipoperfusión cerebral; sin embargo, el síncope estaría asociado, más que a la frecuencia cardíaca, a factores vasomotores durante la taquicardia46; incluso Drago et al han encontrado que los niños que presentan taquicardias supraventriculares, con ciclos más lentos, durante las actividades normales, tienen síncopes con mayor frecuencia, independientemente del ciclo de la taquicardia que se produce durante el ejercicio o el estrés emocional47.
Brembilla-Perrot et al48, en su serie de 827 pacientes consecutivos que desarrollaron síncope pero no taquiarritmias supraventriculares espontáneas encontraron una prevalencia de taquiarritmias supraventriculares inducidas durante el estudio electrofisiológico invasivo en el 23% de los casos, recomendando la estimulación atrial programada durante el estudio de pacientes con síncope de origen desconocido, en particular en aquellos que presentan miocardiopatía hipertrófica o prolapso valvular mitral.
Por otro lado, según Duckeck y Kuck, el síncope ocurre en más del 20% de pacientes con taquicardias supraventriculares, mientras que en pacientes con síncope de causa desconocida las taquicardias supraventriculares constituyen la causa de este problema en más del 15% de los casos49. Igualmente, Denes et al, estudiando a pacientes con síncope de origen desconocido, encontraron una prevalencia de inducción de taquicardias supraventriculares del 15%50.
Las taquicardias supraventriculares se diferencian por su mecanismo de producción, así como por su significado clínico y pronóstico45, por lo que es necesario diferenciarlas.
En la actualidad disponemos de métodos de estudio relativamente sencillos para establecer el diagnóstico diferencial de las taquicardias supraventriculares.
Gallagher et al describieron la utilidad de la electrocardiografia intraesofágica en el diagnóstico diferencial de las taquicardias supraventriculares51, así como el empleo de la EAT para el diagnóstico y tratamiento de las mismas52.
El diagnóstico diferencial del mecanismo de las taquicardias supraventriculares se basa en el análisis cuidadoso de algunos parámetros obtenidos en los registros de las taquicardias espontáneas y/o inducidas durante el EETE; por ejemplo, el registro y medición de los intervalos rp' y p'r son fundamentales para la diferenciación entre las taquicardias auriculoventriculares intranodales y aquellas que utilizan una vía accesoria auriculoventricular en su circuito de reentrada16.
Muchas veces no es posible una medición adecuada de estos intervalos en las derivaciones de superficie; sin embargo, la utilización de una derivación intraesofágica puede ser de gran utilidad, permitiendo la identificación correcta del mecanismo de la taquicardia (fig. 4).
Fig. 4. Derivación intraesofágica (canal superior) y derivación V2 simultáneas. En la derivación intraesofágica se visualizan con toda claridad las ondas P' con un intervalo SP' de 120 milisegundos, indicando taquicardia AV que involucra una vía accesoria.
Como ya se indico anteriormente, Gallager et al52 describieron una técnica de EAT con el objeto de inducir y revertir episodios de taquicardias supraventriculares, lo cual se facilitó con la construcción de cardioestimuladores transesofágicos16 y el desarrollo de electrodos intraesofágicos multipolares que permiten simultáneamente realizar la estimulación de las aurículas y el registro de sus electrogramas31, incluso, en un futuro cercano, intraútero53.
La inducción y/o finalización de las taquicardias supraventriculares por reentrada mediante el EETE se consigue fácilmente mediante técnicas de sobreestimulación auricular y/o extraestímulos (figs. 5 y 6).
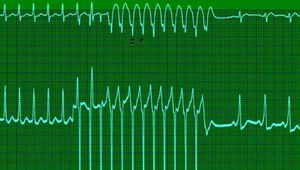
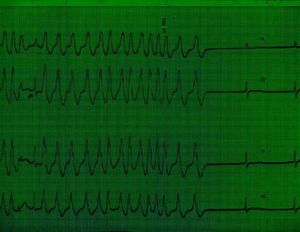
Fig. 5. Derivaciones de superficie simultáneas. Al inicio del registro se observa taquicardia supraventricular que finaliza tras un breve período de sobreestimulación auricular intraesofágica (e: espiga del estimulador), tras el cual se observan las ondas características de un síndrome de Wolff-Parkinson-White.
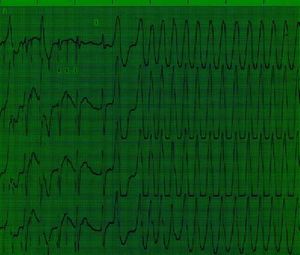
Fig. 6. Derivaciones de superficie simultáneas que corresponde a un paciente con síndrome de Wolff-Parkinson-White. Tras un corto período de tiempo de sobreestimulación auricular transesofágica (E = espiga del estimulador), se induce fibrilación auricular cuyas ondas conducen hacia el ventrículo por la vía accesoria.
UTILIDAD DE LA ELECTROFISIOLOGÍA TRANSESOFÁGICA EN LA EVALUACIÓN DE PACIENTES CON SÍNDROME DE WOLFF-PARKINSON-WHITE
El ETE constituye un método útil y simple para el estudio inicial de pacientes con síndromes de preexcitación, sobre todo en centros hospitalarios que no cuentan con acceso a la electrofisiología invasiva, incluso con fines pronósticos.
El diagnostico de un síndrome de W-P-W oculto se basa en la inducción de taquicardia supraventricular con un intervalo rp' > 70 ms en los registros intraesofágicos (rp' > 70 ms < p'r)45, mientras que cuando la vía accesoria presenta también conducción en sentido atrioventricular se puede medir el período refractario anterógrado de la vía anómala mediante técnicas de extraestímulos y también mediante el incremento progresivo de la frecuencia de estimulación atrial. La medición del período refractario es importante porque cuando es menor a 220 ms existe un riesgo real de síncope e incluso de muerte súbita, en caso de que se presente fibrilación auricular54.
En este sentido, Pietersen et al realizando un seguimiento entre uno y 37 años a 241 pacientes con síndrome de W-P-W, documentaron fibrilación auricular en 26 pacientes, de los cuales fallecieron dos55.
Durante el estudio EETE se puede inducir fibrilación auricular en estos pacientes con el objeto de evaluar el período RR más corto, el mismo que tiene una concordancia adecuada con el período refractario anterógrado de la vía accesoria y la aparición de episodios sincopales56 (figs. 6-8).
Fig. 7. Continuación del trazado electrocardiográfico que se observa en la figura 6. Finalización del episodio de fibrilación auricular. El intervalo RR más corto fue de 260 ms.
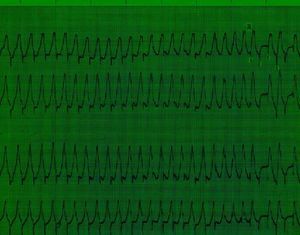
Fig. 8. Trazado correspondiente al mismo paciente cuyos electrogramas se visualizan en la figuras 6 y 7. Medición del período refractario anterógrado de la vía accesoria (260 ms), mediante incremento constante de la frecuencia de estimulación atrial transesofágica.