Los avances en la medicina cardiovasc ular de las últimas décadas han conseguido una disminución muy significativa de la mortalidad relacionada con el infarto agudo de miocardio. Sin embargo, a lo largo de estos años se han encontrado nuevas dificultades y oportunidades de mejora, y hay una investigación clínica de complejidad creciente, un aumento del coste de los fármacos y un cambio en las responsabilidades de la investigación que deben coordinarse con el objetivo de progresar en la lucha contra las enfermedades cardiovasculares.
Palabras clave:
La época prodigiosa de los avances en medicina cardiovascular sin duda tiene su inicio en las primeras unidades coronarias. La mortalidad de los pacientes con infarto agudo de miocardio (IAM) es máxima durante las primeras horas de evolución, y puede alcanzar el 50% antes de que reciban asistencia médica adecuada. La posibilidad de la monitorización electrocardiográfica continua, la identificación de la fibrilación ventricular como la principal causa de muerte en el IAM y la aparición de los primeros desfibriladores fueron los avances que permitieron agrupar a los pacientes con IAM en unidades especiales (unidades coronarias) para el tratamiento inmediato de la fibrilación ventricular. En las primeras unidades coronarias, la mortalidad hospitalaria del IAM se redujo drásticamente de un 30 a un 15-20%. No hay ningún estudio aleatorizado que demuestre este beneficio, pero no cabe ninguna duda de que el diagnóstico precoz de sospecha de infarto y la monitorización electrocardiográfica para la detección de arritmias ha sido, y sigue siendo, el pilar del tratamiento de las primeras horas de evolución del IAM.
Pronto se comprobó que la cualificación y la responsabilidad profesional del personal de enfermería (el que estaba y está continuamente en contacto con el paciente) eran más importantes que la propia dotación de la unidad coronaria. Hay 2 estudios que demuestran claramente este aspecto. Cuando se inauguró una de las primeras 3 unidades coronarias, la del Centro Médico de Cornell, en Nueva York, las enfermeras no estaban autorizadas para tomar decisiones propias en casos de emergencia y debían esperar a la llegada de un médico para aplicar choques eléctricos. Al cabo de 1 año, la mortalidad en la unidad coronaria era similar a la registrada en una planta de medicina general (31%). Tan pronto se autorizó a las enfermeras a utilizar el desfibrilador sin esperar a la llegada del médico, la mortalidad se redujo drásticamente1-4. En otros hospitales, en un esfuerzo por ofrecer cuidados coronarios «modernos» sin el coste de la organización de una unidad coronaria con personal cualificado, dotaron de sistemas de monitorización electrocardiográfica algunas de las camas de salas clásicas de medicina interna. Este tipo de organización se demostró más perjudicial que beneficioso, ya que el personal no especializado no interpretaba correctamente las arritmias señaladas por las alarmas de los monitores2. Actualmente la monitorización electrocardiográfica y el tratamiento precoz de la fibrilación ventricular han sobrepasado el ámbito de las unidades especiales y han permitido que muchos de los pacientes que fallecían antes de llegar al hospital ahora puedan tener una evolución favorable.
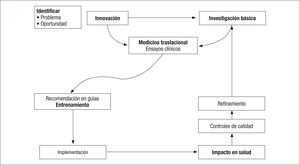
Esto sucedió hace 50 años, y el éxito se basó en 3 principios fundamentales que inmediatamente se aplicaron con éxito a otros procesos: a) identificación de un problema; b) innovación tecnológica que permita resolverlo, y c) formación médica adecuada para aplicar los nuevos conocimientos de manera correcta (figura).
Desde entonces, la investigación en lo que pasó a denominarse síndrome coronario agudo, la prevención secundaria y la insuficiencia cardiaca (que se convirtió en la primera causa de muerte del paciente con infarto de miocardio) ha sido extraordinaria, como no lo había sido nunca en medicina. Nuevos conocimientos fisiopatológicos tuvieron como resultado la innovación en tecnología y farmacología, y paulatinamente se fue reduciendo la mortalidad hasta niveles insospechables hace tan solo unas décadas. De hecho, ninguno de estos avances existía cuando nació la mayor parte de la población a la que ahora se diagnostica cardiopatía isquémica: una época prodigiosa.
En la tabla 15-62 se indican los avances más notables con impacto demostrado en la disminución de la mortalidad y la morbilidad. Cada una de estas estrategias tiene su propia historia y no es objeto de este artículo detallarla. Sin embargo, a lo largo de estos años se han encontrado nuevas dificultades y oportunidades, entre las que destacan las siguientes:
Avances en el tratamiento de la cardiopatía isquémica. Un viaje extraordinario
| Innovación | Ano (década) | Impacto | Referencia |
|---|---|---|---|
| Síndromes coronários agudos | 5,6 | ||
| Unidad coronaria. Monitor ECG y desfibrilador. Personal de enfermeria con nueva responsabilidad | 1960-1970 | Reducción de la mortalidad | 1-4 |
| Anticoagulación | 1960-1970 | Reducción de la morbimortalidad | 7,8 |
| Bloqueadores beta | 1970 | Reducción de la mortalidad | 9,10 |
| Trombolisis | 1980 | Reducción de la mortalidad | 11,12 |
| AAS | 1980 | Reducción de la mortalidad | 11,13,14 |
| IECA | 1980 | - | 15-17 |
| Angioplastia primaria | 1990 | Reducción de la mortalidad | 18-20 |
| Estatinas | 1990 | Reducción de la mortalidad | 21-23 |
| AAS + clopidogrel | 1990 | Reducción de la mortalidad | 24-27 |
| Mejor anticoagulación | 2000 | Reducción de la mortalidad | 28-30 |
| Nuevos antiagregantes. Ticagrelor, prasugrel | 2000 | Reducción de la mortalidad | 31-35 |
| Código infarto, trabajo en equipo | 2000 | Reducción de la mortalidad | 36 |
| Hipotermia | 2010 | ¿ Reducción de la mortalidad? | 37 |
| Insuficiência cardiaca | 38 | ||
| IECA | Reducción de la mortalidad | 10,39,40 | |
| Bloqueadores beta | Reducción de la mortalidad | 17,41 | |
| Bloqueadores de la aldosterona | Reducción de la mortalidad | 42,43 | |
| Trabajo en equipo. Enfermeras | Reducción de la morbimortalidad | 38 | |
| Trasplante | Reducción de la mortalidad | 38 | |
| Ivabradina | Reducción de la morbimortalidad | 44 | |
| Desfibriladores | Reducción de la mortalidad | 45 | |
| Resincronización | Reducción de la mortalidad | 46 | |
| Heart mate (corazón artificial) | Reducción de la mortalidad | 47 | |
| Sacubitrilo-valsartán | 2010 | Reducción de la mortalidad | 48 |
| Terapia génica | ¿Reducción de la mortalidad? | - | |
| Código insuficiencia cardiaca aguda | ¿Reducción de la mortalidad? | - | |
| Prevention secundaria | 49,50 | ||
| Bloqueadores beta | Reducción de la mortalidad | 10,51 | |
| AAS | Reducción de la mortalidad | 11,13,14 | |
| IECA | Reducción de la mortalidad | 17 | |
| Control de la presión arterial | Reducción de la mortalidad | 52,53 | |
| Estatinas | Reducción de la mortalidad | 21-23 | |
| Revascularización (subgrupos) | Reducción de la mortalidad | 54 | |
| Stents recubiertos | Reducción de la mortalidad | 55 | |
| Rehabilitación. Educación | Reducción de la morbimortalidad | 50 | |
| Intervención de la autoridad sanitaria | Reducción de la morbimortalidad | 56 | |
| Ezetimiba | Reducción de la morbimortalidad | 57 | |
| Nuevos antitrombóticos: vorapaxar, rivaroxabán | Reducción de la morbimortalidad | 58 | |
| Ticagrelor | Reducción de la morbimortalidad | 59 | |
| Empaglifocina (inhibidor de la SGLP1) | 2010 | Reducción de la morbimortalidad | 60 |
| Liraglutida (agonista de la GLP1) | 2010 | Reducción de la morbimortalidad | 61 |
| Evolocumab (inhibidor de la PCSK9) | 2010 | Reducción de la morbimortalidad | 62 |
AAS: ácido acetilsalicílico; ECG: electrocardiograma; GLP1: péptido similar al glucagón tipo 1; IECA: inhibidores de la enzima de conversión de la angiotensina; PCSK9: proproteína convertasa subtilisina/kexina tipo 9; sGLP1: análogo de GLP-1.
La reducción progresiva de la mortalidad añadiendo terapias efectivas deja un margen cada vez más estrecho para que se pueda demostrar una nueva reducción de la mortalidad. Actualmente el beneficio se analiza valorando el conjunto de parámetros clínicos combinados, generalmente mortalidad total o cardiovascular e infarto o ictus no mortales, a los que en muchas ocasiones se añade la necesidad de revascularización urgente para demostrar algún tipo de diferencia entre 2 estrategias de tratamiento. Por ejemplo, en el estudio 4S21, que incluyó a 4.444 pacientes, la mortalidad cardiovascular en el grupo de placebo fue del 9,3%, mientras que en el grupo análogo del estudio FOURIER62 fue solo del 1,7%. Aunque ambos estudios marcan un hito en el tratamiento de la ateroesclerosis, el beneficio obtenible en una población con mortalidad muy baja no es el mismo que el esperable en una población de alto riesgo. Así, en el estudio 4S se demostró una reducción de la mortalidad (hazard ratio [HR] = 0,70; intervalo de confianza del 95% [IC95%], 0,58-0,85), mientras que en el FOURIER se obtuvo una reducción de la morbimortalidad (mortalidad cardiovascular o infarto de miocardio o ictus o angina inestable o necesidad de revascularización urgente, HR = 0,85; IC95%, 0,79-0,92), pero no una reducción directa de la mortalidad.
Investigación clínica de complejidad crecienteLa complejidad de la investigación clínica necesaria para recibir la aprobación de agencias reguladoras como la European Medicines Agency (EMA) o la estadounidense Food and Drug Administration (FDA) ha ido alcanzando progresivamente un grado insólito, sin que haya prueba de que esto asegure claramente mejor calidad de los estudios ni más fiabilidad de los resultados. Por el contrario, es probable que los aspectos importantes de un ensayo clínico (selección correcta de los pacientes, administración correcta de la medicación y un seguimiento que capte todos los eventos clínicos hasta el final del estudio) queden diluidos en los miles de detalles que es necesario documentar.
Información más confusa: guías de práctica clínicaLa información referente a las distintas variedades de tratamiento está en constante aumento y, pese al mejor acceso a la información, es cada vez más difícil integrar los resultados de un nuevo estudio en la práctica clínica establecida. El número de ensayos clínicos referentes a enfermedades cardiovasculares de origen ateroesclerótico se cuenta por miles, y la investigación clínica continua es incluso cada vez más abundante63. Las guías de práctica clínica son de inestimable ayuda en este sentido, incluso cuando la interpretación de los mismos datos y las recomendaciones no coincidan entre guías diferentes.
Aumento del costeCon excepciones notables, como la del ácido acetilsalicílico en la fase aguda del IAM, el coste de las nuevas estrategias terapéuticas va en aumento y supera la capacidad económica de los sistemas de salud para proporcionar la misma estrategia de tratamiento universal. Se ha hecho necesario el análisis de la relación coste-beneficio y la selección de los mejores candidatos a un tratamiento. Las implicaciones legales y sociales de este aspecto son múltiples y siempre polémicas.
Tratamientos obsoletosAlgunos tratamientos nuevos se han comparado con la estrategia terapéutica establecida y han cambiado la actitud terapéutica. Este sería el caso de la angioplastia primaria y la trombolisis18-20, o el del ticagrelor y el prasugrel comparados con el clopidogrel31-35. En otras ocasiones, los nuevos tratamientos simplemente se han añadido a los convencionales, lo que pone en duda la validez de continuar usando terapias que probablemente han quedado obsoletas. Hoy, cuando todos los pacientes reciben consejos de estilo de vida, se revasculariza a la mayoría de los pacientes con síndromes coronarios agudos, se ha generalizado el uso de estatinas, etc., se cuestiona la utilidad en prevención secundaria de los bloqueadores beta y los inhibidores de la enzima de conversión de la angiotensina (IECA)64 para los pacientes con disfunción ventricular sistólica, así como el uso de ácido acetilsalicílico combinado con otro antiagregante65, e incluso la revascularización miocárdica de pacientes con angina estable66,67.
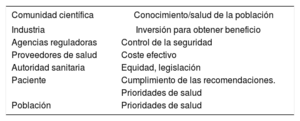
Nuevos responsablesEn su inicio, la responsabilidad de la investigación, la comunicación y la aplicación de los resultados recaía principalmente y casi en exclusiva en la comunidad científica. Poco a poco el protagonismo fue cambiando (tabla 2). La industria médica (farmacéutica y de dispositivos médicos) que cubre la mayor parte de la inversión en investigación y desarrollo, tiene actualmente un peso relevante en las decisiones sobre dichas áreas. Por otro lado, se han creado agencias reguladoras (en el caso de Europa, la EMA) encargadas de aprobar nuevas estrategias de tratamiento a partir de los resultados de los estudios pertinentes; ponen las normas para que la investigación clínica pueda trasladarse a la práctica. Los proveedores de salud (los responsables de la financiación de la atención médica, pública o privada) pueden limitar, y de hecho limitan, la incorporación de novedades terapéuticas en medicina por criterios económicos, entre otras razones. En cualquier caso, la comunicación entre la comunidad científica, la industria farmacéutica y las autoridades reguladoras es fundamental para permitir el avance en investigación y desarrollo; en esta comunicación, las sociedades científicas deben desempeñar un papel coordinador entre las distintas partes.
Responsables de la investigatión y el desarrollo en medicina cardiovascular
| Comunidad científica | Conocimiento/salud de la población |
|---|---|
| Industria | Inversión para obtener beneficio |
| Agencias reguladoras | Control de la seguridad |
| Proveedores de salud | Coste efectivo |
| Autoridad sanitaria | Equidad, legislación |
| Paciente | Cumplimiento de las recomendaciones. |
| Prioridades de salud | |
| Población | Prioridades de salud |
Las autoridades sanitarias y los propios pacientes desempeñanotra faceta diferente y más positiva en el cambio del proceso investigación-aplicación a la práctica clínica. Las autoridades sanitarias pueden tener un impacto muy importante en el proceso, principalmente a través de la legislación. Un ejemplo repetido en todos los países donde se ha dado la circunstancia es el impacto de las leyes antitabaco en la prevalencia de nuevos casos de infarto de miocardio ingresados en los hospitales56. Por su parte, los pacientes constituyen el eslabón final en el proceso, especialmente en los tratamientos crónicos y, en última instancia, opinando sobre lo que es relevante o no en su salud para dirigir mejor los objetivos de la investigación en la lucha contra las enfermedades cardiovasculares.
ConclusionesAunque los avances en el tratamiento de la cardiopatía isquémica han conseguido que mejore el pronóstico de esta enfermedad en las últimas décadas, no se debe escatimar esfuerzos a la hora de conseguir el objetivo de reducir la morbimortalidad de las enfermedades cardiovasculares.
FinanciaciónEsta publicación ha sido financiada por Amgen. Las conclusiones, interpretaciones y opiniones expresadas en ella corresponden exclusivamente a sus autores. Amgen declina cualquier responsabilidad sobre el contenido de la misma.
Conflicto de InteresesJ. López-Sendón: consultoría clínica de AstraZeneca, Daiichi Sankyo, Boehringer-Ingelheim, Sanofi y Amgen; honorarios por conferencias y cursos de AstraZeneca, Daiichi Sankyo y Boehringer-Ingelheim; becas de investigación de Sanofi, Pfizer, AstraZeneca, MERK, Glaxo y Boehringer-Ingelheim. J.R. González-Juanatey: consultoría clínica de AstraZeneca, Boehringer-Ingelheim, Sanofi, Amgen y Novartis; honorarios por conferencias y cursos: AstraZeneca, MSD, Boehringer-Ingelheim, Sanofi, Menarini y Novartis; becas de investigación de AstraZeneca, Boehringer-Ingelheim, Novartis y Sanofi.