Palabras clave
Las mejoras desarrolladas en el diseño de las prótesis valvulares mecánicas han cambiado las perspectivas pronósticas de estos pacientes. Sin embargo, las complicaciones tromboembólicas continúan siendo una causa frecuente de morbilidad, generalmente debida a una anticoagulación incorrecta. La incidencia referida de trombosis valvular protésica oscila entre el 0,2 y el 6% por paciente y año en la posición aórtica o mitral, y hasta el 20% en la tricúspide1,2.
La trombectomía y el reemplazamiento valvular han sido clásicamente las opciones terapéuticas de elección; sin embargo, la mortalidad operatoria oscila desde un 0% hasta un 69%, dependiendo de la clase clínica funcional3. En los últimos años, el tratamiento fibrinolítico ha sido utilizado como una alternativa a la cirugía, siendo de elección en la trombosis protésica tricúspide3. Sin embargo, el elevado riesgo de tromboembolismo cerebral con el tratamiento fibrinolítico de las trombosis protésicas del lado izquierdo hace que su uso se reserve para pacientes con un elevado riesgo quirúrgico, y su utilización en pacientes de bajo riesgo es controvertida4,5.
A continuación, exponemos el caso clínico de una trombosis valvular protésica en posición mitral, tratada con éxito mediante terapia fibrinolítica.
CASO CLÍNICO
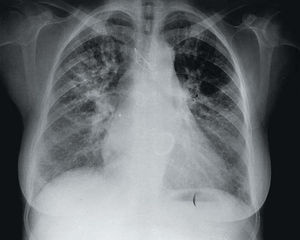
Se trata de una mujer de 53 años de edad, con antecedentes clínicos de estenosis mitral de origen reumático, comisurotomizada en 1993, con reemplazamiento valvular por prótesis mecánica Carbomedics en 1997. En mayo de 1999 acudió al servicio de urgencias manifestando disnea progresiva en las últimas 2 semanas, disnea en reposo y episodios de disnea paroxística nocturna en las últimas 48 h. Se constataron valores infraterapéuticos de anticoagulación en los 3 meses previos (INR de 1,8 y 2,3 en las dos últimas determinaciones). La paciente estaba taquipneica con aumento del trabajo respiratorio, cianosis mucocutánea e ingurgitación yugular. En la auscultación cardíaca destacaba un primer ruido disminuido y soplo diastólico II/IV en ápex no descrito en exploraciones previas, junto con estertores crepitantes en los campos medios e inferiores de ambos hemitórax. En la analítica destacaban los siguientes valores: INR 1,8; pH 7,52; pCO2 26 mmHg, y pO2 44 mmHg. En la radiografía de tórax se observaba cardiomegalia importante, con un índice cardiotorácico en torno al 60% y signos de hipertensión venocapilar pulmonar grado III (fig. 1).
Fig. 1. Radiografía de tórax realizada en el momento del ingreso en la que se observa cardiomegalia a expensas de las cámaras derechas y
la aurícula izquierda, con un patrón alveolointersticial parahiliar bilateral.
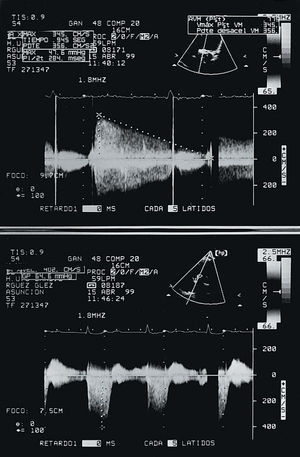
El ecocardiograma transtorácico (fig. 2) ponía de manifiesto un ventrículo izquierdo de diámetros normales y fracción de eyección del 80%, el AVM calculada por THP oscilaba en torno a 0,8 cm2 (fig. 2A), las cámaras derechas estaban dilatadas, y la presión pulmonar sistólica calculada era de 80 mmHg (fig. 2B). En el ecocardiograma transesofágico se observaba ecocontraste espontáneo en la aurícula izquierda, movilidad restringida de la prótesis e imagen sugerente de trombo sobre la misma. El resto de cálculos era concordante con el estudio transtorácico.
Figs. 2 y 3. Ecocardiograma transtorácico realizado antes de iniciar el tratamiento fibrinolítico (fig. 2) y a las 24 h del mismo (fig. 3). Se observa cómo el AVM estimado mediante el THP pasó de 0,77 a 3,29 cm2, y el gradiente de presión ventrículo-auricular derecho se redujo de 66 a
25 mmHg, lo que indicaba una reducción de la HAP a un grado ligero.
Tras establecer la sospecha diagnóstica de trombosis protésica se plantearon las siguientes opciones terapéuticas posibles: cirugía o fibrinólisis. La situación grave de edema pulmonar, la eventual morbimortalidad de una tercera cirugía y la ausencia de unidad quirúrgica en el propio hospital determinaron la opción de la fibrinólisis. Se llevó a cabo con pauta acelerada de r-TPA (10 mg en bolo y 90 mg en 90 min). El resultado inmediato fue espectacular, remitieron la disnea y los signos de insuficiencia cardíaca. El ecocardiograma transtorácico realizado a las 24 h (fig. 3) evidenció un área efectiva de 3,3 cm2 (fig. 3A) y la presión pulmonar disminuyó a 35 mmHg (fig. 3B). Estos datos se confirmaron en el estudio transesofágico. La evolución posterior fue plenamente satisfactoria. Se mantuvo estable, con remisión completa de los signos y síntomas de insuficiencia cardíaca. No hubo complicaciones embólicas. Se ajustó la medicación, asociándose a la terapia con acenocumarol 200 mg diarios de ácido acetilsalicílico. A los 12 meses, la paciente permanece asintomática y el ecocardiograma pone de manifiesto el normal funcionamiento protésico.
DISCUSIÓN
La trombosis valvular protésica tiene una incidencia del 0,1-6% por paciente y año1,2. El factor causal principal es una inadecuada anticoagulación y la posición mitral de la prótesis un factor coadyuvante. No existen variaciones en la incidencia en función del tipo de prótesis1 y clínicamente puede presentarse como un síndrome de congestión pulmonar, como en nuestro caso, hipoperfusión periférica, o tal vez como un embolismo periférico. La constatación de concentraciones subterapéuticas de anticoagulación en el momento del ingreso o previas al mismo puede constituir un indicador diagnóstico importantísimo. La exploración física puede revelar disminución de uno o ambos ruidos protésicos o la aparición de un nuevo soplo. En la actualidad, la ecocardiografía transesofágica es el método de elección para el diagnóstico y seguimiento inmediato de esta entidad6.
La decisión del tipo de tratamiento que actualmente debe utilizarse en pacientes con trombosis valvular protésica puede ser difícil y, sin duda, controvertido. El tratamiento fibrinolítico es efectivo en un 82-84% de los pacientes, se asocia a una mortalidad del 6%, existiendo un riesgo de embolismo sistémico (12%) y de ictus (3-10%), sin duda, el talón de Aquiles de esta opción terapéutica, que se asocia fundamentalmen-
te con la administración de pautas rápidas de trombólisis, en especial en los casos con grandes masas de trombo9. La trombosis protésica puede recurrir en un 11% de los casos7. De manera general pueden asumirse las recomendaciones que proponen las guías de actuación de la American Heart Association7.
Siguiendo estas recomendaciones, la terapia fibrinolítica se reservaría para pacientes en clase funcional III o IV de la NYHA con un elevado riesgo quirúrgico. Estreptocinasa y urocinasa son los agentes utilizados con más frecuencia, aunque hoy día también es utilizado el r-TPA. No hay diferencias significativas en cuanto a la mayor efectividad de alguno de ellos o de su pauta de administración (rápida o lenta), si bien el riesgo embolígeno puede aumentar con la utilización de pautas rápidas9,10.
Cuando el trombo sea pequeño y el paciente se encuentre en clase clínica funcional I o II, debe realizarse un tratamiento con heparina intravenosa durante un período corto de tiempo (48 h). En caso de no ser efectiva se puede combinar heparina cálcica subcutánea cada 12 h (TTPa 1,5-2 veces el control) junto con warfarina o acenocumarol (INR 2,5-3,5) durante un período de 1-3 meses, dando tiempo a que actúen los mecanismos trombolíticos endógenos.
Si las opciones medicamentosas (fibrinólisis o heparina) son efectivas, el tratamiento con warfarina o acenocumarol debe incrementarse para alcanzar un INR entre 3 y 4 para la prótesis aórtica, y entre 3,5 y 4,5 para la prótesis mitral7, siendo muy recomendable añadir tratamiento antiagregante con dosis bajas de aspirina (80-100 mg diarios)7.
De este modo, la cirugía queda reservada para aquellos pacientes en clase funcional III o IV de no muy elevado riesgo quirúrgico o con contraindicaciones para la fibrinólisis, pacientes en clase funcional I o II en los que la anticoagulación no consigue eliminar el trombo, o cuando se trate de un trombo grande, móvil o que ocupe gran parte de la aurícula izquierda4.
En contraposición con las guías de actuación de la American Heart Association, estudios recientes proponen que el tratamiento trombolítico sea de elección independientemente de la clase funcional de la NYHA9,11, ya sean formas obstructivas o no obstructivas (con historia de embolismos sistémicos o presencia de grandes trombos)9,12, en las que la sola anticoagulación puede conllevar un 50% de fracasos terapéuticos13,14, aumentando de este modo las indicaciones del tratamiento no quirúrgico de la trombosis valvular protésica.
El caso que presentamos se trataba de una trombosis protésica mitral, con grave repercusión hemodinámica, en un paciente de elevado riesgo quirúrgico, que fue tratada con fibrinólisis (pauta acelerada de r-TPA)8,15 de forma eficaz y sin complicaciones precoces ni tardías.
Correspondencia: Dr. F. Martín Herrero. P.o San Vicente, 52 37007 Salamanca. Correo electrónico: fmartinherrero@yahoo.es
Recibido el 5 de abril del 2000. Aceptado para su publicación el 2 de febrero del 2001.