Se considera que los individuos con disminución leve-moderada de la tasa de filtrado glomerular estimada (TFGe, 30-59ml/min/1,73 m2) están en alto riesgo de enfermedad cardiovascular (ECV). Ningún estudio ha comparado este riesgo con TFGe 30-59, diabetes mellitus (DM) y enfermedad coronaria (EC) en regiones con baja incidencia de EC.
MétodosSe realizó un estudio de cohortes retrospectivo en 122.443 individuos de 60-84 años de una región de baja incidencia de EC con creatinina determinada entre el 1 de enero de 2010 y 31 de diciembre de 2011. Se identificaron los ingresos por EC (infarto de miocardio, angina de pecho) o ECV (EC, accidente cerebrovascular o accidente isquémico transitorio) hasta el 31 de diciembre de 2013 según registros electrónicos. Se estimaron las tasas de incidencia y la subdistribution hazard ratio (sHR) ajustadas mediante regresión de Cox considerando los riesgos competitivos en individuos con TFGe 30-59, DM y EC o combinaciones, respecto a individuos sin estas afecciones.
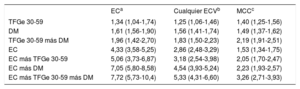
ResultadosLa mediana de seguimiento fue de 38,3 [intervalo intercuartílico, 33,8-42,7] meses. Las sHR de EC de los individuos con TFGe 30-59, DM, TFGe 30-59 más DM, EC previa, EC más DM y EC más TFGe 30-59 más DM fueron, respectivamente, 1,34 (IC95%, 1,04-1,74), 1,61 (IC95%, 1,36-1,90), 1,96 (IC95%, 1,42-2,70), 4,33 (IC95%, 3,58-5,25), 7,05 (IC95%, 5,80-8,58) y 7,72 (IC95%, 5,72-10,41), y las sHR de ECV, 1,25 (IC95%, 1,06-1,46), 1,56 (IC95%, 1,41-1,74), 1,83 (IC95%, 1,50-2,23), 2,86 (IC95%, 2,48-3,29), 4,54 (IC95%, 3,93-5,24) y 5,33 (IC95%, 4,31-6,60).
ConclusionesLos individuos de 60-84 años con TFGe 30-59, de modo similar que la DM, presentaron un riesgo de ingreso por EC y ECV un 50% inferior que aquellos con EC previa. Una TFGe 30-59 no aparece como equivalente de riesgo coronario. Debe priorizarse un tratamiento más intensivo del riesgo cardiovascular de los individuos con EC y DM o TFGe 30-59 más DM.
Palabras clave
El número total de fallecidos a causa de una enfermedad cardiovascular (ECV) aumentó en un 14,5% entre 2006 y 2016, y en un 53,7% entre las personas de más de 70 años1. La enfermedad coronaria (EC) y el ictus fueron la causa de una tercera parte de la mortalidad mundial en 2016.
La disminución en la función renal (tasa de filtrado glomerular estimada [TFGe] <60 ml/min/1,73 m2) se ha asociado con mayores riesgos de mortalidad por cualquier causa y de mortalidad cardiovascular, riesgos que aumentan progresivamente con la disminución de la TFGe2. De hecho, los sujetos con una TFGe <60 tienen más probabilidades de fallecer por causas cardiovasculares que por una insuficiencia renal2,3. La mortalidad poblacional debida a una disminución en la TFGe dio cuenta del 3,9% del número total de fallecidos en 2013 y se ha estimado que más de la mitad de los casos se debían a una ECV4.
En los sujetos con una disminución de la TFGe moderada (TFGe 30-59), los riesgos de muerte por cualquier causa y de muerte cardiovascular son hasta 3 veces mayores que las de los sujetos con TFGe normal2. Las guías internacionales vigentes consideran que todos los sujetos con TFGe 30-59 tienen un riesgo alto5 o muy alto6–8 de sufrir una ECV, y recomiendan un tratamiento agresivo, en algunos casos similar al establecido para la EC. Este mayor riesgo también se ha atribuido a personas con diabetes mellitus (DM)5,8.
No obstante, solo unos pocos estudios han analizado los riesgos de sufrir EC o ECV o muerte en personas con TFGe reducida respecto a los de personas con ECV o DM previas, y sus resultados son contradictorios9-12. Además, los resultados han originado la preocupación de que la combinación de TFGe reducida y DM podría conllevar el mayor riesgo.
En la zona nororiental de España, un área con baja incidencia de EC5, se observó que los sujetos con DM tipo 2 tenían menos riesgo cardiovascular que los pacientes coronarios13. No obstante, se carece de estudios que hayan comparado este riesgo en sujetos con TFGe reducida, DM o EC. El objetivo de este estudio es comparar los riesgos añadidos de EC, ECV y mortalidad total en una cohorte poblacional formada por sujetos de 60 a 84 años con TFGe 30-59, DM o EC previa de una región con baja incidencia de EC5.
MÉTODOSOrigen de los datos y cohorteLos métodos utilizados en este proyecto ya están publicados14. Brevemente, este es un estudio de cohortes retrospectivo llevado a cabo con 130.233 sujetos nacidos en 1950 o antes registrados en 40 centros de atención primaria del Servicio de Atención Primaria Costa de Ponent, localizado en el Área Metropolitana de Barcelona (noreste de España, Europa meridional), que da servicio a una población de 873.549 personas, y que tuvieran una determinación de la concentración de creatinina en un laboratorio centralizado entre el 1 de enero de 2010 y el 31 de diciembre de 2011. Se excluyó a los sujetos con enfermedad renal en fase 5 (TFGe <15, trasplante de riñón o diálisis), los que recibieran atención sanitaria en casa y los que tuvieran un seguimiento <30 días. Se recogieron datos sobre la edad, el sexo, el nivel de tabaquismo (nunca fumador, fumador activo o exfumador), la hipercolesterolemia (colesterol sérico> 5,2 mmol/l [200 mg/dl] o tratamiento con estatinas), la hipertensión (CIE-10 [décima revisión de la Clasificación Internacional de Enfermedades], códigos: I10, I15 y subcategorías), la existencia de DM (E11, E12, E14 y subcategorías) y diagnóstico previo de ECV, que incluía EC (I20, I21, I22, I23, I24, I25), enfermedad cerebrovascular (G45, G46, I63, I64, I67.8, I67.9, I69), arteriopatía periférica (I70, I73, I74), fibrilación auricular (I48) e insuficiencia cardiaca (I11.0, I13.0, I13.2, I50); también se recogieron datos sobre el uso de estatinas y fármacos del sistema renina-angiotensina.
Un único laboratorio determinó las concentraciones séricas de creatinina mediante el método cinético compensado y estandarizado de Jaffe, trazable a un método de referencia de espectrofotometría de masas por dilución isotópica (isotope dilution mass spectrophotometry [IDMS]). La TFGe se calculó utilizando la ecuación de la Chronic Kidney Disease Epidemiology Collaboration15 sin corregir por raza, que no estaba disponible.
Se excluyó a los sujetos con TFGe ≥ 120 porque la precisión de los cálculos se reduce con valores de TFGe muy altos15. A efectos de este análisis, para comparar el riesgo añadido de la TFGe 30-59, se excluyó a los sujetos con TFGe <30. El estudio se centró exclusivamente en sujetos de edad <85 años, dado el mayor riesgo asociado con la edad avanzada y la escasez de pruebas sobre estrategias para reducir el riesgo en sujetos muy ancianos5.
Se estratificó a los sujetos en categorías mutuamente excluyentes según la presencia de TFGe 30-59, DM y una EC establecida o cualquier combinación de ellas.
ResultadosEl seguimiento de los sujetos se inició desde 1 mes tras la fecha índice hasta su fallecimiento, su paso a otro sistema sanitario o el final del estudio (31 de diciembre de 2013). La fecha del deceso se obtuvo de los registros administrativos del hospital o centro de atención primaria sin especificación de la causa; todos los objetivos de ECV se obtuvieron a partir de los registros del ingreso. El objetivo principal fue el ingreso hospitalario debido a un evento de EC (infarto agudo de miocardio [CIE-9, códigos: 410, 412], angina de pecho inestable [411] o angina de pecho [413]). Todas las ECV, tales como EC, ictus (CIE-9 códigos: 433.01, 433.11, 433.21, 433.31, 433.81, 433.91, 434.01, 434.11, 434.91) o accidente isquémico transitorio (435), y la mortalidad por cualquier causa también se analizaron como objetivos secundarios. El protocolo del estudio fue aprobado por el comité local de ética en investigación clínica (IDIAP Jordi Gol P11/43).
Análisis estadísticoLas variables continuas de distribución normal se expresan como media±desviación estándar y las de distribución no normal, como mediana [intervalo intercuartílico], y las variables categóricas como frecuencias absolutas y relativas. Para examinar las diferencias entre grupos, se utilizaron el ANOVA (análisis de la varianza) y la prueba de Kruskall-Wallis para variables continuas con distribución normal y no normal respectivamente. Se utilizó la prueba de la χ2 para las variables categóricas.
Se compararon tasas no ajustadas de incidencia de EC, ECV y muerte por cualquier causa cada 1.000 personas-años en pacientes con TFGe 30-59, DM y una EC establecida, sin TFGe reducida y DM, y combinaciones de estas frente a sujetos sin estas enfermedades.
Se recurrió a los modelos de riesgos proporcionales de Cox para evaluar la asociación entre las enfermedades de interés y los eventos de EC, cualquier ECV y la mortalidad por cualquier causa. En el caso de la EC y la ECV, se utilizaron las técnicas de supervivencia para riesgos competitivos (regresión de riesgos proporcionales de Fine-Gray) para explicar el efecto de la mortalidad en los cálculos. Gráficamente se ha evaluado la suposición de proporcionalidad del riesgo a lo largo del tiempo (residuos de Schoenfeld) para la variable de exposición (TFGe; resultados no mostrados). Para cada resultado, los modelos se ajustaron a las siguientes variables utilizando un procedimiento retrógrado por etapas: edad, sexo, nivel de tabaquismo, hipercolesterolemia, hipertensión, fibrilación auricular, insuficiencia cardiaca y uso de estatinas y fármacos del sistema renina-angiotensina. Se utilizaron curvas de incidencia para comparar los riesgos de sufrir EC, ECV entre grupos de interés (método de función de incidencia acumulada) y la mortalidad por cualquier causa (Kaplan-Meier).
Se llevó a cabo un subanálisis para evaluar el riesgo de todos los eventos en los sujetos con una disminución leve de la TFGe (45-59) y un análisis de sensibilidad del riesgo de todos los eventos, considerando que todos los sujetos con una ECV ateroesclerótica establecida (ictus, accidente isquémico transitorio, arteriopatía periférica), además de EC, corrían un riesgo equivalente de sufrir una EC.
Para todos los análisis estadísticos se utilizó R versión 3.2.3 (R Foundation; Viena, Austria) con pruebas de 2 colas y p <0,05.
Se llevó a cabo un subanálisis complementario de los mayores de 85 años.
RESULTADOSDe la cohorte inicial (130.233 sujetos)14, se excluyó a 14 con TFGe ≥ 120, por lo que quedaron 130.219 sujetos (122.443 menores de 85 años y 7.776 de 85 o más) (tabla 1del material adicional).
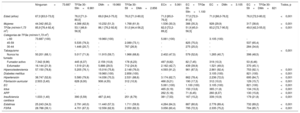
Características de la población de estudio según el grupo de enfermedad al inicio (n=113.571; edad, 60 a 84 años)
| Ningunan=73.687 | TFGe 30-59n=6.981 | DMn=19.960 | TFGe 30-59+DMn=2.856 | ECn=5.061 | EC+TFGe 30-59n=1.100 | EC+DMn=3.105 | EC+TFGe 30-59+DMn=821 | Todos, p | |
|---|---|---|---|---|---|---|---|---|---|
| Edad (años) | 67,0 [63,0-73,0] | 76,0 [71,0-80,0] | 69,0 [64,0-75,0] | 76,0 [71,0-80,0] | 71,0 [65,0-76,0] | 77,0 [72,0-81,0] | 71,0 [66,0-76,0] | 76,0 [72,0-80,0] | <0,001 |
| Mujeres | 44.342 (60,2) | 4.388 (62,9) | 10.232 (51,3) | 1.768 (61,9) | 1.536 (30,3) | 388 (35,3) | 928 (29,9) | 317 (38,6) | <0,001 |
| TFGe (ml/min/1,73 m2) | 85,9 [76,4-92,4] | 53,1 [46,6-56,9] | 86,1 [76,2-92,6] | 51,0 [44,4-56,2] | 82,0 [72,2-89,2] | 51,9 [45,0-56,5] | 83,2 [72,7-90,5] | 49,0 [42,3-55,0] | <0,001 |
| Categorías de TFGe (ml/min/1,73 m2) | |||||||||
| > 60 | 73.687 (100) | - | 19.960 (100) | - | 5.061 (100) | - | 3.105 (100) | - | |
| 45-59 | - | 5.535 (79,3) | - | 2.089 (73,1) | - | 825 (75,0) | - | 537 (65,4) | |
| 30-44 | - | 1.446 (20,7) | - | 767 (26,9) | - | 275 (25,0) | - | 284 (34,6) | |
| Tabaquismo | - | - | - | - | - | - | - | - | <0,001 |
| Nunca ha fumado | 50.201 (68,1) | 5.017 (71,9) | 11.915 (59,7) | 1.966 (68,8) | 2.402 (47,5) | 579 (52,6) | 1.265 (40,7) | 398 (48,5) | |
| Fumador activo | 7.342 (9,96) | 445 (6,37) | 2.159 (10,8) | 178 (6,23) | 497 (9,82) | 82 (7,45) | 319 (10,3) | 53 (6,46) | |
| Exfumador | 16.144 (21,9) | 1.519 (21,8) | 5.886 (29,5) | 712 (24,9) | 2.162 (42,7) | 439 (39,9) | 1.521 (49,0) | 370 (45,1) | |
| Hipercolesterolemia | 57.150 (78,8) | 5.205 (76,1) | 15.016 (75,8) | 2.148 (76,0) | 4.593 (91,2) | 961 (87,5) | 2.861 (92,4) | 753 (92,1) | <0,001 |
| Diabetes mellitus | - | - | 19.960 (100) | 2.856 (100) | - | - | 3.105 (100) | 821 (100) | <0,001 |
| Hipertensión | 38.747 (52,6) | 5.580 (79,9) | 14.036 (70,3) | 2.531 (88,6) | 3.174 (62,7) | 862 (78,4) | 2.236 (72,0) | 695 (84,7) | <0,001 |
| Fibrilación auricular | 2.503 (3,40) | 628 (9,00) | 908 (4,55) | 312 (10,9) | 466 (9,21) | 190 (17,3) | 312 (10,0) | 129 (15,7) | <0,001 |
| EC | - | - | - | - | 5.061 (100) | 1.100 (100) | 3.105 (100) | 821 (100) | <0,001 |
| Ictus | - | - | - | - | 465 (9,19) | 150 (13,6) | 365 (11,8) | 134 (16,3) | <0,001 |
| APP | - | - | - | - | 262 (5,18) | 71 (6,45) | 260 (8,37) | 130 (15,8) | <0,001 |
| Insuficiencia cardiaca | 1.033 (1,40) | 390 (5,59) | 487 (2,44) | 251 (8,79) | 381 (7,53) | 167 (15,2) | 339 (10,9) | 179 (21,8) | <0,001 |
| Estatinas | 25.243 (34,3) | 2.791 (40,0) | 11.440 (57,3) | 1.711 (59,9) | 4.264 (84,3) | 887 (80,6) | 2.776 (89,4) | 732 (89,2) | <0,001 |
| FSRA | 28.788 (39,1) | 4.701 (67,3) | 12.556 (62,9) | 2.350 (82,3) | 3.056 (60,4) | 795 (72,3) | 2.335 (75,2) | 704 (85,7) | <0,001 |
APP: arteriopatía periférica; DM: diabetes mellitus; EC: enfermedad coronaria; FSRA: fármacos del sistema renina-angiotensina; TFGe: tasa de filtrado glomerular estimada.
Los valores expresan n (%), media±desviación estándar o mediana [intervalo intercuartílico].
La mediana de edad de los sujetos de 60-84 años era 69 [64-75] años. El porcentaje de mujeres en este grupo de edad era menor que en el de más edad (el 55,3 frente al 68,8% respectivamente), así como el predominio de la TFGe <60 (el 11,4 frente al 47,1%) y los factores de riesgo cardiovascular, excepto en los casos de DM, ECV y tratamiento farmacológico. Se estratificó a los sujetos en grupos de referencia en función de la TFGe (30-59), la DM o la EC y las combinaciones (tabla 1). Los sujetos sin ninguna de estas enfermedades eran más jóvenes, sufrían menos enfermedades concomitantes y seguían menos tratamientos farmacológicos que los pacientes con cualquiera de estas enfermedades. Aquellos con TFGe 30-59 eran mayores que los pacientes con DM o EC y en su grupo era mayor el porcentaje de mujeres.
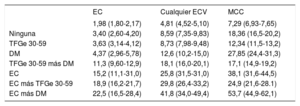
Durante una mediana de seguimiento de 38,3 [33,8-42,7] meses, 1.276 sujetos sufrieron un evento de EC; 1.533, un evento de ECV y 3.976 fallecieron. La tasa de incidencia no ajustada de los eventos de EC y ECV, así como la mortalidad cada 1.000 personas-años se muestran en la tabla 2. La incidencia de EC y ECV también era mayor en los sujetos con TFGe 30-59 y DM que en los sujetos sin estas enfermedades, e inferior que en los que ya habían sufrido una EC con anterioridad, incluso en el grupo con TFGe 30-59 y DM. Al contrario, en los sujetos con TFGe 30-59 se observaba una mortalidad no ajustada parecida a la de aquellos con EC establecida e incluso mayor se se combinaba con DM. Entre los pacientes con EC establecida, la incidencia de todos los eventos aumentó en presencia de TFGe reducida o DM, y las tasas más altas se observaron entre los sujetos con EC combinada con TFGe 30-59 y DM.
Tasas brutas de incidencia cada 1.000 personas-años (intervalo de confianza del 95%) de EC, ECV y muerte por cualquier causa según el grupo de referencia (n=113.571; edad, 60-84 años) y considerando la mortalidad como riesgo competitivo para la EC y cualquier ECV
| EC | Cualquier ECV | MCC | |
|---|---|---|---|
| 1,98 (1,80-2,17) | 4,81 (4,52-5,10) | 7,29 (6,93-7,65) | |
| Ninguna | 3,40 (2,60-4,20) | 8,59 (7,35-9,83) | 18,36 (16,5-20,2) |
| TFGe 30-59 | 3,63 (3,14-4,12) | 8,73 (7,98-9,48) | 12,34 (11,5-13,2) |
| DM | 4,37 (2,96-5,78) | 12,6 (10,2-15,0) | 27,85 (24,4-31,3) |
| TFGe 30-59 más DM | 11,3 (9,60-12,9) | 18,1 (16,0-20,1) | 17,1 (14,9-19,2) |
| EC | 15,2 (11,1-31,0) | 25,8 (31,5-31,0) | 38,1 (31,6-44,5) |
| EC más TFGe 30-59 | 18,9 (16,2-21,7) | 29,8 (26,4-33,2) | 24,9 (21,6-28.1) |
| EC más DM | 22,5 (16,5-28,4) | 41,8 (34,0-49,4) | 53,7 (44,9-62,1) |
DM: diabetes mellitus; EC: enfermedad coronaria; ECV: enfermedad cardiovascular; MCC: mortalidad por cualquier causa; TFGe: tasa de filtrado glomerular estimada.
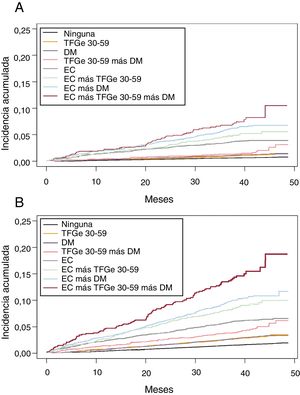
Se analizó la incidencia acumulada de ingreso hospitalario cada 1.000 personas-años (figura 1 y figura 1 del material adicional) y las hazard ratio (HR) con ajuste multivariante de hospitalización por eventos de EC, ECV y la mortalidad por cualquier causa de los sujetos con TFGe 30-59, DM o EC y cualquier combinación de estas, comparados con sujetos sin estas enfermedades (tabla 3). Los sujetos con TFGe 30-59 y DM también tenían mayor riesgo de EC y de ECV y este riesgo, ya sea individual o en combinación, era menor que el observado en los sujetos con EC establecida. No obstante, el riesgo de muerte por cualquier causa era parecido al de aquellos con TFGe 30-59, DM y EC, y considerablemente mayor que con la combinación de TFGe 30-59 y DM. En sujetos con EC establecida, el riesgo de todos los eventos aumentó considerablemente en presencia de DM, e incluso más en sujetos con TFGe 30-59 y DM.
Función de incidencia acumulada cada 1.000 personas-años de hospitalización por EC (A) y ECV (B) de sujetos de 60-84 años con una disminución moderada de la TFGe (30-59 ml/min/1,73 m2), EC y DM, y combinaciones, comparados con sujetos sin estas enfermedades, considerando la mortalidad como un riesgo competitivo de la EC y cualquier ECV. EC: enfermedad coronaria; ECV: enfermedad cardiovascular; DM: diabetes mellitus; TFGe: tasa de filtrado glomerular estimada.
Subdistribution hazard ratio ajustada multivariante (intervalo de confianza del 95%) de hospitalización por EC o ECV y hazard ratio de muerte por cualquier causa en sujetos de 60-84 años con una disminución moderada de la TFGe (30-59ml/min/1,73 m2), DM o EC y sus combinaciones, comparados con los sujetos sin estas enfermedades y considerando la mortalidad como un riesgo competitivo para la EC y cualquier ECV
| ECa | Cualquier ECVb | MCCc | |
|---|---|---|---|
| TFGe 30-59 | 1,34 (1,04-1,74) | 1,25 (1,06-1,46) | 1,40 (1,25-1,56) |
| DM | 1,61 (1,56-1,90) | 1,56 (1,41-1,74) | 1,49 (1,37-1,62) |
| TFGe 30-59 más DM | 1,96 (1,42-2,70) | 1,83 (1,50-2,23) | 2,19 (1,91-2,51) |
| EC | 4,33 (3,58-5,25) | 2,86 (2,48-3,29) | 1,53 (1,34-1,75) |
| EC más TFGe 30-59 | 5,06 (3,73-6,87) | 3,18 (2,54-3,98) | 2,05 (1,70-2,47) |
| EC más DM | 7,05 (5,80-8,58) | 4,54 (3,93-5,24) | 2,23 (1,93-2,57) |
| EC más TFGe 30-59 más DM | 7,72 (5,73-10,4) | 5,33 (4,31-6,60) | 3,26 (2,71-3,93) |
DM: diabetes mellitus; EC: enfermedad coronaria; ECV: enfermedad cardiovascular; MCC: mortalidad por cualquier causa; TFGe: tasa de filtrado glomerular estimada.
Ajustada por edad, sexo, nivel de tabaquismo, hipercolesterolemia, insuficiencia cardiaca y uso de estatinas y fármacos del sistema renina-angiotensina.
Se llevó a cabo un subanálisis para evaluar el riesgo de todos los eventos en la categoría más frecuente de una disminución leve de la TFGe (45-59). En estos sujetos, la sHR ajustada multivariante fue 1,28 (IC95%, 0,96-1,70) para todos los eventos de EC y 1,22 (1,03-1,46) para cualquier ECV, y la mortalidad obtuvo HR=1,27 (1,12-1,45); en el caso de los sujetos con TFGe 45-59 y DM, fueron HR=1,29 (0,83-2,01), HR=1,56 (1,22-1,99) y HR=1,97 (1,67-2,32).
El análisis de sensibilidad incluyó a todos los sujetos con ECV (tabla 2 del material adicional) y los de 85 o más años proporcionaron resultados parecidos (tabla 3 del material adicional).
DISCUSIÓNEn esta cohorte poblacional de sujetos de 60 a 84 años de una región con una baja incidencia de EC, las tasas brutas y el riesgo ajustado de hospitalización por eventos de EC y ECV de los sujetos con TFGe 30-59 fueron igual de altos que los de sujetos con DM. Todos ellos, solos o en combinación, fueron inferiores que en los sujetos con una EC previa. En el caso de la ECV, la incidencia y el riesgo ajustado se acercaban más a los de la EC establecida al considerar la TFGe 30-59 junto con DM. No se observaban diferencias en la mortalidad por cualquier causa entre los sujetos con TFGe 30-59, DM o EC establecida. Además, en los pacientes con EC establecida, la DM aumentaba considerablemente el riesgo de eventos de EC, que era más alto en los sujetos con EC junto con DM y TFGe 30-59.
Que se sepa, este es el primer estudio que compara el riesgo cardiovascular entre sujetos con TFGe 30-59, DM y EC procedentes de una región con baja incidencia de EC. Los resultados confirman el mayor riesgo cardiovascular asociado con la TFGe 30-59, comparado con la TFGe normal, similar al de los sujetos con DM. No obstante, este mayor riesgo es inferior que en los pacientes con EC establecida. Anteriormente, en otro estudio, se había observado que en los sujetos con DM la incidencia de EC y la mortalidad cardiovascular a los 10 años eran inferiores que en los pacientes con un primer infarto agudo de miocardio no diabéticos13.
Los resultados son comparables a los de un estudio parecido llevado a cabo en Canadá, que también notificó mayores tasas relativas ajustadas de infarto de miocardio (IM) en sujetos con TFGe reducida (1,4; IC95%, 1,3-1,5), con DM (2,0; IC95%, 1,9-2,1) y con TFGe reducida más DM (2,7; IC95%, 2,5-2,9), pero inferiores que en los sujetos con EC establecida (3,8; IC95%, 3,5-4,1)10. No obstante, estos autores también notificaron que no había diferencias en la mortalidad por cualquier causa.
Algunos estudios han comparado las tasas de muerte cardiovascular en estos grupos. En un estudio en sujetos de 45-64 años, se observó un riesgo de muerte cardiovascular un 60% inferior en los sujetos con TFGe 30-59 (0,39; IC95%, 0,24-0,62) que en aquellos que ya habían sufrido un IM12. Más recientemente, se ha visto que el riesgo de la muerte cardiovascular aumenta en más del doble en los sujetos de 40-65 años con TFGe <60 (2,31; IC95%, 1,91-2,71), en más del cuádruple en los participantes con DM (4,62; IC95%, 4,13-5,11) y en más de 6 veces en aquellos con ECV (6,78; IC95%, 6,16-7,4) respecto a los sujetos sin estas enfermedades11. No se observaron diferencias en el riesgo entre los sujetos con TFGe <60 y DM pero sin ECV (10,03; IC95%, 6,47-13,6) y aquellos con ECV11, lo cual no se halló con TFGe 30-59. Sin embargo, en los mayores de 65 años, no se observaron diferencias en el riesgo de muerte cardiovascular entre aquellos con TFGe <60 y los que ya habían sufrido un IM, incluso cuando en el primer grupo era inferior el riesgo de ECV, lo que indica que las tasas de muerte pueden ser mayores en los sujetos con TFGe reducida9. Las diferencias en el tratamiento cardiovascular también podrían explicar el peor pronóstico y enmascarar diferencias en el riesgo de muerte. La implementación general de la cardiología intervencionista y las medidas de prevención secundarias han mejorado el pronóstico de los pacientes con EC establecida16. Aunque el pronóstico posterior a un IM de los pacientes con disfunción renal también ha mejorado considerablemente en la última década17, se ha informado de una menor frecuencia de remisiones a angiografía coronaria y tratamiento con fármacos cardiovasculares de referencia18-20. Curiosamente, algunos autores han informado de que, tras ajustar en función de la TFGe, observaron una pequeña diferencia por sexos en lo que respecta a mortalidad hospitalaria y a largo plazo tras un infarto agudo de miocardio con elevación del segmento ST21.
En pacientes con EC establecida, se ha observado un posterior aumento de la incidencia bruta y el riesgo de todos los desenlaces con DM, sobre todo con DM más TFGe 30-59, lo cual ya se había publicado sobre la TFGe <60 en cuanto a mortalidad cardiovascular11. La mayoría de los eventos cardiovasculares tienen lugar en pacientes con ECV establecida22,23, pero no todos los pacientes corren el mismo riesgo de nuevos eventos22-24. Además, en la práctica clínica, muchos pacientes con EC no cumplen los estándares de las recomendaciones para la prevención secundaria25,26. En consecuecia, es importante identificar a los pacientes con mayor riesgo, para quienes es más probable un beneficio con un enfoque más intensivo. Es sabido que la DM es un factor de riesgo para el pronóstico a corto y largo plazo tras los eventos cardiovasculares5,23,24,27. Asimismo, también se ha observado que la insuficiencia renal es un buen predictor de IM, ictus o muerte cardiovascular y muerte por cualquier causa a 1 y 2 años y a largo plazo tras un síndrome coronario agudo21,23,28. Se ha visto que la concomitancia de DM y enfermedad renal crónica aumenta el riesgo de muerte por cualquier causa e IM no mortal o muerte coronaria a 5 años en distintos subtipos de EC estable24. Este estudio confirma que, en una población del sur de Europa, los pacientes con EC y DM o con TFGe reducida y DM corren mayor riesgo de eventos de EC y ECV que los pacientes con EC pero sin estas enfermedades, por lo que pueden beneficiarse del tratamiento más intensivo.
LimitacionesLos resultados deben considerarse a la luz de algunas limitaciones del estudio. En primer lugar, con respecto a las mediciones de la función renal, se clasificó a los sujetos según una única determinación de la TFGe, lo cual es habitual en los estudios epidemiológicos2,3,9-11, y la TFGe se calculó a partir de las mediciones de creatinina sérica. Las fórmulas de cálculo basadas en la creatinina pueden tener algunas limitaciones y específicamente las de la Chronic Kidney Disease Epidemiology Collaboration15, aunque sea esta la fórmula recomendada6 y utilizada más habitualmente en los contextos clínicos. Tampoco pudo evaluarse el efecto de la proteinuria en el riesgo cardiovascular, ya que solo se disponía de datos del 28% de la cohorte; no obstante, se ha visto que la TFGe y la proteinuria tienen implicaciones pronósticas distintas2. El análisis principal se limitaba a los sujetos de 60-84 años, entre quienes se incluye la mayoría de los sujetos con una disminución moderada de la TFGe. Un subanálisis realizado en sujetos de 85 o más años dio resultados parecidos. Aunque no es cierto que estos resultados puedan extrapolarse a sujetos jóvenes, en quienes la disminución de la TFGe probablemente tenga distintas etologías, se cree que pueden aplicarse a los de 50 o más años.
Otras limitaciones se relacionan con el uso de historias clínicas electrónicas. Los datos sobre ECV en atención primaria se han mostrado de mayor calidad que los de otras enfermedades y adecuados para los estudios epidemiológicos de dicha población28,29. No fue posible evaluar la ECV mortal fuera del hospital ni la mortalidad cardiovascular. Aunque el análisis primario centró la atención en los eventos de EC, como IM o angina de pecho, los resultados fueron parecidos cuando se incluyeron los resultados cerebrovasculares, así como en pacientes con EC establecida u otras ECV ateroescleróticas. Todos los modelos se ajustaron por factores de riesgo cardiovascular y enfermedades de referencia, así como por el uso de estatinas y fármacos del sistema renina-angiotensina —pero no otros fármacos como el ácido acetilsalicílico—, el tiempo transcurrido desde el diagnóstico de DM, el control de los factores de riesgo cardiovascular, los tratamientos cardiológicos invasivos y otras enfermedades concomitantes o factores socioeconómicos que pueden afectar a la incidencia o el pronóstico de eventos cardiovasculares, bien al inicio del seguimiento o durante este. Además, algunos factores como neoplasias, infecciones y otros acontecimientos clínicos pueden modificar la TFGe y afectar a la mortalidad por cualquier causa, aunque estos datos no se hallaban disponibles; para reducir este efecto, se excluyó a los sujetos con un seguimiento <30 días. Aunque puede haber cierto grado de confusión residual, se cree que este efecto quedaría minimizado por el gran tamaño de la muestra.
A pesar de estas limitaciones, se cree que estos resultados son una referencia adecuada de la carga total de ECV y añaden nueva información sobre el riesgo cardiovascular de los sujetos con TFGereducida, DM y EC de una región meridional con poco riesgo cardiovascular. El principal punto fuerte del estudio es la muestra extrahospitalaria de gran tamaño, que constituye un reflejo de la población en la práctica real. Además, las mediciones de creatinina se llevaron a cabo utilizando el método recomendado de espectrometría de masas con dilución isotópica6 y en un laboratorio centralizado, lo que reduce la variabilidad.
CONCLUSIONESEn este estudio de una cohorte poblacional formada por sujetos de 60 a 84 años de una región con baja incidencia de EC, el mayor riesgo ajustado de hospitalización por EC o ECV de sujetos con TFGe 30-59 fue comparable al de los sujetos con DM y un 50% inferior al de aquellos con EC establecida.
Estos resultados tienen implicaciones importantes para la práctica clínica en la región. Según estos resultados, en los sujetos de 60-79 años con TFGe 30-59 y en especial aquellos con la más habitual disminución leve de la TFGe (45-59), probablemente no se debería considerar equivalente de riesgo coronario con base únicamente en la TFGe. Además, los sujetos con EC establecida y DM o TFGe 30-59 o ambas cosas corrían un riesgo aumentado adicional de sufrir nuevos eventos y se debería priorizarlos para un control más intensivo del riesgo.
Se requieren más estudios para comprender mejor cómo controlar el riesgo de los sujetos con TFGe 30-59, en especial combinada con DM, y para evaluar el pronóstico y la aplicación de tratamientos intervencionistas y otros tratamientos cardiovasculares intensivos para sujetos con TFGe reducida y EC.
FINANCIACIÓNEste proyecto contó con el apoyo de una subvención para la investigación del Instituto de Salud Carlos III, del Ministerio de Economía y Competitividad (España), concedida en la convocatoria de 2011 de Estrategia de acción sanitaria, dentro del Programa de Investigación Nacional orientado a los retos de la Sociedad. Este programa forma parte del Plan Estatal de Investigación Científica y Técnica de Innovación de 2008-2011, cofinanciado por fondos del Fondo Europeo de Desarrollo Regional (FEDER) (PI11/02220).
El Ministerio de Economía y Competitividad a través del Instituto de Salud Carlos III (Red RedIAPP RD12/0007) y Fondos Europeos de Desarrollo Regional (FEDER), Generalitat de Catalunya a través de la Agencia de Gestión de Ayudas Universitarias y de Investigación (AGAUR) [2014 SGR 1225] [2014 SGR 902].
CONFLICTO DE INTERESESNo se declara ninguno.
- –
Las actuales recomendaciones internacionales consideran que todos los sujetos con una disminución leve-moderada de la TFGe (30-59 ml/min) tienen un riesgo alto o muy alto de sufrir una ECV y recomiendan un tratamiento agresivo, en algunos casos parecido al de la EC establecida.
- –
Este mayor riesgo también se ha atribuido a personas con DM.
- –
Pocos estudios han comparado el riesgo de la EC en personas con TFGe 30-59, DM o EC previa.
- –
En un estudio anterior llevado a cabo en el noreste de España, una zona con baja incidencia de EC, se informó de que en los sujetos con DM tipo 2 el riesgo cardiovascular era inferior que en los pacientes con EC.
- –
En una región con baja incidencia de EC, los sujetos de 60 a 79 años con la función renal moderadamente alterada (TFGe 30-59) corrían un riesgo parecido de sufrir eventos de EC y ECV que los sujetos con DM.
- –
El riesgo fue el 50% inferior que en los sujetos con EC establecida.
- –
En los sujetos con EC establecida, la presencia de DM o TFGe 30-59 más DM aumentaba considerablemente el riesgo de nuevos eventos.
Al Grupo de Investigación MACAP Renal Costa de Ponent: Eva Alonso-Bes, Virtudes Álvarez-Funes, Sílvia Cobo-Guerrero, Esther Freixes-Villaró, Roser Güell-Miró, Luisa Pascual-Benito y Maria Soler-Vila.