La insuficiencia cardiaca (IC) es una de las principales causas de hospitalización y mortalidad en todo el mundo. En los países desarrollados, la mayoría de los centros han creado programas de IC para mejorar la calidad asistencial y los resultados. A pesar de ello, hay muchas intervenciones posibles y no está claro cuáles son las más eficaces para mejorar los resultados. Por lo general, los programas de atención para la IC se estructuran según los requisitos de las coyunturas locales y las limitaciones presupuestarias, y ello puede aumentar todavía más la incertidumbre sobre su eficacia. En este artículo se destaca la importancia de llevar a cabo evaluaciones periódicas de calidad de los indicadores de rendimiento y de resultados como la forma más adecuada de garantizar que los programas de atención para la IC alcancen los objetivos previstos. Con este objetivo, se propone una estrategia de evaluación basada en el modelo de Avedis Donabedian (para la evaluación de la calidad de las intervenciones de atención sanitaria) y diseños de estudios semiexperimentales comparativos.
FACTORES DETERMINANTES DE LA EFICACIA DE LOS PROGRAMAS DE ATENCIÓN PARA LA INSUFICIENCIA CARDIACAMientras el número de personas de edad avanzada continúa aumentando en todo el mundo, las enfermedades cardiacas crónicas se han convertido en las tratadas más frecuentemente por los cardiólogos en la práctica diaria. Los pacientes con afecciones crónicas ingresan en el hospital con asiduidad y representan una gran proporción de los costes de atención sanitaria1. Para mejorar la atención del paciente crónico y el control de costes, cada vez resulta más evidente la necesidad de un cambio en el sistema de atención sanitaria, para pasar del modelo clásico, basado en hospitalizar casos agudos, a un sistema integrado que pueda garantizar la continuidad de la atención del paciente desde el hospital hasta los entornos ambulatorios, como atención comunitaria, rehabilitación y asistencia social2.
Se han dado pasos importantes hacia la integración y la atención multidisciplinaria de la IC en muchos países desarrollados. Durante más de una década, las guías clínicas han recomendado la creación de equipos especializados en mejorar los resultados en pacientes con IC crónica3. Los principales objetivos de estos programas son asegurar una transición fluida para el paciente de la atención hospitalaria a la comunidad, ofrecer tratamiento basado en la evidencia de manera oportuna, facilitar el acceso a la atención especializada y mejorar los conocimientos del paciente sobre la autogestión de su salud.
Las revisiones sistemáticas que evalúan la eficacia de los programas integrados para pacientes crónicos, como los programas de atención para la IC, muestran, en general, resultados positivos en cuanto a la rentabilidad y los resultados en el paciente4. Los programas de atención para la IC pueden reducir el número de reingresos, la mortalidad y los costes y mejorar el grado de cumplimiento y la satisfacción5. Sin embargo, estos programas pueden presentar diferencias importantes entre ellos en función de las intervenciones que ofrecen y, por lo tanto, diferenciarse en su eficacia (tabla 1). Una revisión sistemática publicada por la Colaboración Cochrane en 2012 encontró que había poca evidencia para respaldar las unidades de IC que se basaban principalmente en los seguimientos clínicos de la IC dirigidos por médicos. En cambio, los basados en una coordinación asistencial y en equipos multidisciplinarios lograron la reducción de reingresos y de la mortalidad de manera satisfactoria6. No obstante, en otros estudios se han presentado resultados diversos. El estudio COACH7, un ensayo de referencia que comparaba un programa de atención para la IC dirigido por enfermeras con la atención habitual (seguimiento por un cardiólogo), no mostró ningún beneficio en relación con la mortalidad o los reingresos por IC. Un metanálisis en red publicado en 2017 que comparaba servicios sanitarios de transición para pacientes con IC8 concluyó que las visitas a domicilio que realizaban las enfermeras eran la intervención más eficaz para reducir la mortalidad y los reingresos, con el mayor ahorro de costes, seguidas por la coordinación asistencial y los consultorios especializados. Otras intervenciones, como la televigilancia, la formación en autogestión de la salud y las intervenciones dirigidas por farmacéuticos, no tuvieron repercusiones en los resultados clínicos. Una revisión sistemática de ensayos clínicos aleatorizados (ECA) que evaluaba herramientas integradas en el caso de pacientes crónicos en España9 mostró que las intervenciones más eficaces eran las visitas a domicilio, la formación en autogestión de la salud y la coordinación asistencial.
Principales intervenciones en servicios clínicos, creadas para mejorar los resultados en pacientes con insuficiencia cardiaca crónica
| Intervención | Descripción |
|---|---|
| Coordinación asistencial | Tratamiento activo de pacientes después del alta hospitalaria con el objetivo de garantizar la integración de la atención. A cargo de un coordinador asistencial (por lo general enfermeras). Entre las actividades, habitualmente se encuentran el seguimiento telefónico y la agilización de las citas. Las visitas de asistencia domiciliaria a veces se incluyen en este concepto. |
| Consultorios especializados | Seguimiento ambulatorio del paciente a cargo de enfermeras y/o cardiólogos especializados en IC. Las actividades principales son la receta y la valoración de medicamentos basados en la evidencia y el asesoramiento sobre terapias avanzadas. |
| Equipos multidisciplinarios | Grupo de profesionales, con frecuencia implicados en el tratamiento de la IC (cardiología, atención primaria, nefrología, cuidados paliativos, etc.) que mantienen una comunicación regular entre ellos sobre la atención de pacientes en alto riesgo. Por lo general cuentan con guías clínicas definidas previamente para favorecer la transición de la atención a través de diversas especialidades y entornos sanitarios. |
| Actividades formativas para pacientes y cuidadores | Actividades o instrumentos formativos (instrucciones por escrito) que los profesionales sanitarios ofrecen a pacientes y cuidadores para intentar mejorar sus conocimientos y habilidades en el tratamiento de su propia enfermedad crónica. |
| Actividades formativas para médicos | Actividades formativas que las enfermeras especializadas o los cardiólogos ofrecen a profesionales sanitarios no especializados implicados en el tratamiento de pacientes con IC (enfermeras, médicos de atención primaria, residentes, etc.). Entre estas se pueden mencionar comentarios, recordatorios o reuniones de formación. |
IC: insuficiencia cardiaca.
Una de las causas de la controversia acerca de la eficacia de los programas de atención para la IC es la falta de una descripción adecuada de los componentes del programa4. Por ejemplo, las «intervenciones dirigidas por enfermeras» pueden variar desde tareas administrativas (coordinación asistencial, televigilancia o contacto telefónico) hasta intervenciones clínicas (visitas a domicilio o consultorios especializados a cargo de enfermeras) o formativas (formación impartida a pacientes, cuidadores o médicos implicados en el tratamiento de la IC). La ausencia de una definición precisa de los componentes de un buen programa de atención para la IC puede conducir a conclusiones erróneas sobre la eficacia del programa y limitar la aplicación de los resultados de la investigación a la práctica clínica real.
Otra limitación de la evidencia clínica en los programas de atención para la IC surge de un mal diseño del estudio que se utiliza para evaluar su eficacia. Los diseños de estudios no aleatorizados con un enfoque del tipo antes y después se utilizan, por lo general, para presentar la reducción en los resultados objetivo tras la implementación del programa. Con todo, se sabe que tienen una validez interna deficiente, ya que se ven afectados, en gran medida, por sesgos y factores de confusión10. Los ECA tienen la mayor capacidad para establecer la causalidad, es decir, atribuir correctamente los resultados a la intervención evaluada. Sin embargo, los diseños abiertos conllevan sesgos de selección y están expuestos a la contaminación, lo que también puede limitar sus conclusiones.
Una mejor presentación de las intervenciones y el uso de diseños de estudios más adecuados deberían poder esclarecer los componentes del programa que aportan mayor beneficio. A pesar de ello, es poco probable que un único modelo de servicio de IC específico sea lo idóneo. También es probable que las mismas intervenciones realizadas en áreas geográficas diversas puedan tener una magnitud diferente en cuanto al efecto en los resultados clínicos. Por ejemplo, los servicios de televigilancia pueden ser un componente esencial en áreas rurales con limitaciones para el acceso a la atención sanitaria, pero podrían no tener ninguna incidencia adicional en los resultados en un área urbana. Además, la cantidad y la complejidad de las intervenciones que puede ofrecer un programa de IC siempre estarán influidas por la coyuntura local, las particularidades del centro y las restricciones presupuestarias. Por lo tanto, los médicos siempre necesitarán adaptar los programas para responder a los requisitos institucionales y los factores coyunturales.
Puesto que los programas de atención para la IC y los factores coyunturales son específicos de cada región, las estrategias y su eficacia deben observarse/evaluarse individualmente. La finalidad de los programas de atención para la IC es mejorar la calidad asistencial y, por ello, deberían ser objeto de evaluaciones locales periódicas, con diseños de estudios sencillos, pero sólidos, para garantizar que el modelo realmente logre los objetivos previstos. Estas evaluaciones periódicas deberían ayudar a identificar los componentes más beneficiosos (o inútiles) en esa área en particular para aumentar al máximo el beneficio potencial.
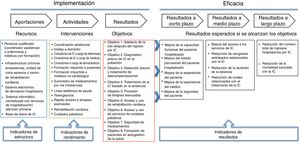
CÓMO EVALUAR LA EFICACIA DE UN PROGRAMA LOCAL DE ATENCIÓN PARA LA INSUFICIENCIA CARDIACAIdentificar los componentes y los objetivos del programaEn 1966, Avedis Donabedian sentó las bases de la evaluación de la calidad de las intervenciones de atención sanitaria11. Su modelo, que continúa siendo el marco dominante para la evaluación de la calidad asistencial, divide los programas en 3 partes: estructura, proceso y resultados. La estructura está formada por los recursos asignados para el desarrollo del programa: logística, número de personal (enfermeras y médicos especializados), número de consultorios especializados, disponibilidad de una línea telefónica de ayuda o unidad de corta estancia, etc. El proceso es el resultado de la interacción entre profesionales sanitarios y pacientes. Dicho de otra forma, es la suma de las actividades llevadas a cabo en un entorno de atención sanitaria (p. ej., diagnóstico, tratamiento o formación). Por último, los resultados son los efectos de la intervención en la salud del paciente y la utilización de los recursos. Estos 3 componentes están conectados de tal manera que se producirán resultados si las actividades se realizan de manera óptima, lo que sucede cuando se cuenta con los recursos adecuados.
La evaluación de una unidad de IC requiere la identificación de los 3 componentes de Donabedian. Es aconsejable ilustrarlos gráficamente para favorecer la comunicación y el acuerdo entre todos los profesionales sanitarios implicados y las partes interesadas. Los Centers for Disease Control and Prevention Division for Heart Disease and Stroke Prevention publicaron una guía, basada en el modelo de Donabedian, para ayudar a los profesionales clínicos a elaborar estrategias de evaluación de intervenciones de atención sanitaria mediante la creación de un modelo lógico12. En la figura 1 se muestra cómo se puede utilizar este modelo para la evaluación de los servicios de IC.
Ejemplo de modelo lógico creado para la evaluación de la calidad de un servicio de insuficiencia cardiaca (IC). Un modelo lógico básico consta de 2 secciones: la implementación del programa y la evaluación de su eficacia. La primera parte tiene que describir la estructura o los recursos, las actividades que deben llevarse a cabo y los resultados u objetivos que se supone que deben obtenerse. La segunda parte describe los resultados a corto, medio y largo plazo que el programa pretende lograr.
Los programas de atención para la IC, a semejanza de otras intervenciones que pretenden mejorar la calidad asistencial, se basan en suposiciones. Se cree que algunos recursos permiten la realización de actividades que tendrían repercusiones positivas en la salud de la población. La probabilidad de que estas suposiciones o «creencias» se hagan realidad depende de la solidez de la evidencia científica que las respalde. Por ejemplo, un servicio formado por un equipo especializado de IC, coordinado con atención primaria y con visitas de asistencia a domicilio y coordinación asistencial, probablemente mejorará los resultados en los pacientes, ya que la evidencia que vincula estas intervenciones con resultados positivos es sólida. En cambio, es menos probable que los servicios de IC basados en televigilancia y seguimientos de los consultorios de IC sean eficaces en el contexto de un sistema de atención primaria bien desarrollado, pero pueden ser eficaces en ausencia de dicho sistema. Por lo tanto, el modelo necesita análisis y discusión en relación con el contexto y los recursos, ya que las suposiciones inexactas u omitidas pueden conducir a costosas intervenciones sin repercusión en la salud del paciente.
Cuando ya se han identificado los componentes de la intervención, el siguiente paso es seleccionar los indicadores para medirlos. Un indicador es un elemento medible con demostrada correlación con la calidad asistencial. Las sociedades científicas han propuesto una serie de indicadores para medir la calidad de los servicios de IC13. Entre los indicadores que miden la estructura se encuentran el número de consultorios de IC, la cantidad de personal y la existencia de enfermeras especialistas o no. Algunos de los indicadores de proceso o rendimiento más frecuentes son el porcentaje de pacientes cuya fracción de eyección del ventrículo izquierdo se evaluó antes del alta, el porcentaje de pacientes que toma inhibidores de la enzima de conversión de la angiotensina y bloqueadores beta y el porcentaje de pacientes dados de alta a quienes se programa una visita de seguimiento temprana.
Por último, para evaluar la eficacia del programa, es necesario seleccionar y evaluar los resultados a corto, medio y largo plazo. La medición de la eficacia del programa es una parte esencial de la estrategia de evaluación, ya que los resultados son el principal aspecto de la calidad. Los indicadores de resultados más frecuentes son el número de reingresos a los 30 días o a los 3 meses y la tasa de mortalidad relacionada con la IC. Los organismos internacionales reconocen cada vez más los resultados que son «importantes» para los pacientes (también conocidos como Patient-Related Outcome Measures [PROMS]) como una parte fundamental de las intervenciones destinadas a mejorar la salud de pacientes con enfermedades crónicas13. En la IC, entre las PROMS se encuentran mediciones de calidad de vida, estado psicosocial, capacidad funcional y la carga que supone la atención. Las evaluaciones más ambiciosas e integrales también pueden abordar otros aspectos de la calidad, como seguridad del paciente, mejora del acceso, rentabilidad, humanidad (p. ej., la experiencia del paciente) y equidad.
Evaluación de resultados en la atención de la insuficiencia cardiaca mediante diseños de estudios semiexperimentalesLos ECA son los diseños de estudios más potentes para evaluar la causalidad14. Sin embargo, al abordar la evaluación de las intervenciones de atención sanitaria, quizá los ECA no tengan el diseño adecuado por varios motivos. En primer lugar, la aleatorización de una intervención de calidad podría considerarse poco ética si una parte de la población no está expuesta a ella durante algunos años hasta que finalice el estudio. Aunque este inconveniente puede atenuarse con diseños por pasos (donde todos los individuos o lugares del estudio reciben la intervención, aunque sea de forma secuencial o por «pasos»), este tipo de ensayos son caros y difíciles de llevar a cabo. En segundo lugar, quienes impulsan el establecimiento de un programa de IC por lo general son organismos públicos, y estos a menudo carecen de fondos para llevar a cabo ECA para evaluar la eficacia. Los recursos públicos, cuando existen, generalmente se asignan a la implementación del proyecto, pero la fase de evaluación, que debe seguir a la anterior, habitualmente se descuida. Por último, los ECA no son una opción para la evaluación de programas ya implementados. En esta situación, con frecuencia para analizar la eficacia se utilizan estudios no aleatorizados. Con todo, los profesionales clínicos deben ser conscientes de sus limitaciones y posibles sesgos para evitar conclusiones poco adecuadas (tabla 2).
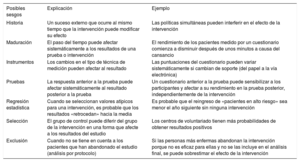
Amenazas a la validez interna que pueden afectar a las evaluaciones de atención sanitaria
| Posibles sesgos | Explicación | Ejemplo |
|---|---|---|
| Historia | Un suceso externo que ocurre al mismo tiempo que la intervención puede modificar su efecto | Las políticas simultáneas pueden interferir en el efecto de la intervención |
| Maduración | El paso del tiempo puede afectar sistemáticamente a los resultados de una prueba o intervención | El rendimiento de los pacientes medido por un cuestionario comienza a disminuir después de unos minutos a causa del cansancio |
| Instrumentos | Los cambios en el tipo de técnica de medición pueden afectar al resultado | Las puntuaciones del cuestionario pueden variar sistemáticamente si cambian de soporte (del papel a la vía electrónica) |
| Pruebas | La respuesta anterior a la prueba puede afectar sistemáticamente al resultado posterior a la prueba | Un cuestionario anterior a la prueba puede sensibilizar a los participantes y afectar a su rendimiento en la prueba posterior, independientemente de la intervención |
| Regresión estadística | Cuando se seleccionan valores atípicos para una intervención, es probable que los resultados «retrocedan» hacia la media | Es probable que el reingreso de «pacientes en alto riesgo» sea menor el año siguiente sin ninguna intervención |
| Selección | El grupo de control puede diferir del grupo de la intervención en una forma que afecte a los resultados del estudio | Los centros de voluntariado tienen más probabilidades de obtener resultados positivos |
| Exclusión | Cuando no se tiene en cuenta a los pacientes que han abandonado el estudio (análisis por protocolo) | Si las personas más enfermas abandonan la intervención porque no es eficaz para ellas y no se las incluye en el análisis final, se puede sobrestimar el efecto de la intervención |
Un método tradicional comúnmente utilizado para analizar la eficacia de los programas de atención para la IC ya establecidos es un diseño del tipo antes-después. En este modelo, las medidas de los resultados (p. ej., mortalidad o reingreso por IC a los 30 días) se miden antes y después de implantar la intervención. Si hay alguna diferencia considerable entre los puntos temporales anterior y posterior, se supone que el cambio se debe a la intervención. Los estudios antes-después son fáciles de diseñar y permiten extraer conclusiones fácilmente. Sin embargo, son intrínsecamente inconsistentes para establecer la causalidad, ya que no pueden abordar posibles sesgos o factores de confusión15. Los médicos deben ser cautelosos al interpretar los resultados de los diseños tipo antes-después, porque los cambios en los resultados pueden ser secundarios a evoluciones temporales o acontecimientos concomitantes. Un sesgo frecuente que afecta a la investigación de resultados de los programas de IC es la regresión a la media. Es probable que los pacientes con IC, en general con alto riesgo de eventos adversos, tiendan hacia la media de eventos adversos sin ninguna intervención16.
Debido a las debilidades intrínsecas de los estudios con un diseño del tipo antes-después, surgen otros diseños semiexperimentales como alternativa a la investigación de resultados cuando los ECA ya no son una alternativa (tabla 3).
Diseños de estudio ordenados según su capacidad para establecer causalidad
| Fuerza del diseño | Nombre |
|---|---|
| Fuerte | Ensayos aleatorizados |
| Series de tiempo interrumpido con grupo de comparación | |
| Series de tiempo interrumpido individuales | |
| Intermedia | Estudios antes-después con grupo de control |
| Débil | Estudios antes-después sin grupo de control |
| Solo estudio posterior | |
| Estudios observacionales |
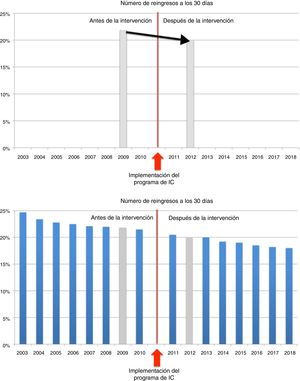
Los diseños de series de tiempo interrumpido tienen como objetivo detectar si una intervención ha podido modificar considerablemente la tendencia subyacente de un resultado. Necesitan un mínimo de 8 puntos temporales antes y después de que se implemente la intervención para atribuir a la intervención cambios en la tendencia del resultado. Así, los diseños de series de tiempo interrumpido pueden controlar la mayoría de los sesgos que afectan a los diseños del tipo antes-después, como la regresión a la media (figura 2). Los diseños semiexperimentales pueden mejorarse si la población estudiada se compara con otro grupo, en el cual se espera que los resultados tengan una tendencia semejante sin la intervención (p. ej., pacientes con IC como diagnóstico principal dados de alta en otro centro donde no existe un servicio específico de IC). El hecho de que los datos administrativos sanitarios habituales (generalmente recopilados con fines de facturación o para clasificaciones por grupos relacionados con el diagnóstico) sean adecuados para estos diseños es otra ventaja, ya que, por lo general, se registran a intervalos regulares, lo que puede reducir los costes asociados con la evaluación del programa. Además, puesto que los análisis son sencillos y los efectos están representados de manera gráfica, son ilustrativos, intuitivos y útiles para comunicarse con las diversas partes interesadas.
Investigación de resultados sobre el número de reingresos de casos de insuficiencia cardiaca (IC) antes y después de la implementación de un servicio de IC con diseños de estudios de series de tiempo interrumpido (STI; gráfico inferior) y estudios antes-después (gráfico superior). El gráfico superior muestra el resultado de un estudio antes-después sobre el reingreso anticipado antes y después de la implementación de un programa de IC. La intervención puede considerarse eficaz si se le atribuye esta reducción. El segundo gráfico muestra las conclusiones extraídas de la misma intervención utilizando STI como diseño del estudio. Se puede observar que la inclusión de más puntos de datos reveló que el número de reingresos ya estaba disminuyendo y es probable que la intervención no tuviera repercusiones en este resultado.
Los programas de IC son un buen ejemplo de las nuevas iniciativas que se centran en la mejora de la atención sanitaria a pacientes con afecciones crónicas. Existe una heterogeneidad importante tanto en las intervenciones que se pueden ofrecer como en su evidencia clínica para mejorar los resultados. Además, las características geográficas y las coyunturas locales influyen en cómo se estructuran estos servicios en cada región. Para garantizar que los programas de atención para la IC recién implementados mejoran visiblemente los resultados, se debe animar a los profesionales sanitarios y al resto de profesionales involucrados a evaluar su eficacia mediante controles de calidad. Con ese objetivo, los diseños de modelos lógicos y de estudios semiexperimentales comparativos son herramientas útiles para obtener evidencia, que no es costosa y sí de gran calidad, sobre la eficacia de los servicios de IC.
CONFLICTO DE INTERESESNinguno.