Aunque se sabe que los determinantes sociales pueden ser causa de desigualdades en la salud, se ha evaluado escasamente si hay diferencias socioeconómicas relacionadas con el tratamiento preventivo. El objetivo de este estudio es analizar la relación entre el nivel socioeconómico de una población con alto riesgo cardiovascular y las desigualdades en el tratamiento cardiovascular recibido en un sistema sanitario gratuito y universal.
MétodosEstudio transversal de 7.447 pacientes con alto riesgo cardiovascular (el 57,5% mujeres; media de edad, 67 años) procedentes del estudio PREDIMED, un ensayo clínico de intervención nutricional para la prevención cardiovascular. El nivel educativo alcanzado se usó como indicador del nivel socioeconómico para evaluar las diferencias en el tratamiento farmacológico contra la hipertensión, la diabetes mellitus y la dislipemia.
ResultadosLos participantes que con mayor frecuencia se encontraban en niveles socioeconómicos inferiores eran mujeres, ancianos, pacientes con sobrepeso y sedentarios y aquellos con peor patrón de adherencia a la dieta mediterránea; sin embargo, eran menos fumadores y consumidores habituales de alcohol. Asimismo, este subgrupo mostró mayor proporción de factores de riesgo cardiovascular. El análisis multivariable ajustado en la población general no mostró diferencias en el tratamiento de fármacos preventivos prescritos para los principales factores de riesgo cardiovascular en relación con el nivel socioeconómico (odds ratio [intervalo de confianza del 95%]): participantes hipertensos (0,75 [0,56-1,00] frente a 0,85 [0,65-1,10]); participantes diabéticos: (0,86 [0,61-1,22] frente a 0,90 [0,67-1,22]); participantes con dislipemia: (0,93 [0,75-1,15] frente a 0,99 [0,82-1,19]).
ConclusionesNo se observaron diferencias en el tratamiento recibido en prevención cardiovascular primaria por los pacientes de edad avanzada en relación con el nivel socioeconómico. Un sistema de salud universal y gratuito basado en un modelo de atención primaria puede ser eficaz en la reducción de las desigualdades en la salud.
Palabras clave
Las enfermedades cardiovasculares (ECV) siguen siendo la principal causa de muerte y discapacidad en todo el mundo y suponen un 30% de la mortalidad total1. La influencia de los principales factores de riesgo (tabaquismo, hipertensión, dislipemia y diabetes mellitus [DM]) en este problema de salud pública es bien conocida. Se ha estimado que un total de 972 millones de personas sufren hipertensión2 y 366 millones, DM3. La Organización Mundial de la Salud estima que la dislipemia se asocia a más de la mitad del total de casos de cardiopatía isquémica y a más de 4 millones de muertes al año4. Es bien sabido que la población anciana tiene mayor incidencia de ECV y peor pronóstico5. En Estados Unidos, la población de 65 años o más ha aumentado a más del doble, de 35 millones en 2000 a 71 millones en 2030. Las previsiones existentes indican que la población mundial de 65 años o más aumentará de 420 millones a 973 millones durante el periodo 2000-20306. Aunque los investigadores cada vez se interesan más por el estudio de la multimorbilidad y sus determinantes en ese grupo de edad, esta población suele estar infrarrepresentada en los ensayos clínicos7,8. Entre los múltiples factores asociados con las desigualdades de acceso a los servicios de asistencia sanitaria, están los factores socioeconómicos o demográficos, lo que causa desigualdades en el diagnóstico, el tratamiento y el control de los factores de riesgo de ECV9,10. El nivel socioeconómico (NSE) bajo está directamente relacionado con mayor riesgo de ECV11,12. En un estudio previo llevado a cabo en pacientes con enfermedad coronaria establecida, no se observaron desigualdades en la prevención cardiovascular ligadas al NSE en el sistema de asistencia sanitaria en España, que proporciona cobertura universal y gratuita13. Este estudio tiene como objetivo evaluar la relación entre el NSE y las desigualdades en salud en cuanto al tratamiento preventivo de la ECV de los pacientes de riesgo cardiovascular elevado que aún no padecen una ECV, en el contexto de un sistema de asistencia sanitaria universal y gratuita.
MÉTODOSDiseño del estudioSe llevó a cabo un estudio transversal con los datos basales del estudio PREDIMED, un ensayo cuyo objetivo fue evaluar los efectos de la dieta mediterránea tradicional en la prevención primaria de la ECV. La descripción detallada del protocolo se ha presentado en otra publicación14 y se puede consultar online15. De forma resumida, el estudio PREDIMED realizó un seguimiento a largo plazo de 7.447 participantes (55-80 años de edad) con riesgo cardiovascular elevado pero sin ECV en el momento de la inclusión. Se incluyó a los participantes durante los años 2003 a 2009, y el seguimiento finalizó en diciembre de 2010. Se asignó a todos los pacientes una de las tres dietas siguientes: dieta mediterránea tradicional con suplementos de aceite de oliva virgen extra, dieta mediterránea tradicional con suplementos de frutos secos variados o dieta con pocas grasas (grupo de control, al que se daban consejos para reducir las grasas de la dieta). Los objetivos principales fueron infarto de miocardio o ictus; los objetivos secundarios, muerte por cualquier causa, insuficiencia cardiaca, DM, cánceres importantes y demencia u otros trastornos neurodegenerativos. Los criterios de inclusión principales fueron la edad (mujeres de 60-80 años y varones de 55-80 años) junto con DM tipo 2 o tres o más factores de riesgo cardiovascular: tabaquismo, hipertensión, elevación del colesterol unido a lipoproteínas de baja densidad, valores bajos de colesterol unido a lipoproteínas de alta densidad, sobrepeso u obesidad o antecedentes familiares de ECV prematura. Se evaluó la elegibilidad para el estudio de 8.713 participantes, 973 (11,1%) rechazaron participar y 293 (3,3%) fueron excluidos por no reunir los criterios de inclusión.
Se seleccionó a los participantes en el PREDIMED a partir de las historias clínicas de centros de atención primaria; un profesional de la salud contactó con los sujetos elegibles para el estudio y los invitó a participar.
Los investigadores explicaron a los posibles participantes los objetivos del estudio y las intervenciones. Se obtuvo el consentimiento informado por escrito. Se asignó aleatoriamente a los participantes a uno de los tres grupos de dieta mediante una secuencia de números aleatorios generada por ordenador. En situación basal, se realizó un examen médico de todos los participantes; no se informó a los médicos generales del grupo al que habían sido asignados los participantes. Los valores de las variables se obtuvieron a partir de las historias clínicas, la evaluación clínica y entrevistas personales. Se aplicaron cuestionarios validados destinados a obtener datos sobre hábitos nutricionales16,17 y ejercicio físico18. Se obtuvieron muestras para análisis de laboratorio. Se obtuvo información sobre el tratamiento farmacológico mediante una entrevista y se confirmó consultando el registro electrónico de las historias clínicas. El consejo de revisión interno del Hospital Clínic (Barcelona, España) aprobó el protocolo del estudio. El ensayo está registrado19.
El presente estudio es un análisis transversal de los datos basales de la totalidad de los 7.447 participantes en el estudio PREDIMED. Se aplicaron criterios diagnósticos médicos de hipertensión, DM y dislipemia para identificar a los participantes según esos factores de riesgo.
Parámetros evaluadosNivel socioeconómicoSe consideró el nivel de estudios alcanzado como indicador socioeconómico, ya que se mantiene inalterado durante toda la vida y afecta directa o indirectamente a la adopción de conductas de salud por los individuos y a sus resultados20. El nivel de estudios se agrupó en tres categorías: nivel alto (estudios universitarios); nivel medio (enseñanza secundaria, hasta los 16-18 años), y nivel bajo (sin estudios o tan solo enseñanza primaria).
Evaluación del tratamientoSe evaluó el uso del tratamiento indicado según el factor o los factores de riesgo presentes (hipertensión, DM, dislipemia), definidos de la siguiente forma:
- •
Participantes con hipertensión: prescripción de al menos un fármaco antihipertensivo (inhibidores de la enzima de conversión de la angiotensina, diuréticos, antagonistas del calcio, antagonistas del receptor de la angiotensina II, bloqueadores beta, bloqueadores alfa u otros).
- •
Participantes con diabetes: prescripción de insulina y/o fármacos hipoglucemiantes orales.
- •
Participantes con dislipemia: prescripción de estatinas y/o fibratos.
- •
Participantes con varios factores de riesgo cardiovascular: prescripción de un tratamiento farmacológico correspondiente a los factores de riesgo cardiovascular presentes.
Edad, sexo, hábito tabáquico, índice de masa corporal, patrón de adherencia a la dieta mediterránea, actividad física y consumo de alcohol.
Análisis estadísticoEl análisis descriptivo de las variables categóricas se expresa en forma de porcentajes y el de las variables cuantitativas, mediante media±desviación estándar. Los análisis bivariables incluyeron pruebas de la χ2 para las variables categóricas y pruebas de F de análisis de la varianza para las variables continuas. La asociación sin ajustar y ajustada entre los parámetros de valoración (tratamiento recibido contra DM, hipertensión y dislipemia) y el nivel de estudios se evaluó mediante regresión logística. El análisis multivariable del tratamiento recibido en relación con el nivel de estudios se llevó a cabo con el «método ENTER», introduciendo un ajuste para las variables con relación clínica y epidemiológica con el uso de tratamiento en la prevención cardiovascular primaria y/o el nivel de estudios: sexo, edad, peso corporal, tabaquismo, actividad física, consumo de alcohol, hipertensión, DM y dislipemia. Dado que el nivel de estudios de las mujeres era inferior que el de los varones participantes en el estudio, se evaluó la interacción entre el nivel de estudios y el sexo en relación con el tratamiento recibido. Todas las pruebas estadísticas utilizaron un nivel de alfa<0,05 y el intervalo de confianza del 95% (IC95%). Se aplicó la prueba de Hosmer-Lemeshow para evaluar la bondad de ajuste para los modelos multivariable. Para todos los análisis se utilizó el programa informático Statistical Package for the Social Sciences (SPSS) 17.0.
RESULTADOSSe incluyó a un total de 7.447 pacientes. La media de edad era 67,0±6,2 años y el 57,5% de los participantes eran mujeres. Tan solo un 7,2% de los participantes habían realizado estudios universitarios. En la situación basal, el 81,2% (n=6.041) de los participantes tenían hipertensión; el 47,7% (n=3.553), DM, y el 71,0% (n=5.285), dislipemia.
El 81,4% (n=4.922) de los participantes con hipertensión recibían tratamiento con fármacos antihipertensivos; al 66,5% de los pacientes diabéticos (n=2.362) se les había prescrito insulina o fármacos antidiabéticos orales y el 59,3% de los pacientes con dislipemia (n=3.132) recibían tratamiento hipolipemiante.
Los participantes con bajo nivel de estudios eran con mayor frecuencia mujeres, de más edad, obesos y con menos actividad física y mostraban peor adherencia a la dieta mediterránea. Los participantes con un nivel de estudios superior eran con mayor frecuencia fumadores y consumían más alcohol. Tanto la prevalencia de DM como el porcentaje de pacientes que presentaban tres factores de riesgo cardiovascular eran mayores en el grupo con el nivel de estudios inferior (tabla 1).
Características de los participantes (n=7.447) en el estudio según el nivel de estudios alcanzado
| Características de los participantes | Nivel altoa | Nivel mediob | Nivel bajoc | Valor de p | Tendencia de p |
| Pacientes | 534 | 1.121 | 5.657 | ||
| Edad (años)d | 64,4±6,3 | 64,7±6,1 | 67,6±6,0 | 0,001 | — |
| Mujeres | 168 (31,5) | 451 (40,2) | 3.584 (63,4) | 0,001 | 0,001 |
| Peso corporal | |||||
| Normal (IMC=25) | 61 (11,4) | 99 (8,8) | 390 (6,9) | 0,001 | 0,001 |
| Sobrepeso (IMC 25-30) | 280 (52,4) | 571 (50,9) | 2.466 (43,6) | — | — |
| Obesidad (IMC>30) | 193 (36,1) | 451 (40,2) | 2.801 (49,5) | — | — |
| Estilo de vida | |||||
| Tabaquismoe | 162 (30,3) | 272 (24,3) | 800 (14,1) | 0,001 | 0,001 |
| Baja adherencia a la dieta mediterráneaf | 223 (41,8) | 496 (44,2) | 2.657 (47,0) | 0,026 | 0,007 |
| Conducta sedentariag | 144 (27,0) | 391 (35,0) | 2.109 (37,5) | 0,001 | 0,001 |
| Consumo elevado de alcoholh | 43 (8,1) | 84 (7,5) | 273 (4,9) | 0,001 | 0,001 |
| Factores de riesgo cardiovasculari | |||||
| Hipertensión | 435 (81,5) | 924 (82,4) | 4.682 (82,8) | 0,737 | 0,453 |
| Diabetes mellitus | 218 (40,8) | 501 (44,7) | 2.834 (50,1) | 0,001 | 0,001 |
| Dislipemia | 397 (74,3) | 800 (71,4) | 4.088 (72,3) | 0,448 | 0,605 |
| Número de factores de riesgo cardiovasculari | |||||
| Uno | 105 (19,7) | 233 (20,9) | 955 (16,9) | ||
| Dos | 336 (63,2) | 651 (58,4) | 3.394 (60,2) | 0,001 | 0,001 |
| Tres | 91 (17,1) | 230 (20,6) | 1.287 (22,8) | — | — |
IMC: índice de masa corporal.
Salvo otra indicación, los valores expresan n (%).
Los participantes con hipertensión, DM y nivel de estudios bajo tenían mayor probabilidad de recibir tratamiento antihipertensivo e hipolipemiante. Los participantes con nivel de estudios bajo y al menos dos factores de riesgo cardiovascular tenían mayor probabilidad de recibir tratamiento (p=0,063). En los participantes con dislipemia y en los que tenían uno o tres factores de riesgo cardiovascular, no se observó ninguna relación entre el uso de tratamiento y el nivel de estudios (tabla 2).
Tratamiento farmacológico para los factores de riesgo cardiovascular recibido según el nivel de estudios alcanzado
| Nivel altoa (n=534) | Nivel mediob (n=1.121) | Nivel bajoc (n=5.657) | Valor de p | Tendencia de p | |
| Participantes con hipertensión (n=6.041) | 435 (100) | 924 (100) | 4.682 (100) | — | — |
| Tratadosd | 355 (81,6) | 720 (77,9) | 3.851 (82,3) | 0,008 | 0,066 |
| Número de fármacos prescritose | |||||
| Ninguno | 80 (18,4) | 204 (22,1) | 831 (17,7) | 0,025 | 0,303 |
| Uno | 229 (52,7) | 466 (50,4) | 2.458 (52,5) | — | — |
| Dos | 95 (21,8) | 190 (20,6) | 1.116 (23,8) | — | — |
| Tres o más | 31 (7,1) | 64 (6,9) | 277 (5,9) | — | — |
| Participantes con diabetes mellitus (n=3.553) | 218 (100) | 501 (100) | 2.834 (100) | ||
| Tratadosf | 149 (68,3) | 324 (64,7) | 1.889 (66,7) | 0,572 | 0,954 |
| Número de fármacos prescritosg | |||||
| Ninguno | 69 (31,7) | 177 (35,3) | 945 (33,3) | 0,731 | 0,671 |
| Uno | 140 (64,2) | 302 (60,3) | 1.742 (61,5) | — | — |
| Dos | 9 (4,1) | 22 (4,4) | 147 (5,2) | — | — |
| Participantes con dislipemia (n=5.285) | 397 (100) | 800 (100) | 4.088 (100) | ||
| Tratadosh | 224 (56,4) | 455 (56,9) | 2.453 (60,0) | 0,126 | 0,052 |
| Número de fármacos prescritosi | |||||
| Ninguno | 173 (43,6) | 345 (43,1) | 1.635 (40,0) | 0,231 | 0,107 |
| Uno | 214 (53,9) | 441 (55,1) | 2.380 (58,2) | — | — |
| Dos | 10 (2,5) | 14 (1,8) | 73 (1,8) | — | — |
| Número de factores de riesgo cardiovascularj | |||||
| Uno (n=1.293) | 105 (100) | 233 (100) | 955 (100) | ||
| Tratados | 77 (73,3) | 161 (69,1) | 659 (69,0) | 0,656 | 0,457 |
| Dos (n=4.381) | 336 (100) | 651 (100) | 3.394 (100) | ||
| Tratados | 155 (46,1) | 307 (47,2) | 1.704 (50,2) | 0,163 | 0,063 |
| Tres (n=1.608) | 91 (100) | 230 (100) | 1.287 (100) | ||
| Tratados | 44 (48,4) | 97 (42,2) | 579 (45,0) | 0,570 | 0,962 |
Prescripción de al menos uno de los siguientes fármacos antihipertensivos: inhibidores de la enzima de conversión de la angiotensina, diuréticos, antagonistas del calcio, antagonistas del receptor de la angiotensina II, bloqueadores beta, bloqueadores alfa u otros fármacos antihipertensivos.
Número de fármacos antihipertensivos prescritos: ninguno, inhibidores de la enzima de conversión de la angiotensina, diuréticos, antagonistas del calcio, antagonistas del receptor de la angiotensina II, bloqueadores beta, bloqueadores alfa u otros fármacos antihipertensivos.
El análisis multivariable no mostró ninguna relación entre el tratamiento recibido y el nivel de estudios (tabla 3). Tan solo los participantes con nivel de estudios medio mostraron menor probabilidad de recibir tratamiento para la hipertensión (p=0,049).
Odds ratio de recibir tratamiento de los factores de riesgo cardiovascular según el nivel de estudios alcanzado
| Nivel alto (n=534) | Nivel medio (n=1.121) | Nivel bajo (n=5.657) | |
| Participantes con hipertensión | |||
| OR bruta (IC95%) | 1,00 (ref.) | 0,79 (0,59-1,06) | 1,04 (0,81-1,34) |
| Valor de p | 0,111 | 0,746 | |
| ORa (IC95%)a | 1,00 (ref.) | 0,75 (0,56-1,00) | 0,85 (0,65-1,10) |
| Valor de p | 0,049 | 0,222 | |
| Participantes con diabetes mellitus | |||
| OR bruta (IC95%) | 1,00 (ref.) | 0,87 (0,62-1,23) | 0,93 (0,69-1,26) |
| Valor de p | 0,434 | 0,651 | |
| ORa (IC95%)b | 1,00 (ref.) | 0,86 (0,61-1,22) | 0,90 (0,67-1,22) |
| Valor de p | 0,404 | 0,515 | |
| Participantes con dislipemia | |||
| OR bruta (IC95%) | 1,00 (ref.) | 0,94 (0,76-1,16) | 1,04 (0,87-1,24) |
| Valor de p | 0,570 | 0,684 | |
| ORa (IC95%)c | 1,00 (ref.) | 0,93 (0,75-1,15) | 0,99 (0,82-1,19) |
| Valor de p | 0,499 | 0,875 | |
| Número de factores de riesgo cardiovascular | |||
| Uno | 1,00 (ref.) | ||
| OR bruta (IC95%) | 1,00 (ref.) | 0,82 (0,49-1,38) | 0,80 (0,51-1,26) |
| Valor de p | 0,463 | 0,339 | |
| ORa (IC95%)d | 1,00 (ref.) | 0,79 (0,47-1,33) | 0,70 (0,44-1,12) |
| Valor de p | 0,368 | 0,138 | |
| Dos | |||
| OR bruta (IC95%) | 1,00 (ref.) | 1,05 (0,08-1,36) | 1,18 (0,94-1,48) |
| Valor de p | 0,731 | 0,151 | |
| ORa (IC95%)d | 1,00 (ref.) | 1,02 (0,78-1,33) | 1,07 (0,84-1,35) |
| Valor de p | 0,888 | 0,645 | |
| Tres | |||
| OR bruta (IC95%) | 1,00 (ref.) | 0,77 (0,47-1,25) | 0,85 (0,56-1,31) |
| Valor de p | 0,291 | 0,471 | |
| ORa (IC95%)d | 1,00 (ref.) | 0,77 (0,47-1,26) | 0,80 (0,52-1,24) |
| Valor de p | 0,296 | 0,311 | |
IC95%: intervalo de confianza del 95%; OR: odds ratio; ORa: odds ratio ajustada; ref.: referencia.
Ajustada según las variables sexo, edad, peso corporal, tabaquismo, adherencia a la dieta mediterránea, actividad física, consumo de alcohol, diabetes mellitus y dislipemia.
Ajustada según las variables sexo, edad, peso corporal, tabaquismo, adherencia a la dieta mediterránea, actividad física, consumo de alcohol, hipertensión y dislipemia.
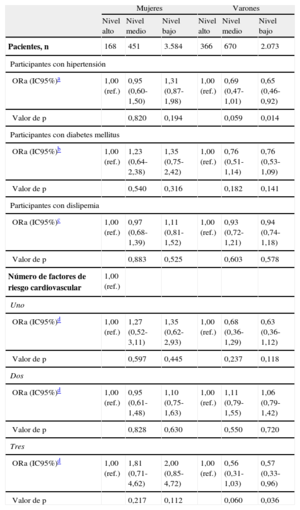
Al estratificar el análisis según el sexo (tabla 4), se observó que los varones con el nivel de estudios más bajo tenían una probabilidad de recibir tratamiento para su hipertensión un 35% inferior a la de los participantes con el nivel de estudios más alto (odds ratio [OR]=0,65; IC95%, 0,46-0,92). No se observaron diferencias socioeconómicas en cuanto a los demás factores de riesgo cardiovascular (DM, dislipemia) estudiados.
Odds ratio de recibir tratamiento para los factores de riesgo cardiovascular según el nivel de estudios alcanzado con estratificación por sexos
| Mujeres | Varones | |||||
| Nivel alto | Nivel medio | Nivel bajo | Nivel alto | Nivel medio | Nivel bajo | |
| Pacientes, n | 168 | 451 | 3.584 | 366 | 670 | 2.073 |
| Participantes con hipertensión | ||||||
| ORa (IC95%)a | 1,00 (ref.) | 0,95 (0,60-1,50) | 1,31 (0,87-1,98) | 1,00 (ref.) | 0,69 (0,47-1,01) | 0,65 (0,46-0,92) |
| Valor de p | 0,820 | 0,194 | 0,059 | 0,014 | ||
| Participantes con diabetes mellitus | ||||||
| ORa (IC95%)b | 1,00 (ref.) | 1,23 (0,64-2,38) | 1,35 (0,75-2,42) | 1,00 (ref.) | 0,76 (0,51-1,14) | 0,76 (0,53-1,09) |
| Valor de p | 0,540 | 0,316 | 0,182 | 0,141 | ||
| Participantes con dislipemia | ||||||
| ORa (IC95%)c | 1,00 (ref.) | 0,97 (0,68-1,39) | 1,11 (0,81-1,52) | 1,00 (ref.) | 0,93 (0,72-1,21) | 0,94 (0,74-1,18) |
| Valor de p | 0,883 | 0,525 | 0,603 | 0,578 | ||
| Número de factores de riesgo cardiovascular | 1,00 (ref.) | |||||
| Uno | ||||||
| ORa (IC95%)d | 1,00 (ref.) | 1,27 (0,52-3,11) | 1,35 (0,62-2,93) | 1,00 (ref.) | 0,68 (0,36-1,29) | 0,63 (0,36-1,12) |
| Valor de p | 0,597 | 0,445 | 0,237 | 0,118 | ||
| Dos | ||||||
| ORa (IC95%)d | 1,00 (ref.) | 0,95 (0,61-1,48) | 1,10 (0,75-1,63) | 1,00 (ref.) | 1,11 (0,79-1,55) | 1,06 (0,79-1,42) |
| Valor de p | 0,828 | 0,630 | 0,550 | 0,720 | ||
| Tres | ||||||
| ORa (IC95%)d | 1,00 (ref.) | 1,81 (0,71-4,62) | 2,00 (0,85-4,72) | 1,00 (ref.) | 0,56 (0,31-1,03) | 0,57 (0,33-0,96) |
| Valor de p | 0,217 | 0,112 | 0,060 | 0,036 | ||
IC95%: intervalo de confianza del 95%; ORa: odds ratio ajustada; ref.: referencia.
Ajustada según las variables edad, peso corporal, tabaquismo, adherencia a la dieta mediterránea, actividad física, consumo de alcohol, diabetes mellitus y dislipemia.
Ajustada según las variables edad, peso corporal, tabaquismo, adherencia a la dieta mediterránea, actividad física, consumo de alcohol, hipertensión y dislipemia.
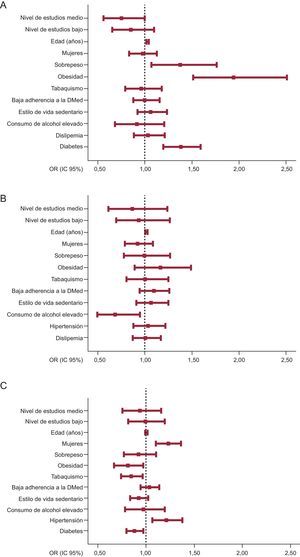
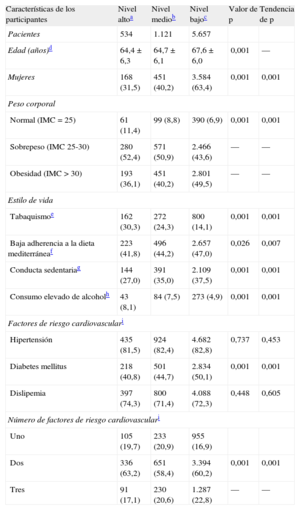
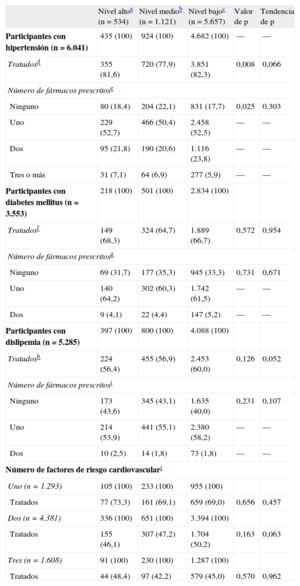
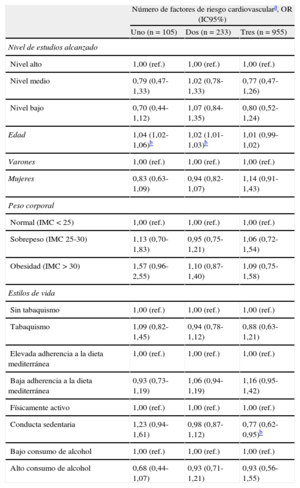
En la figura se muestra la OR ajustada (IC95%) para el uso de tratamiento de cada uno de los factores de riesgo cardiovascular. En la tabla 5 se presenta la probabilidad de recibir tratamiento en función del número de factores de riesgo cardiovascular.
Odds ratio ajustadas de todas las características de los participantes en cuanto a recibir tratamiento por cada factor de riesgo cardiovascular. A: hipertensión. B: diabetes mellitus. C: dislipemia. Los cuadrados corresponden a las odds ratio de recibir tratamiento farmacológico. Las líneas horizontales corresponden a los intervalos de confianza del 95%. Las líneas verticales indican odds ratio=1. Las categorías de referencia para las variables evaluadas en los diferentes modelos son: nivel de estudios alcanzado, nivel alto; sexo, varones; peso corporal, peso normal. Las categorías de referencia para el estilo de vida son ausencia de tabaquismo, elevada adherencia a la dieta mediterránea, actividad física y bajo consumo de alcohol; para el riesgo cardiovascular: ausencia de hipertensión, diabetes mellitus o dislipemia. DMed: dieta mediterránea; IC95%: intervalo de confianza del 95%; OR: odds ratio.
Odds ratio ajustada de todas las características de los participantes en cuanto a recibir tratamiento farmacológico acorde con los factores de riesgo cardiovascular presentes, por el número de factores de riesgo cardiovascular
| Número de factores de riesgo cardiovasculara, OR (IC95%) | |||
| Uno (n=105) | Dos (n=233) | Tres (n=955) | |
| Nivel de estudios alcanzado | |||
| Nivel alto | 1,00 (ref.) | 1,00 (ref.) | 1,00 (ref.) |
| Nivel medio | 0,79 (0,47-1,33) | 1,02 (0,78-1,33) | 0,77 (0,47-1,26) |
| Nivel bajo | 0,70 (0,44-1,12) | 1,07 (0,84-1,35) | 0,80 (0,52-1,24) |
| Edad | 1,04 (1,02-1,06)b | 1,02 (1,01-1,03)b | 1,01 (0,99-1,02) |
| Varones | 1,00 (ref.) | 1,00 (ref.) | 1,00 (ref.) |
| Mujeres | 0,83 (0,63-1,09) | 0,94 (0,82-1,07) | 1,14 (0,91-1,43) |
| Peso corporal | |||
| Normal (IMC <25) | 1,00 (ref.) | 1,00 (ref.) | 1,00 (ref.) |
| Sobrepeso (IMC 25-30) | 1,13 (0,70-1,83) | 0,95 (0,75-1,21) | 1,06 (0,72-1,54) |
| Obesidad (IMC>30) | 1,57 (0,96-2,55) | 1,10 (0,87-1,40) | 1,09 (0,75-1,58) |
| Estilos de vida | |||
| Sin tabaquismo | 1,00 (ref.) | 1,00 (ref.) | 1,00 (ref.) |
| Tabaquismo | 1,09 (0,82-1,45) | 0,94 (0,78-1,12) | 0,88 (0,63-1,21) |
| Elevada adherencia a la dieta mediterránea | 1,00 (ref.) | 1,00 (ref.) | 1,00 (ref.) |
| Baja adherencia a la dieta mediterránea | 0,93 (0,73-1,19) | 1,06 (0,94-1,19) | 1,16 (0,95-1,42) |
| Físicamente activo | 1,00 (ref.) | 1,00 (ref.) | 1,00 (ref.) |
| Conducta sedentaria | 1,23 (0,94-1,61) | 0,98 (0,87-1,12) | 0,77 (0,62-0,95)b |
| Bajo consumo de alcohol | 1,00 (ref.) | 1,00 (ref.) | 1,00 (ref.) |
| Alto consumo de alcohol | 0,68 (0,44-1,07) | 0,93 (0,71-1,21) | 0,93 (0,56-1,55) |
IC95%: intervalo de confianza del 95%; IMC, índice de masa corporal; OR: odds ratio; ref.: referencia.
Análisis multivariable con inclusión de todas las variables en el modo de entrada para cada número de factores de riesgo cardiovascular presentes. Inclusión forzada en el modelo multivariable.
En general, en este estudio no se observaron diferencias relacionadas con el NSE en cuanto al tratamiento farmacológico prescrito para la prevención cardiovascular primaria en una población anciana con un riesgo cardiovascular elevado. Se eligió el nivel de estudios como indicador del NSE, ya que se mantiene inalterado a lo largo de la vida e influye en la adopción de estilos de vida y los resultados de salud asociados a ello20. El mayor porcentaje de mujeres y participantes de edad avanzada con el nivel de estudios más bajo puede deberse a la situación histórica concreta de España. El acceso a los estudios universitarios estuvo limitado hasta el último tercio del siglo xx, especialmente para las mujeres21. El mayor consumo de tabaco y alcohol observado en los niveles de estudios superiores de nuestra muestra concuerda con lo indicado por otros estudios realizados en España, y es probable que se deba a patrones culturales históricos en ese grupo de edad. Estos patrones están cambiando en las poblaciones de menos edad22. La menor actividad física, los patrones de dieta menos saludables, la mayor prevalencia de DM y obesidad y el mayor número de factores de riesgo cardiovascular observados en los participantes con el nivel de estudios inferior concuerdan también con lo indicado por estudios anteriores de España y otros países23-26.
Hay pocos estudios que hayan analizado las desigualdades en el tratamiento preventivo cardiovascular en función del NSE, y los resultados han sido contradictorios y han variado según el país y la población estudiados27,28. Los resultados del presente estudio concuerdan con nuestro análisis previo de una población general de 34-75 años, en la que no se observaron diferencias por NSE en cuanto al tratamiento preventivo de las ECV29. Las razones de esta homogeneidad podrían ser que los pacientes con ECV tengan un seguimiento más estricto o que, como se ha demostrado en otros estudios30, los varones con un NSE inferior reciban menos tratamiento para su hipertensión debido que utilizan los servicios de atención primaria con menos frecuencia que las mujeres.
Aunque la salud de una población no viene dada solo por el uso de los servicios de salud, el tipo de cobertura puede contribuir a las desigualdades en salud asociadas al NSE en la prevención de las ECV (p. ej., acceso a los servicios médicos de diferentes niveles)9,10,31. Los sistemas de asistencia sanitaria basados en modelos de atención primaria potentes podrían ser más eficaces para reducir las desigualdades de las personas en situación socioeconómica desfavorable, ya que los recursos se distribuyen mejor según las necesidades de la población32. Las tareas cotidianas de la atención primaria incluyen la prestación de asistencia específica a los pacientes con enfermedades crónicas a través de programas de prevención sistemática. En el sistema de asistencia sanitaria de España, los pacientes pueden acudir a su médico general con la frecuencia que sea necesaria; durante el periodo de estudio, la mayoría de las personas jubiladas no pagaron por la medicación que se les prescribió (el «copago» se introdujo en julio de 2012). No se observaron desigualdades en el tratamiento preventivo asociadas al NSE de la población anciana estudiada, probablemente porque la población con el nivel de estudios inferior utiliza más los servicios de atención primaria, tal como se ha descrito en otros estudios33,34.
Puntos fuertes y limitacionesEl diseño de este estudio no permite realizar inferencias causales. Sin embargo, su enfoque transversal permite la evaluación de la posible existencia de diferencias de prescripción en una población con elevada frecuencia de ECV, dentro del marco de un modelo de asistencia sanitaria universal.
Los puntos fuertes de este estudio son el gran tamaño muestral utilizado y la realización cuidadosa de todas las determinaciones utilizando protocolos estandarizados. Una posible limitación puede ser que algunos de los participantes quizá utilizaran servicios de asistencia sanitaria privados y que, por lo tanto, el médico general que tenían asignado no los hubiera evaluado plenamente. Sin embargo, esta posibilidad es escasa, ya que la mayor parte de la población incluida tenía un NSE bajo. Los participantes elegibles que rechazaron participar en el estudio pueden haber tenido una distribución del nivel de estudios diferente; sin embargo, aunque esto puede afectar a la distribución de los participantes según el nivel de estudios, no debiera afectar a la comparación de los grupos. Por otro lado, es importante resaltar que las condiciones socioeconómicas de España han cambiado de manera importante en los últimos años. No consideramos que este factor haya influido en la medida del NSE utilizada en nuestro estudio, ya que el nivel de estudios es uno de los determinantes sociales más estables durante la edad adulta. En España se han producido cambios en las políticas de «copago» de los medicamentos a causa de la crisis económica, pero se aplicaron después de la conclusión del estudio. Por último, los resultados de este estudio solamente pueden extrapolarse a la población anciana con elevado riesgo cardiovascular.
CONCLUSIONESEn nuestro estudio no se ha observado que las diferencias socioeconómicas afectaran al tratamiento recibido para la prevención cardiovascular primaria de pacientes ancianos en el contexto de un sistema de asistencia sanitaria universal basado en un modelo de atención primaria.
FINANCIACIÓNEste proyecto ha sido financiado por el Ministerio de Sanidad de España (Instituto de Salud Carlos III, Fondo de Investigaciones Sanitarias) con los proyectos PI051839, PI070240, PI070954, G03/140, RD06/0045 FEDER (Fondo Europeo de Desarrollo Regional) y CIBERobn (una iniciativa del Instituto de Salud Carlos III, España), y por el Patrimonio Comunal Olivarero, California Walnut Commission, Borges, La Morella Nuts y Hojiblanca, que donaron el aceite de oliva virgen y los frutos secos variados. Agencia Canaria de Investigación, Innovación y Sociedad de la Información-EU FEDER (PI 2007/050). Ninguna de estas compañías intervino ni intervendrá en modo alguno en el diseño, la obtención, el análisis o la interpretación de los datos o la decisión de presentar manuscritos para publicación.
CONFLICTO DE INTERESESEl Dr. Estruch declara haber recibido pagos por conferencias de FIVIN (Fundación para la Investigación del Vino y Nutrición) y formar parte de su consejo asesor científico, haber recibido subvenciones de investigación de la Fundación Cerveza y Salud y formar parte de su consejo asesor científico y haber recibido pagos por conferencias de los laboratorios Sanofi-Aventis. El Dr. Salas-Salvadó declara haber recibido financiación para investigación del International Nut and Dried Fruit Council, formar parte de su consejo asesor científico y haber recibido pagos por consultoría de Danone. El Dr. Serra-Majem declara formar parte del consejo asesor científico de la Fundación Dieta Mediterránea y la Fundación Cerveza y Salud. Ningún otro de los autores ha declarado ningún posible conflicto de interés relevante en cuanto a este artículo.
Damos las gracias a Stephanie Lonsdale por la corrección del artículo en inglés.