El síndrome de Brugada se caracteriza por un patrón electrocardiográfico de bloqueo de rama derecha y elevación del segmento ST en derivaciones precordiales derechas, ausencia de enfermedad cardíaca estructural y episodios de síncope o de muerte súbita. Presentamos el caso de un varón de 50 años con síndrome de Brugada y múltiples cambios de la morfología precordial del segmento ST.
Palabras clave
Síndrome de Brugada
Muerte súbita
Fibrilación
INTRODUCCIÓN
En 1992, Brugada y Brugada 1 describen un nuevo síndrome, en pacientes sin cardiopatía estructural, caracterizado por clínica de síncopes o muerte súbita y un electrocardiograma (ECG) con patrón de bloqueo de rama derecha (BRD) y elevación del segmento ST en las derivaciones precordiales V1 a V3. Se han descrito dos tipos de morfología del segmento ST en derivaciones precordiales derechas, el tipo «coved» y «saddle-back», que se han relacionado con distinta potencialidad arritmógena. Nuestro caso presentó durante su hospitalización múltiples cambios espontáneos de la morfología precordial del segmento ST observándose los tipos «coved», «saddle-back» y otros intermedios, que se intercambiaban con relativa frecuencia.
CASO CLíNICO
Varón de 50 años, fumador de 40 cigarrillos/día y bebedor de 100 g de etanol al día. Sin antecedentes de hipertensión arterial, diabetes o dislipemia.
Asintomático desde el punto de vista cardíaco hasta el día de su ingreso, en el que acudió al hospital tras sufrir un episodio sincopal. En el servicio de urgencias sufrió una parada cardiorrespiratoria durante la cual se documentó fibrilación ventricular (FV) que fue revertida a ritmo sinusal con choque de 200 J.
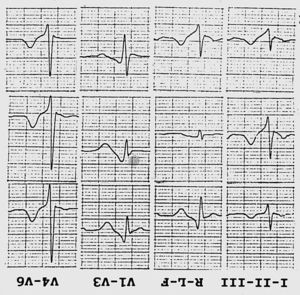
Al ingreso en la unidad coronaria la exploración física fue normal. En el ECG se observaba ritmo sinusal con patrón de BRD y elevación del segmento ST en V1, V2 y V3 (fig. 1). No se detectaron anomalías en el ecocardiograma, y la ventriculografía izquierda y la angiografía coronaria fueron normales. Durante su hospitalización presentó diversos cambios espontáneos de la morfología del segmento ST en derivaciones precordiales derechas (fig. 2). Se realizó estudio electrofisiológico, induciéndose con dos extrasístoles ventriculares, taquicardia ventricular polimorfa que degeneró rápidamente en fibrilación auricular, siendo revertida a ritmo sinusal con un choque de 300 J. El intervalo H-V era de 65 ms. No se hicieron tests farmacológicos.
Al paciente se le implantó un desfibrilador automático.
Fig. 1. ECG de ingreso: bloqueo de rama derecha y elevación del segmento ST en precordiales derechas con morfología tipo «coved».
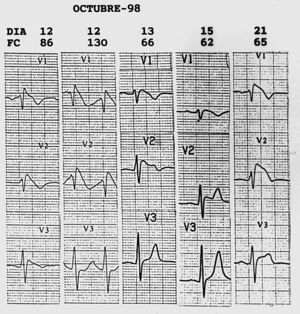
Fig. 2. Registros electrocardiográficos de V1 a V3: múltiples cambios de la morfología del segmento ST, observándose las formas «coved», «saddle-back» y otras intermedias; FC: frecuencia cardíaca.
DISCUSIÓN
Desde la descripción inicial del síndrome en 1992 1, han sido múltiples los estudios publicados en todo el mundo. Aunque es difícil valorar su incidencia, en países como Camboya y Tailandia podría representar la causa más común de muerte natural en adultos jóvenes 2. La existencia de formas ocultas del síndrome, con normalización transitoria del ECG, añade más dificultad al diagnóstico 3.
Se han descrito dos tipos de morfología del segmento ST en derivaciones precordiales derechas, una convexa («coved»), como la inicialmente descrita por Brugada y Brugada 1 y otra en forma de silla de montar («saddle-back») 4,5. La primera, tipo «coved», ha sido relacionada por algunos autores con un fuerte potencial arritmógeno 4,5, relación que no ha podido ser confirmada por otros 6, y la segunda con el curso crónico del síndrome 4. Nuestro caso presentó una frecuente variabilidad espontánea de la morfología precordial del segmento ST a lo largo de los diez días de hospitalización, observándose la forma «coved», «saddle-back» y otros tipos intermedios, que se alternaban con relativa frecuencia. Queremos resaltar el carácter dinámico de los cambios electrocardiográficos, mostrando a veces patrones no muy evidentes del síndrome que pueden confundir el diagnóstico (fig. 2).
Los cambios del segmento ST se han relacionado con la variabilidad de la frecuencia cardíaca 2,5,6. En el paciente que presentamos no hemos observado este tipo de relación, ya que tanto la máxima como la mínima elevación del punto J coincidieron con una frecuencia cardíaca relativamente baja, de 65 y 62 lat/min, respectivamente (fig. 2).
El sistema autónomo se ha relacionado con el síndrome; neurohormonas adrenérgicas y colinérgicas tienen efecto modulador sobre la elevación del segmento ST. La estimulación betaadrenérgica y el bloqueo alfaadrenérgico reducen la magnitud de la elevación del segmento ST, mientras que el bloqueo betaadrenégico, la estimulación alfaadrenérgica, el bloqueo de los canales del sodio y la estimulación muscarínica aumentan la magnitud de la elevación del segmento ST 2,6,7. Se ha observado que el empleo de fármacos de clase Ia, como la procainamida, la ajmalina, la flecainida o la disopiramida aumentan la elevación del segmento ST 2,3,7. Los antiarrítmicos de clase Ib, como la mexiletina y la lidocaína no han mostrado efecto sobre el mismo 7. Brugada y Brugada 3 han observado que el empleo de ajmalina y procainamida reproduce las alteraciones del ECG en pacientes con normalización transitoria del mismo y en los miembros de una familia de afectados con ECG normal.
La prolongación del intervalo H-V (65 ms en nuestro paciente) es un hallazgo muy frecuente en el síndrome 1-3,8, reflejando trastornos difusos de la conducción del sistema His-Purkinje.
Los estudios genéticos 9 han demostrado tres mutaciones distintas responsables del síndrome, que se localizan en el cromosoma 3 y que afectan al canal de sodio cardíaco. La afectación de la función del canal de sodio sería la responsable de la aparición de trastornos de conducción y heterogeneidad en los períodos refractarios ventriculares que serían los causantes de arritmias basadas en cambios en la matriz electrofisiológica normal del corazón. El síndrome es, pues, una entidad propia, genéticamente determinada y distinta a otros trastornos eléctricos conocidos como el síndrome del QT largo o la displasia arritmógena del ventrículo derecho.
La terapéutica más adecuada consiste en la implantación de un desfibrilador automático, ya que los fármacos antiarrítmicos han demostrado ser ineficaces para prevenir la muerte súbita. En un estudio reciente 8, la mortalidad observada en pacientes tratados farmacológicamente fue del 26%, similar a la mortalidad de los que estaban sin tratamiento. Sin embargo, la mortalidad fue nula en los pacientes portadores de un desfibrilador automático.
En 1992, Brugada y Brugada 1 describen un nuevo síndrome, en pacientes sin cardiopatía estructural, caracterizado por clínica de síncopes o muerte súbita y un electrocardiograma (ECG) con patrón de bloqueo de rama derecha (BRD) y elevación del segmento ST en las derivaciones precordiales V1 a V3. Se han descrito dos tipos de morfología del segmento ST en derivaciones precordiales derechas, el tipo «coved» y «saddle-back», que se han relacionado con distinta potencialidad arritmógena. Nuestro caso presentó durante su hospitalización múltiples cambios espontáneos de la morfología precordial del segmento ST observándose los tipos «coved», «saddle-back» y otros intermedios, que se intercambiaban con relativa frecuencia.
CASO CLíNICO
Varón de 50 años, fumador de 40 cigarrillos/día y bebedor de 100 g de etanol al día. Sin antecedentes de hipertensión arterial, diabetes o dislipemia.
Asintomático desde el punto de vista cardíaco hasta el día de su ingreso, en el que acudió al hospital tras sufrir un episodio sincopal. En el servicio de urgencias sufrió una parada cardiorrespiratoria durante la cual se documentó fibrilación ventricular (FV) que fue revertida a ritmo sinusal con choque de 200 J.
Al ingreso en la unidad coronaria la exploración física fue normal. En el ECG se observaba ritmo sinusal con patrón de BRD y elevación del segmento ST en V1, V2 y V3 (fig. 1). No se detectaron anomalías en el ecocardiograma, y la ventriculografía izquierda y la angiografía coronaria fueron normales. Durante su hospitalización presentó diversos cambios espontáneos de la morfología del segmento ST en derivaciones precordiales derechas (fig. 2). Se realizó estudio electrofisiológico, induciéndose con dos extrasístoles ventriculares, taquicardia ventricular polimorfa que degeneró rápidamente en fibrilación auricular, siendo revertida a ritmo sinusal con un choque de 300 J. El intervalo H-V era de 65 ms. No se hicieron tests farmacológicos.
Al paciente se le implantó un desfibrilador automático.
Fig. 1. ECG de ingreso: bloqueo de rama derecha y elevación del segmento ST en precordiales derechas con morfología tipo «coved».
Fig. 2. Registros electrocardiográficos de V1 a V3: múltiples cambios de la morfología del segmento ST, observándose las formas «coved», «saddle-back» y otras intermedias; FC: frecuencia cardíaca.
DISCUSIÓN
Desde la descripción inicial del síndrome en 1992 1, han sido múltiples los estudios publicados en todo el mundo. Aunque es difícil valorar su incidencia, en países como Camboya y Tailandia podría representar la causa más común de muerte natural en adultos jóvenes 2. La existencia de formas ocultas del síndrome, con normalización transitoria del ECG, añade más dificultad al diagnóstico 3.
Se han descrito dos tipos de morfología del segmento ST en derivaciones precordiales derechas, una convexa («coved»), como la inicialmente descrita por Brugada y Brugada 1 y otra en forma de silla de montar («saddle-back») 4,5. La primera, tipo «coved», ha sido relacionada por algunos autores con un fuerte potencial arritmógeno 4,5, relación que no ha podido ser confirmada por otros 6, y la segunda con el curso crónico del síndrome 4. Nuestro caso presentó una frecuente variabilidad espontánea de la morfología precordial del segmento ST a lo largo de los diez días de hospitalización, observándose la forma «coved», «saddle-back» y otros tipos intermedios, que se alternaban con relativa frecuencia. Queremos resaltar el carácter dinámico de los cambios electrocardiográficos, mostrando a veces patrones no muy evidentes del síndrome que pueden confundir el diagnóstico (fig. 2).
Los cambios del segmento ST se han relacionado con la variabilidad de la frecuencia cardíaca 2,5,6. En el paciente que presentamos no hemos observado este tipo de relación, ya que tanto la máxima como la mínima elevación del punto J coincidieron con una frecuencia cardíaca relativamente baja, de 65 y 62 lat/min, respectivamente (fig. 2).
El sistema autónomo se ha relacionado con el síndrome; neurohormonas adrenérgicas y colinérgicas tienen efecto modulador sobre la elevación del segmento ST. La estimulación betaadrenérgica y el bloqueo alfaadrenérgico reducen la magnitud de la elevación del segmento ST, mientras que el bloqueo betaadrenégico, la estimulación alfaadrenérgica, el bloqueo de los canales del sodio y la estimulación muscarínica aumentan la magnitud de la elevación del segmento ST 2,6,7. Se ha observado que el empleo de fármacos de clase Ia, como la procainamida, la ajmalina, la flecainida o la disopiramida aumentan la elevación del segmento ST 2,3,7. Los antiarrítmicos de clase Ib, como la mexiletina y la lidocaína no han mostrado efecto sobre el mismo 7. Brugada y Brugada 3 han observado que el empleo de ajmalina y procainamida reproduce las alteraciones del ECG en pacientes con normalización transitoria del mismo y en los miembros de una familia de afectados con ECG normal.
La prolongación del intervalo H-V (65 ms en nuestro paciente) es un hallazgo muy frecuente en el síndrome 1-3,8, reflejando trastornos difusos de la conducción del sistema His-Purkinje.
Los estudios genéticos 9 han demostrado tres mutaciones distintas responsables del síndrome, que se localizan en el cromosoma 3 y que afectan al canal de sodio cardíaco. La afectación de la función del canal de sodio sería la responsable de la aparición de trastornos de conducción y heterogeneidad en los períodos refractarios ventriculares que serían los causantes de arritmias basadas en cambios en la matriz electrofisiológica normal del corazón. El síndrome es, pues, una entidad propia, genéticamente determinada y distinta a otros trastornos eléctricos conocidos como el síndrome del QT largo o la displasia arritmógena del ventrículo derecho.
La terapéutica más adecuada consiste en la implantación de un desfibrilador automático, ya que los fármacos antiarrítmicos han demostrado ser ineficaces para prevenir la muerte súbita. En un estudio reciente 8, la mortalidad observada en pacientes tratados farmacológicamente fue del 26%, similar a la mortalidad de los que estaban sin tratamiento. Sin embargo, la mortalidad fue nula en los pacientes portadores de un desfibrilador automático.
Bibliografía
[1]
Right bundle branch block, persistent ST segment elevation and sudden cardiac death: a distinct clinical and electrocardiographic syndrome. J Am Coll Cardiol 1992; 20: 1.391-1.396.
[2]
Arrhythmogenic marker for the sudden unexplained death syndrome in Thai men. Circulation 1997; 96: 2.595-2.600.
[3]
Further characterization of the syndrome of right bundle branch block, persistent ST-segment elevation, and sudden cardiac death. J Cardiovasc Electrophysiol 1997; 8: 325-331.
[4]
Characteristics of patients with right bundle branch block and ST-segment elevation in right precordial leads. Am J Cardiol 1996; 78: 581-583.
[5]
Dynamic changes of 12-lead electrocardiograms in a patient with Brugada syndrome. J Cardiovasc Electrophysiol 1998; 9: 508-512.
[6]
Idiopathic ventricular fibrillation induced with vagal activity in patients without obvius heart disease. Circulation 1997; 95: 2.277-2.285.
[7]
Autonomic and antiarrhythmic drug modulation of ST segment elevation in patients with Brugada syndrome. J Am Coll Cardiol 1996; 27: 1.061-1.070.
[8]
Right bundle branch block and ST-segment elevation in leads V1 through V3: a marker for sudden death in patients without demostrable structural heart disease. Circulation 1998; 97: 457-460.
[9]
Genetic basis and molecular mechanism for idiopathic ventricular fibrillation. Nature 1998; 392: 293-296.