Analizar la asociación entre la implementación de redes de reperfusión en el infarto agudo de miocardio con elevación del segmento ST (IAMCEST) en las comunidades autónomas (CC.AA.) españolas, la tasa regional de intervención coronaria percutánea (ICP) y la mortalidad hospitalaria.
MétodosSe analizaron las altas hospitalarias del Sistema Nacional de Salud entre 2003 y 2012. El diagnóstico de IAMCEST y los procedimientos relacionados se codificaron mediante la Clasificación Internacional de Enfermedades. Las altas se clasificaron en 3 grupos: ICP (n = 116.621), trombolisis (n = 46.720) o sin reperfusión (n = 139.130).
ResultadosLa mortalidad no ajustada fue superior entre los pacientes no sometidos a ICP o fibrinolisis (17,3%) que entre los sometidos a ICP (4,8%) o fibrinolisis (8,6%) (p < 0,001). Se apreció un aumento en la tasa de ICP en el conjunto de CC.AA. (el 21,6% en 2003 frente al 54,5% en 2012; p < 0,001), con una reducción en la tasa de mortalidad estandarizada por riesgo (el 10,2% en 2003 y el 6,8% en 2012; p < 0,001). Se apreciaron diferencias significativas entre las tasas de ICP de las CC.AA. La implementación de redes de reperfusión se asoció con un aumento en la tasa de ICP del 50% (p < 0,001) y una reducción del 14% de la tasa de mortalidad estandarizada por riesgo (p < 0,001).
ConclusionesEntre 2003 y 2012 se produjo en España un aumento significativo de la tasa de ICP en el IAMCEST. La implementación de redes de reperfusión se asoció con un aumento en la tasa de ICP y una reducción de la mortalidad hospitalaria.
Palabras clave
La intervención coronaria percutánea (ICP) primaria es la estrategia de reperfusión preferida para los pacientes con infarto agudo de miocardio con elevación del segmento ST (IAMCEST) si la realiza un equipo experimentado en los primeros 120 min siguientes al primer contacto médico. Con objeto de ofrecer la mejor estrategia de reperfusión al porcentaje más alto posible de pacientes dentro de los plazos recomendados, las guías actuales plantean la necesidad de una organización óptima de los sistemas de asistencia a los IAMCEST local, regional y nacional1. Sin embargo, la implementación de estas redes de reperfusión está influida de manera importante por varios factores regionales, como los tiempos de traslado, la disponibilidad de recursos e infraestructura y las características de los sistemas de asistencia sanitaria2,3. La heterogeneidad de la situación económica y de la estructura de los sistemas de asistencia sanitaria ha llevado a la existencia de diferencias sustanciales en la organización actual de las redes de reperfusión para los pacientes con IAMCEST en distintas regiones geográficas del mundo.
En las últimas décadas, se han resuelto múltiples problemas relativos a la efectividad de los avances del tratamiento médico de los pacientes con IAMCEST. Sin embargo, hay poca información respecto a las repercusiones que tienen las políticas de asistencia sanitaria en los resultados clínicos obtenidos en los pacientes con enfermedades cardiacas. Existe una amplia diversidad en el tratamiento médico y en sus resultados en los pacientes con infarto agudo de miocardio de diferentes países, así como entre distintas regiones dentro de un mismo país4,5. En España, el estudio RECALCAR6 documentó una menor mortalidad hospitalaria de los pacientes con infarto agudo de miocardio ingresados en hospitales que disponían de departamento de cardiología y de un nivel de desarrollo tecnológico superior. España está formada, políticamente, por 17 regiones geográficas distintas (comunidades autónomas), cada una de ellas con un control político independiente de su presupuesto y con capacidad de organizar y desarrollar su propio sistema de salud.
El objetivo de este estudio es analizar, en todo el periodo comprendido entre 2003 y 2012, la asociación entre el desarrollo de diferentes sistemas de asistencia de los pacientes con IAMCEST de las comunidades autónomas de España, la tasa regional de ICP y la mortalidad hospitalaria por IAMCEST. El sistema de salud de España, de financiación pública, proporciona un contexto ideal para analizar las repercusiones que tienen los diferentes enfoques del tratamiento del IAMCEST: el país tiene una población muy homogénea, y se aplican políticas diferentes a los pacientes con IAMCEST de diferentes comunidades autónomas, al tiempo que existe un registro centralizado nacional de las altas hospitalarias.
MÉTODOSPuede consultarse una descripción más detallada de la metodología utilizada en el material suplementario.
PoblaciónSe evaluaron los datos correspondientes al conjunto mínimo básico de datos del sistema de salud de España de financiación pública, que incluye los ingresos en hospitales generales entre los años 2003 y 2012. Se utilizaron los códigos diagnósticos 410.0x, 410.1x, 410.2x, 410.3x, 410.4x, 410.5x, 410.6x y 410.8x de la Clasificación Internacional de Enfermedades, novena edición, modificación clínica (CIE-9-MC) para identificar a todos los pacientes con un diagnóstico principal de IAMCEST (n = 326.144). Se optó por el empleo del diagnóstico principal, ya que se lo considera la razón primaria de ingreso en el hospital. Se excluyó un total de 23.670 altas hospitalarias debido a una edad < 35 o > 95 años, las altas obstétricas y los traslados a otros hospitales en los primeros 2 días siguientes al ingreso, con objeto de evitar los episodios duplicados de pacientes trasladados a otros centros después de la ICP7. Los 302.471 episodios de alta restantes tras las exclusiones se distribuyeron en 3 grupos según el tratamiento clínico utilizado: ICP (n = 116.621), trombolisis (n = 46.720) o ausencia de ICP y trombolisis (n = 139.130).
Las comunidades autónomas de España son regiones geográficas diferentes, con control político independiente de su presupuesto y la organización y la gestión de la asistencia de salud pública. Por consiguiente, el sistema de salud español, de financiación pública, está descentralizado en los «servicios de salud de comunidades autónomas» (SSCA). La cobertura del sistema de salud de financiación pública es de casi la totalidad (98,4%) de la población española. Hay 17 comunidades autónomas con poblaciones que van de los 300.000 a los 8 millones de habitantes8. Se incluyó en este estudio los 16 SSCA con capacidad de aplicar un tratamiento de ICP durante el periodo de estudio. La única comunidad autónoma excluida tiene una población total de 300.000 habitantes.
Estrategias de reperfusiónSe utilizaron los códigos de la CIE-9-MC y el Healthcare Cost and Utilization Project Clinical Classification Software para identificar si los pacientes recibían tratamiento de trombolisis (V45.88, 99.10) o ICP (ICP; 00.66, 36.01, 36.02, 36.05, 36.06 y 36.07). Se consideró que los pacientes que no tenían ninguno de esos códigos recibían solo tratamiento médico (sin reperfusión). En los pacientes con al menos 1 código de intervención, se consideró que el tratamiento que se había pretendido aplicar era el menos invasivo. Por ejemplo, se asignó al grupo de trombolisis a los pacientes tratados con trombolisis e ICP. La tasa de uso de cada tratamiento por un SSCA se definió como la proporción entre el número de episodios de cada tipo de tratamiento y el número total de episodios de IAMCEST en la población seleccionada de cada región.
Se realizó una doble verificación del año de implementación de los sistemas de asistencia organizados para los pacientes con IAMCEST en cada comunidad autónoma9 empleando los datos del Registro Español de Hemodinámica y Cardiología Intervencionista10 y la información aportada por los miembros del Grupo de Trabajo de Cardiología Intervencionista de la Sociedad Española de Cardiología de cada una de las 16 comunidades autónomas. En 2003, solo 3 de los 16 SSCA habían desarrollado sistemas de red organizados para la asistencia de los IAMCEST, que proporcionaban cobertura al 5% de la población total del SSCA. En 2012, 10 de los 16 SSCA disponían de sistemas en red completos o parciales para los pacientes con IAMCEST, con una cobertura del 61% de la población. La implementación de redes organizadas fue progresiva en la mayor parte de las regiones.
Ajuste según el riesgo de mortalidad hospitalariaEl objetivo de valoración principal fue la mortalidad hospitalaria por cualquier causa, que se definió como la muerte durante la hospitalización documentada en la base de datos. Las evaluaciones de la mortalidad utilizan datos administrativos del conjunto mínimo básico de datos, y se calculan usando modelos de regresión logística multinivel para tener en cuenta el agrupamiento de las observaciones en un mismo hospital y las diferencias en el número de ingresos entre los distintos hospitales6,11. Para el ajuste según el riesgo, se identificaron en estos datos las comorbilidades de los pacientes en cada hospitalización de cualificación (hospitalización índice). Esta estrategia de modelización tiene en cuenta la correlación intrahospitalaria de las muertes observadas y refleja la presunción de que, tras el ajuste en cuanto al riesgo del paciente y la variabilidad del muestreo, la diversidad restante se debe a la calidad de la asistencia del hospital. Se calculó la tasa de mortalidad hospitalaria estandarizada por el riesgo mediante la razón de la mortalidad predicha (que tiene en cuenta de manera individual el SSCA que trata al paciente) respecto a la mortalidad esperada (que tiene en cuenta una funcionalidad estándar según el promedio de todos los SSCA), multiplicada por la tasa de mortalidad bruta. Así pues, si la tasa de mortalidad estandarizada por el riesgo (TMER) de un determinado SSCA es superior a la tasa de mortalidad bruta, la probabilidad de muerte de un paciente en ese SSCA es superior al promedio del SSCA considerado.
Análisis estadísticoLas variables discretas se expresan en forma de número (%). Las variables cuantitativas se expresan en forma de media ± desviación estándar. Las comparaciones de variables discretas se llevaron a cabo con la prueba de la χ2 y las comparaciones de variables cuantitativas se realizaron con la prueba de ANOVA, con corrección del nivel de significación con el método de Bonferroni. Se utilizaron modelos de regresión binomial negativa y de Poisson, con un ajuste para evaluar la repercusión de las intervenciones sobre la razón de incidencias de las medidas de valoración (intervenciones de ICP y TMER).
Se presenta la razón de tasas de incidencia y el intervalo de confianza del 95% (IC95%). Las intervenciones se definieron como una variable binaria y se les asignó un valor de 1 cuando se había establecido cada red en cada comunidad autónoma, y un valor de 0 en caso contrario. Se utilizaron modelos de regresión lineal para las correlaciones con objeto de determinar la pendiente, el IC95% y el coeficiente de correlación del porcentaje de intervenciones de ICP primarias en relación con la TMER según el SSCA, en 2012. La significación estadística se definió por un valor de p < 0,05. Los análisis se realizaron con el programa STATA 13.0.
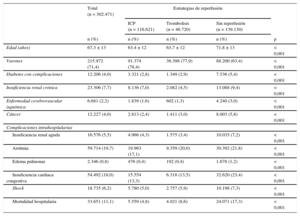
RESULTADOSSe identificó a 302.471 pacientes con IAMCEST entre los años 2003 y 2012 en la base de datos del servicio de salud de financiación pública de España. Durante ese periodo, se trató a un total de 116.621 pacientes (38,6%) con 1 ICP durante el ingreso; a 46.720 pacientes, con trombolisis (15,4%), y a 139.130 no se les realizó reperfusión alguna (46%). Las características basales, las comorbilidades y la mortalidad hospitalaria en cada uno de los grupos se describen en la tabla 1. La media de edad de la cohorte total fue 67,3 años. Los pacientes a los que no se trató con ICP ni trombolisis eran de más edad, incluían un porcentaje de mujeres superior y tuvieron un mayor número de comorbilidades y complicaciones durante la hospitalización. Durante todo el periodo analizado, la tasa de mortalidad bruta fue del 4,8% en la cohorte de ICP, el 8,6% en el grupo de trombolisis y el 17,3% en el grupo no tratado con ICP o trombolisis (p < 0,001).
Factores de riesgo y complicaciones hospitalarias en diferentes grupos
| Total (n = 302.471) | Estrategias de reperfusión | ||||
|---|---|---|---|---|---|
| ICP (n = 116.621) | Trombolisis (n = 46.720) | Sin reperfusión (n = 139.130) | |||
| n (%) | n (%) | n (%) | n (%) | p | |
| Edad (años) | 67,3 ± 13 | 63,4 ± 12 | 63,7 ± 12 | 71,8 ± 13 | < 0,001 |
| Varones | 215.972 (71,4) | 91.374 (78,4) | 36.398 (77,9) | 88.200 (63,4) | < 0,001 |
| Diabetes con complicaciones | 12.206 (4,0) | 3.321 (2,8) | 1.349 (2,9) | 7.536 (5,4) | < 0,001 |
| Insuficiencia renal crónica | 23.306 (7,7) | 8.136 (7,0) | 2.082 (4,5) | 13.088 (9,4) | < 0,001 |
| Enfermedad cerebrovascular isquémica | 6.681 (2,2) | 1.839 (1,6) | 602 (1,3) | 4.240 (3,0) | < 0,001 |
| Cáncer | 12.227 (4,0) | 2.813 (2,4) | 1.411 (3,0) | 8.003 (5,8) | < 0,001 |
| Complicaciones intrahospitalarias | |||||
| Insuficiencia renal aguda | 16.576 (5,5) | 4.966 (4,3) | 1.575 (3,4) | 10.035 (7,2) | < 0,001 |
| Arritmia | 59.714 (19,7) | 19.963 (17,1) | 9.359 (20,0) | 30.392 (21,8) | < 0,001 |
| Edema pulmonar | 2.346 (0,8) | 476 (0,4) | 192 (0,4) | 1.678 (1,2) | < 0,001 |
| Insuficiencia cardiaca congestiva | 54.492 (18,0) | 15.554 (13,3) | 6.318 (13,5) | 32.620 (23,4) | < 0,001 |
| Shock | 18.735 (6,2) | 5.780 (5,0) | 2.757 (5,9) | 10.198 (7,3) | < 0,001 |
| Mortalidad hospitalaria | 33.651 (11,1) | 5.559 (4,8) | 4.021 (8,6) | 24.071 (17,3) | < 0,001 |
ICP: intervención coronaria percutánea.
Los valores expresan n (%) o media ± desviación estándar.
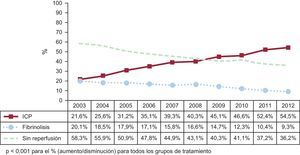
Se produjeron cambios importantes en la forma de tratamiento clínico en todo el periodo de estudio (figura 1). El porcentaje de pacientes tratados con ICP aumentó de manera progresiva, simultáneamente a una reducción moderada de la tasa de empleo de fibrinolisis. El porcentaje de pacientes no tratados con ICP o trombolisis se redujo sustancialmente durante el periodo de estudio. La distribución de los episodios evaluados en las distintas comunidades autónomas siguió estrechamente la distribución de la población española. En todos los grupos hubo un descenso constante de la tasa de mortalidad hospitalaria bruta (el 13,1% en 2003; el 9,2% en 2012; p < 0,001) y la tasa ajustada por el riesgo (el 10,7% en 2003; el 6,8% en 2012; p < 0,001) entre 2003 y 2012.
Cambios en las estrategias de reperfusión para el tratamiento del infarto agudo de miocardio con elevación del segmento ST en el sistema de salud de financiación pública de España entre 2003 y 2012. Hubo cambios importantes en las estrategias de reperfusión aplicadas durante todo el periodo de estudio. El porcentaje de pacientes tratados con ICP aumentó progresivamente de manera simultánea a reducciones moderadas de la tasa de trombolisis. ICP: intervención coronaria percutánea.
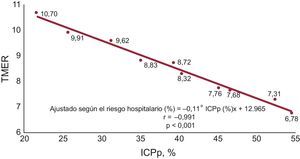
Hubo correlación entre las tasas de ICP y las TMER en todo el periodo de estudio (figura 2). La mortalidad durante la hospitalización ajustada según el riesgo se redujo de 10,70 a 6,78 cuando los pacientes con ICP aumentaron del 21,6 al 55%. Además, hubo una asociación significativa entre el desarrollo de los programas de redes regionales para el tratamiento del IAMCEST, el aumento de las intervenciones de ICP y la reducción de la mortalidad hospitalaria. La implementación de estas estrategias se asoció con un aumento del 50% en el número de intervenciones de ICP (p < 0,001) con una reducción del 14% en la TMER (p = 0,015) (tabla 2).
Asociación entre las tasas de ICP y la mortalidad en el tratamiento de los pacientes con infarto agudo de miocardio con elevación del segmento ST en el servicio de salud de financiación pública de España entre 2003 y 2012. Hubo una correlación significativa entre las tasas de ICP y las TMER durante el periodo de estudio. ICP: intervención coronaria percutánea;; ICPp: intervención coronaria percutánea primaria; TMER: tasa de mortalidad estandarizada por el riesgo.
Asociación entre la implementación de los sistemas de redes regionales para el IAMCEST, el tratamiento de la ICP y la TMER
| Variable dependiente | Variable independiente | IRR | EE | Z | p | IC95% | |
|---|---|---|---|---|---|---|---|
| % de ICP | Implementación de sistemas regionales de ICP (sí/no)* | 1,504 | 0,123 | 4,98 | < 0,001 | 1,281 | 1,767 |
| Constante | 34,770 | 1,521 | 81,10 | < 0,001 | 31,912 | 37,883 | |
| TMER | Implementación de sistema regional de ICP (sí/no)** | 0,863 | 0,052 | −2,430 | 0,015 | 0,766 | 0,972 |
| Constante | 8,901 | 0,269 | 72,330 | < 0,001 | 8,389 | 9,444 | |
EE: error estándar; IAMCEST: infarto agudo de miocardio con elevación del segmento ST; IC95%: intervalo de confianza del 95%; ICP: intervención coronaria percutánea; IRR: razón de tasas de incidencia; TMER: tasa de mortalidad estandarizada por el riesgo.
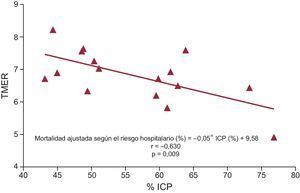
La implementación de los programas de redes regionales para el tratamiento del IAMCEST fue muy desigual en las diferentes regiones de España. En la figura 3 se indica el año de inicio de los programas de red en cada comunidad autónoma. En los programas iniciados entre 2005 y 2010 (Islas Baleares, Cataluña y Principado de Asturias), con los que se puede evaluar las repercusiones del programa en comparación con los años anteriores, hubo un aumento uniforme y significativo del porcentaje de pacientes tratados con ICP, acompañado de un descenso de la mortalidad (figura 3). En la evaluación de los datos individualizados de cada comunidad autónoma de 2012, se observó una intensa relación entre el porcentaje de intervenciones de ICP y la reducción del riesgo de mortalidad hospitalaria estandarizada (figura 4).
Cambios en las estrategias de reperfusión en las distintas comunidades autónomas de España entre 2003 y 2012 y repercusiones en la mortalidad. El año de inicio del programa de redes para el tratamiento del IAMCEST se identifica mediante una flecha vertical en cada una de las comunidades. En los programas iniciados entre 2005 y 2010 (Islas Baleares, Cataluña y Principado de Asturias), en los que se pudo evaluar las repercusiones del programa en comparación con los años anteriores, se observó de manera homogénea un aumento significativo del porcentaje de pacientes tratados con ICP, junto con una disminución de la mortalidad. ICP: intervención coronaria percutánea; TMER: tasa de mortalidad estandarizada por el riesgo.
: año de implementación del programa de redes para el IAMCEST.Asociación entre la tasa de ICP en el tratamiento de pacientes con infarto agudo de miocardio con elevación del segmento ST y la mortalidad hospitalaria en cada comunidad autónoma de España en 2012. En la evaluación de los datos individualizados de cada comunidad autónoma en 2012, se observó una relación entre el porcentaje de intervenciones de ICP y la TMER. ICP: intervención coronaria percutánea; TMER: tasa de mortalidad estandarizada por el riesgo.
Los principales resultados de nuestro estudio son: a) tanto la tasa de ICP como el porcentaje de pacientes con IAMCEST a los que se trata con ICP o trombolisis aumentaron sustancialmente en España en el periodo de estudio; b) la existencia de políticas sanitarias diferentes en cada comunidad autónoma de España ha tenido como consecuencia un acceso desigual a la ICP en este contexto clínico, y c) hubo una asociación clara y uniforme entre el desarrollo de los sistemas de redes regionales de asistencia del IAMCEST y la tasa de ICP y la mortalidad.
La guía vigente recomienda la implementación de redes de reperfusión para el IAMCEST con objeto de ofrecer la estrategia de reperfusión mejor y en el momento más oportuno a un mayor porcentaje de pacientes, y ello ha conducido a un uso generalizado de la reperfusión mecánica en muchas zonas del mundo durante los últimos años. Los datos de nuestro estudio muestran también un notable aumento de la tasa de ICP en todas las comunidades autónomas de España. El número de redes de IAMCEST aumentó sustancialmente en España durante los últimos años, tras la incorporación del país a la iniciativa Stent for Life. A partir de 2009, se crearon 6 redes en 6 comunidades distintas, con lo que se incrementó la cobertura de la población y el número de intervenciones practicadas en todo el país. Estos datos se han observado también en otros países de Europa. Kristensen et al.2 describieron un aumento significativo de la tasa de ICP primarias en la mayoría de los países de Europa, especialmente marcado en aquellos que participaban en el proyecto Stent for Life.
Tiene interés señalar que este aumento de la tasa de intervenciones de ICP se observó en alguna comunidad autónoma antes de la implementación de sus redes para el IAMCEST. En consecuencia, en nuestra opinión, el aumento de la tasa de ICP observado en España durante el periodo de estudio podría no deberse solo a la implementación de las redes de perfusión para los IAMCEST en las distintas comunidades autónomas. Otros factores, como la implementación previa de pequeñas redes locales en algunos hospitales, podrían haber desempeñado también un papel en la consecución de estos resultados.
La implementación de las redes de reperfusión en el IAMCEST se ve muy influida por un gran número de características regionales (p. ej., distancia al centro terciario, tiempos de traslado, calidad de los servicios de emergencias médicas, disponibilidad de laboratorios de cateterismo, situaciones políticas y económicas). Por este motivo, la guía resalta la necesidad de que estas redes se ajusten individualizadamente y que quienes dirigen los sistemas de salud regionales las perfeccionen. De hecho, existen diferencias sustanciales en el tratamiento del IAMCEST entre distintos países del mundo, que están relacionadas con importantes variables socioeconómicas, demográficas, epidemiológicas y de organización de la asistencia sanitaria12–15. Puymirat et al.16 observaron diferencias significativas entre distintas regiones europeas, de tal manera que la mortalidad hospitalaria oscilaba entre el 4,1% (países del norte de Europa) y el 10,1% (países del este de Europa). En una descripción del tratamiento de reperfusión aplicado en 37 países europeos, Kristensen et al.2 señalaron que seguía habiendo importantes diferencias nacionales en las estrategias de tratamiento aplicadas a los pacientes ingresados por un IAMCEST. A pesar de las recomendaciones de las guías internacionales, se sigue sin ofrecer tratamiento de reperfusión alguno a un número considerable de pacientes, sobre todo en algunos países del sur y el este de Europa. Las diferencias existentes en la incorporación de la ICP no pueden explicarse únicamente por los incentivos económicos, la gravedad de la enfermedad o las preferencias del paciente, y los obstáculos existentes para la implementación de la ICP constituyen una compleja combinación de factores organizativos, relacionados con el paciente, regulatorios y económicos2. Se han descrito diferencias sustanciales incluso entre sistemas de tratamiento de los IAMCEST muy desarrollados17.
En consonancia con estas observaciones, nuestros datos muestran también diferencias importantes en la tasa de ICP entre las diferentes regiones de España. El sistema de salud de financiación pública de España tiene algunas particularidades importantes. Hay 17 comunidades autónomas con capacidad de desarrollar sus propias políticas sanitarias, cada una con sus propios intereses políticos y económicos. De hecho, varios estudios realizados en España han puesto de manifiesto la existencia de notables diferencias entre regiones y hospitales en el tratamiento de los pacientes con infarto de miocardio6,18–21. Además de la implementación de los sistemas de asistencia de los IAMCEST regionales, hay otros factores que probablemente también intervengan en las discrepancias observadas entre comunidades autónomas, como las diferencias en los factores de riesgo cardiovascular22 y el desarrollo socioeconómico23.
Aunque en las últimas décadas se han resuelto múltiples dificultades para alcanzar la máxima efectividad de diversos avances tecnológicos en cuanto al pronóstico de los pacientes con síndromes coronarios agudos, se ha prestado menos atención a la repercusión de la planificación de la salud y la gestión de la asistencia sanitaria en la evolución de los pacientes. En el proyecto RECALCAR, diseñado para evaluar la relación entre los aspectos organizativos y el tratamiento de los pacientes con IAMCEST, se observó una intensa asociación entre el equipo tecnológico de los hospitales, el papel de los departamentos de cardiología en el momento del alta, el rendimiento de las intervenciones de ICP y las tasas de mortalidad hospitalaria6. Es importante señalar que las diferencias en el tratamiento de ICP y el desarrollo de los sistemas regionales de tratamiento del IAMCEST mostraron una asociación claramente significativa con la mortalidad hospitalaria en nuestra serie. De igual modo, otros factores introducidos durante el periodo de estudio (nuevos fármacos antitrombóticos, uso intensivo de estatinas, antagonistas de aldosterona, reducción del tiempo transcurrido hasta el ingreso) podrían haber contribuido también a reducir la mortalidad hospitalaria de los pacientes de este estudio.
LimitacionesNuestro estudio tiene varias limitaciones. Se trata de un estudio observacional y, por consiguiente, no se puede descartar que haya cierto sesgo de selección y un posible efecto de factores de confusión no medidos. El estudio es también retrospectivo y se basa en datos administrativos, y tiene las limitaciones inherentes al ajuste de la mortalidad en función del riesgo. Sin embargo, el uso de registros administrativos para evaluar los resultados de los servicios de asistencia sanitaria se ha validado satisfactoriamente mediante la comparación de los resultados obtenidos con datos de registros hospitalarios, y se ha aplicado también con éxito a la investigación sobre resultados de los servicios de salud11,24–26. El rendimiento de la ICP en estos pacientes se basó en la totalidad del periodo de hospitalización y no solo en las primeras horas siguientes al ingreso. Sin embargo, varios registros han puesto de manifiesto que casi un 80% de las intervenciones de ICP realizadas en pacientes con IAMCEST corresponden a una ICP primaria llevada a cabo durante la fase de reperfusión temprana. Por otra parte, en algunos pacientes la variable controlada en el análisis fue el rendimiento de la angiografía, pero no el de la ICP, debido a su anatomía coronaria, aunque el número de casos de este tipo fue bajo. Además, la asociación entre la ICP y la mortalidad observada en nuestra serie podría deberse, al menos en parte, a diferencias significativas en las comorbilidades importantes entre los pacientes tratados con ICP o a otros factores no evaluados en el estudio.
CONCLUSIONESNuestros datos ponen claramente de manifiesto un aumento sustancial de la tasa de ICP en los pacientes con IAMCEST en España durante el periodo de estudio. La implementación de los sistemas de redes de ICP regionales, con importantes diferencias entre comunidades autónomas, ha dado lugar a notables diferencias en la mortalidad hospitalaria de esta población. En nuestra opinión, esto resalta las repercusiones que tienen las políticas de asistencia sanitaria en los resultados obtenidos en los pacientes de la práctica clínica real, lo cual debe estimular el establecimiento de medidas políticas nacionales y autonómicas que se basen en la regionalización de los servicios de asistencia sanitaria27 y el desarrollo de sistemas de redes regionales cuya cobertura alcance al mayor porcentaje de pacientes posible.
FINANCIACIÓNEl trabajo en el que se basa este artículo fue financiado por subvenciones no condicionadas de la Fundación Interhospitalaria para la Investigación Cardiovascular y Laboratorios Menarini (proyecto RECALCAR). J.V. Segura ha contado en parte con la ayuda del Ministerio de Economía y Competitividad de España, Subvención número MTM2014-56233-P.
CONFLICTO DE INTERESESNinguno.
- –
La guía vigente plantea la necesidad de una organización óptima de los sistemas de asistencia de los IAMCEST locales, regionales y nacionales.
- –
Sin embargo, la implementación de estas redes de reperfusión está muy influida por varios factores regionales, como los tiempos de traslado, la disponibilidad de recursos e infraestructura y las características de los sistemas de asistencia sanitaria.
- –
Hay poca información respecto a las repercusiones que tienen las políticas de asistencia sanitaria en los resultados clínicos obtenidos en los pacientes con enfermedades cardiacas.
- –
La tasa de ICP en los pacientes con IAMCEST aumentó sustancialmente en España en todo el periodo de estudio.
- –
La implementación de los sistemas de redes regionales de asistencia del IAMCEST, con importantes diferencias entre comunidades autónomas, ha dado lugar a notables diferencias de la mortalidad hospitalaria de esta población.
- –
Estos datos resaltan las repercusiones que tienen las políticas de asistencia sanitaria en los resultados obtenidos en los pacientes de la práctica clínica real, y ello debe estimular el establecimiento de medidas políticas locales, regionales y nacionales, en función de la regionalización de los servicios de asistencia sanitaria.
Los autores dan las gracias al Ministerio de Salud, Servicios Sociales e Igualdad de España por la ayuda prestada a la Sociedad Española de Cardiología para el desarrollo del estudio RECALCAR, y expresan su especial gratitud a la Dirección General de Salud Pública, Calidad e Innovación.